Du er her
Intensiv familiebehandling for familier med barn og ungdom med alvorlige spiseforstyrrelser
I denne artikkelen presenterer vi hovedtrekkene i familiebasert terapi for barn og unge med alvorlige spiseforstyrrelser.
Sara kom første gang til BUP 14 år gammel sammen med sin familie: foreldrene og lillebroren på 11. Hun ble henvist fra fastlegen, som skrev at hun var tydelig deprimert, og hadde utviklet spisevansker. Fastlegen forteller videre: Sara går på ungdomsskolen, har alltid vært flink på skolen, er en aktiv langrennsløper med ganske store, men adekvate ambisjoner om å gjøre det bra i langrennssporet – det uttrykker i hvert fall treneren hennes. Hun har et par gode venninner som hun har kjent siden barnehagen. Sommeren for nesten ett år siden ble hun syk og fikk treningsforbud i noen uker. Dette gjorde henne urolig og utilpass. Hun holdt seg mer for seg selv, tok ikke så mye kontakt med andre, ble stillere og tristere. Mor forsøkte å snakke med henne, men fikk ikke så mye ut av det. Etter hvert begynte mor også å legge merke til at Sara spiste mindre, sa stadig at hun ikke var sulten, at hun ville ha annen mat enn den hun alltid hadde likt. Foreldrene er svært bekymret, det er blitt mye krangling ved måltidene, og lillebror, som først prøvde å hjelpe foreldrene ved å mase på Sara om å spise, er blitt stille og redd for å skape enda flere vanskelige situasjoner.
Spiseforstyrrelser og den innvirkning de har på familien
Spiseforstyrrelser er en svært alvorlig tilstand og debuterer som oftest i ungdomsalderen. Den kan fremtre på forskjellige måter, som vegring (anoreksi), som overspising etterfulgt av oppkast for å kvitte seg med effekten av maten (bulimi) eller bare overspising (Lock & Le Grange, 2013). Ungdommer knytter også meninger om hva som er verdifullt, sunt eller vakkert til sin måte å forholde seg til maten på, og oppfatter ofte forholdet til kropp og mat som et identitetsprosjekt (Keski-Rahkonen & Tozzi, 2005). Spiseforstyrrelser har alvorlige følger for ungdommens liv, med sosial isolasjon, depresjon og marginal interesse for andre områder i livet som de alvorligste psykologiske konsekvensene. Familien som helhet er belastet med konflikter, isolasjon, slitenhet og sosiale og økonomiske omkostninger (Zabala et al., 2009). Alle spiseforstyrrelsene innebærer en uttalt fare for somatiske komplikasjoner, noen også med potensielt dødelig utfall. Dersom ungdommen (eller familiene) ikke raskt får kvalifisert hjelp, ligger det en betydelig fare for at spiseforstyrrelsen utvikler seg til en langvarig eller kronisk tilstand (Lock et al., 2015).
Faglig grunnlag for den anbefalte arbeidsformen
Familiebasert terapi (FBT) ble først utviklet ved Maudsley Hospital i London (Eisler, 2005) og senere videreutviklet og manualisert av James Lock og Daniel Le Grange (2013). FBT-manualen er en poliklinisk intervensjon, med møter fordelt over 20 uker. Behandlingen er en integrasjon av en rekke familieterapeutiske metoder som er basert på en relasjonell forståelse av tilfriskning fra psykiske vansker, først og fremst strategisk, strukturell, systemisk, dialogisk/ samarbeidsorientert, løsningsfokusert terapi og narrativ praksis (Eisler, 2015). Fra strategisk og løsningsorientert terapi har man hentet vekten på fremtid og unntak, uten å fokusere på potensielle årsaker. Strukturelle strategier bidrar til å styrke foreldrenes posisjon og handlekraft som de viktigste hjelperne for sitt barn. Den systemiske spørreformen gjør alle til kompetente og viktige deltakere, og danner grunnlaget for dialoger som åpner for ny mening og nye handlingsmuligheter. Fra narrativ praksis hentes prinsippet om eksternalisering, hvor man introduserer et skille mellom person og problem, i denne sammenhengen mellom ungdom og spiseforstyrrelse. Eksternaliseringen gjøres samtidig med et aktivt arbeid for å finne unntak og skape en felles front i familien mot spiseforstyrrelsen. Det terapeutiske arbeidet er under hele prosessen holdt i en konsultativ ramme: som i den dialogiske, samarbeidsorienterte familieterapien er terapeuten en bidragsyter til dialoger som gjør det mulig for familien å mobilisere sine egne ressurser. Begrunnelsen for den konsultative holdningen er å hindre kronifisering ved at familien og pasienten ikke blir avhengige av en ekspert som holder spiseforstyrrelsesproblematikken under kontroll. I stedet arbeider man aktivt med å øke familiens og pasientens ressurser for å utvikle egen handlekraft.
FBT er også faseinndelt. I Fase 1 retter terapeutene innsatsen mot å sette foreldre i stand til å sikre ernæringssituasjonen og skape en somatisk trygg utvikling for ungdommen. Dette skjer ved å støtte foreldrene i å bryte mønstre av spiseforstyrret atferd knyttet til mat og måltider (Couturier et al., 2013). Studier har vist at foreldreatferd med fokus på tidlig vektøkning er viktig for å sikre et godt utfall av behandlingen (Doyle et al., 2009; Le Grange et al., 2014; Robinson et al., 2012). Fase 2 har vekt på å gi ungdommen gradvis tilbake kontrollen over sitt matinntak. Fase 3 er viet generelle utfordringer i familier med ungdommer som kan ha hatt innflytelse på opprettholdelsen av spiseforstyrrelsen (Lock & Le Grange, 2013). Det viktigste temaet i denne fasen er kanskje spørsmålet om tilbakefall, som henger sammen med tillitsforhold og ansvarlighet hos de ulike familiemedlemmene. Men også temaer som selvfølelse, forhold til venner og kjærester sammen med generell håndtering av prestasjonspress dukker ofte opp i samtalene.
Sykdommen påvirker familielivet. Foreldrene opplever ofte skyld, håpløshet, bekymring og handlingslammelse, noe som kan virke negativt inn på deres evne til å hjelpe sin ungdom (Eisler, 2005; Eisler et al., 2015). Å få familien – og særlig foreldrene – til å bli en ressurs i arbeidet mot spiseforstyrrelsen (Downs & Blow, 2011; Månsson et al., 2016) er den viktigste suksessfaktoren i FBT.
Effekten av behandling med FBT er vist gjennom flere randomiserte, kontrollerte studier. En metaanalyse av behandlingseffekt målt 6 og 12 måneder etter avslutning av terapien konkluderer med at familiebasert terapi (FBT) er den behandlingsformen som har best effekt på spiseforstyrrelsene (Couturier, 2013) sammenlignet med ulike individuelle terapiformer, blant annet CBT og egoorientert terapi. FBT anbefales derfor som førstevalg for behandling av barn og ungdom med anoreksi og lignende spiseforstyrrelser både i norske og internasjonale retningslinjer (NICE, 2017).
Spiseforstyrrelser er en sammensatt tilstand med både somatiske og psykologiske elementer. Behandlingsmålene må derfor omfatte både kroppslige og psykologiske faktorer. I FBT er reduksjon av undervekt det første målet, deretter legger behandlingen i større grad vekt på kognitive og emosjonelle aspekter. Internasjonale studier tyder på at 50–70 % av ungdommer som tilbys FBT, oppnår normal vekt i løpet av et år, og at cirka 40 % også er uten kognitive symptomer (Lock et al., 2010). Sara og hennes familie ble i tråd med retningslinjens anbefalinger henvist til spiseteamet på BUP-poliklinikken for ukentlige familiesamtaler. Til tross for at foreldrene gjorde det de kunne for å lage faste rammer rundt måltidene, gikk Sara ikke opp i vekt. Måltidene var fortsatt preget av store konflikter, og foreldrene klarte ikke å bli enige om hvordan de skulle forholde seg til måltidene. Sara uttrykte etter hvert både mer fortvilelse og sinne. Foreldrene ga tydelig uttrykk for at de trengte mer hjelp enn en eller to poliklinikktimer i uka. Mangelen på vektoppgang ble også et viktig signal til behandlerne om at tiltakene som ble satt i verk, ikke var tilstrekkelige.
Til tross for at poliklinisk FBT er definert som den mest virksomme intervensjonen, trenger mange familier intensivert behandling. Tallene viser altså at for mellom 30 og 50 % av familiene kreves det ytterlige tiltak. Hvilke intensive tiltak finnes, og hvordan legges det til rette for de tiltakene som finnes i pasientens omgivelser? Hvordan blir disse tiltakene en ressurs i det samlede behandlingstilbudet for familier med en ungdom med spiseforstyrrelser? En oversiktsartikkel (Richards et al., 2017) peker på stor variasjon i de tilpasningene som har vært forsøkt. Og i tråd med prinsippene for kunnskapsbasert praksis – hvordan inkluderes lokal klinisk ekspertise og familiens preferanser i de samlede tiltakene mot spiseforstyrrelsen?
I den internasjonale forskningslitteraturen uttrykkes et behov for å tilpasse kjerneelementene i FBT til mer intensive behandlingsformer (Murray et al., 2015). Et viktig poeng er å skape en kjede av behandlingsintervensjoner som arbeider ut fra den samme forståelsesrammen, selv om de modifiseres med utgangspunkt i behandlingsnivå og behandlingskontekst (Murray et al., 2014).
Vår arbeidskontekst er en Familiebehandlingspoliklinikk (tidligere familieenhet), etablert i 1984 som en del av psykisk helsevern for barn og ungdom i 1970–80-årene, da denne tjenesten ble bygd opp rundt om i landet (Sommerschild & Moe, 2005). Ved BUPA, Sykehuset i Vestfold HF, møter vi blant annet behovet for mer intensiv hjelp gjennom et fire ukers opphold ved familiebehandlingspoliklinikken. Sara og familien får og aksepterer et tilbud om et slikt opphold, hvor hele familien deltar i ulike daglige samtaler i en periode på fire uker. Vår felles målsetting er at de skal komme seg ut av de vanskelige og konfliktfylte situasjonene som oppstår rundt familiens måltider, slik at foreldrene kan sikre en forsvarlig ernæringssituasjon for sin datter.
Enheten behandler familier med forskjellige problemstillinger, men har i mange år hatt spesiell kompetanse på behandling av spiseforstyrrelser. Enheten er tverrfaglig bemannet, blant annet med psykologer, kliniske sosionomer og overlege. Alle har gjennomført familieterapiutdanninger, flere har mastergrad i familieterapi. Den intensive familiebehandlingspoliklinikken har også et nært samarbeid med spisebehandlingspoliklinikken, døgnenheten for ungdom og med somatisk barneavdeling.
Faglige grunnholdninger
Vårt familieterapeutiske arbeid har søkt å skape en balanse mellom den strukturelle, den systemiske og den dialogiske, samarbeidende familieterapeutiske tradisjonen (Berg, 2013). Den strukturelle metoden har hovedfokus på familiehierarkiet, og har klare grenser mellom systemer og subsystemer (Minuchin & Fishman, 1985). Saras foreldre skal bli trygge voksne som tar kampen mot spiseforstyrrelsen, selv om Sara som en følge av spiseforstyrrelsen protesterer ved å gråte, kjefte og kaste mat. De sentrale elementene i den systemiske tradisjonen er hypotesedannelse, sirkulær spørring og nøytralitet. Den sirkulære spørreformen er sentral fordi den skaper rom for ny informasjon om relasjoner og forskjeller i familien samtidig som den engasjerer flere familiemedlemmer i hvert spørsmål (Selvini Palazzoli et al., 1980). Mor kan for eksempel få spørsmål om hva far gjør når han klarer å hjelpe Sara med å spise det hun trenger til lunsj. I tillegg kommer bruken av reflekterende team (Andersen, 1994) med et ekstra bidrag til å øke mangfold av tanker og ideer rundt problemer og mulige løsninger. Vi bruker også speilrom og et reflekterende team i foreldre- og familiesamtalene. Den dialogiske, samarbeidsbaserte holdningen understreker den terapeutiske ikke-vite-posisjonen: Det er klientene som er eksperter på sine liv, terapeutens rolle er konsultativ. Elementer av narrativ praksis gjennom et systematisk arbeid for å skille ungdommen fra spiseforstyrrelsen sammen med utviklingspsykologisk kunnskap er også viktige innfallsvinkler. Den faglige basen er dermed i stor grad sammenfallende med prinsippene i FBT.
Rammer og innhold i behandlingen
Intensiv behandling ved vår familieterapeutiske enhet kjennetegnes av en stram struktur. Et team er sammen med familien i felles og separate dialoger og på flere arenaer hele dager i en behandlingsperiode på fire uker. Før oppstart formulerer en målsettinger for samarbeidet. Saras foreldre ønsket å bedre sitt samarbeid rundt måltidene gjennom å øke den felles forståelsen av hva som trengs. Saras lillebror ville slippe å involvere seg i kranglene i familien. Sara ønsket å få tilbake mer selvstendighet i livet sitt, for eksempel å kunne delta mer på skolen. Det er også viktig at familiens historie i helsevesenet blir beskrevet (hva har vært nyttig / mindre nyttig så langt), og at en tar for seg unike aspekter ved den enkelte families strev med spiseforstyrrelsesproblematikken (Whitney et al., 2012).
Familiesamtalene
Familiesamtalene gjennomføres 4 ganger i uka, i økter på 1½ time. Symptomfokuset som er sentralt i den første delen av en behandlingsprosess mot spiseforstyrrelser, tilsier at den viktigste målsettingen er å skape rammer for at foreldrene sikrer maten og måltidene for ungdommen. Dette er et budskap som familien allerede har fått gjennom den polikliniske kontakten. I behandlingens innledning er fokus rettet mot hva spiseforstyrrelsen gjør med familiesamspillet, og hva som hindrer foreldrene i å utøve denne omsorgen overfor sin ungdom.
I dialogen med familien legges det stor vekt på å skille mellom personen (ungdommen) og problemet (spiseforstyrrelsen). Denne eksternaliseringen kan representere en stor utfordring. Ungdommen opplever ofte det minimale matinntaket som sitt eget prosjekt, noe en selv sterkt ønsker, et uttrykk for en egen vilje. For foreldrene, og for oss som behandlere, er det viktig at det som kjennetegner spiseforstyrrelsen, ikke behandles som kjennetegn ved ungdommen. Men disse dialogene krever omhu og ettertanke, slik at vi ikke underkjenner det ungdommene opplever som en del av sin identitet.
Det er derfor viktig at den eksternaliserende holdningen hos terapeutene er nært knyttet til historiene om spiseforstyrrelsens virkning på familien og familiesamspillet. Dette er som oftest virkninger som ikke er ønsket av noen av familiemedlemmene. Sara kan også være enig i at det er trist at spiseforstyrrelsen hindrer henne i å delta i sosiale sammenhenger sammen med venner og familie. Gjennom å utforske virkningen på familien åpnes også samtalene om familiens og de enkelte familiemedlemmenes innflytelse på spiseforstyrrelsen, og historier om unntakene. Fins det situasjoner hvor foreldrene tar styringen, hvor spiseforstyrrelsen ikke styrer ungdommens og familiens handlinger? For foreldrene er eksternaliseringen viktig for å samle seg til kamp mot spiseforstyrrelsen (Robinson et al., 2012).
Spiseforstyrrelsen utløser mange sterke følelsesmessige reaksjoner hos de ulike familiemedlemmene. Foreldrene opplever at de er parkert på sidelinjen, handlingslammede og frustrerte. De går fort inn i forskjellige posisjoner rundt hvordan spiseforstyrrelsen skal håndteres, og mister dermed muligheten til å fremstå som et sterkt og samlet team som i fellesskap bekjemper spiseforstyrrelsen. Ungdommen med spiseforstyrrelse opplever situasjonen som et intenst krysspress, med de sterke ønskene om å beholde spiseforstyrrelsen og å bevare en syltynn kropp på den ene siden og det klare kravet om et forsvarlig matinntak på den andre. Spiseforstyrrelsens logikk er å skape splittelse. Å skape grobunn for en samtale om samhold, om engasjement i et felles anliggende, om den gjensidige kjærligheten og omtanken blir viktige overskrifter. Søsken, som ofte føler seg marginalisert i familien, får snakke om sine bekymringer, men også representere normalitet og gleden ved et vanlig hverdagsliv. Derfor er temaet «bryte sirkler» sentralt og blir ofte nevnt når familier i behandling skal beskrive hva som har vært nyttig for dem i løpet av en terapiprosess.
Familiesamtalene er dermed det viktigste forumet for å bygge opp under familien som et fellesskap, men hvor alle har forskjellige posisjoner. Spørsmålet om forholdet mellom ulike familiemedlemmer, hvem som kan bestemme hva, opplevelser av samhold, kjærlighet, og hvordan man formidler at alle familiemedlemmene ønsker det beste for hverandre, er derfor av sentral betydning. Diskusjoner om forholdet mellom kontroll og omsorg er sentralt, og dukker opp i mange forkledninger. Som mottiltak mot splittelser og konflikter byr de kjente familieterapeutiske arbeidsformene på viktige innfallsvinkler. Sentrale systemiske arbeidsmåter som triadiske spørsmål, hypotesetestende spørsmål og fremtidsrettede spørsmål legger alle vekt på å øke samhold og å arbeide frem en felles meningskontekst. På spørsmål om hvordan hun hadde opplevd at foreldrene ikke brydde seg om at hun spiste mindre og mindre, kan Sara svare at hun kanskje ville ha tenkt at «de ikke brydde seg så mye om henne», til tross for at hun protesterer høylytt når de involverer seg i måltidene. I samtalene representerer dette en «motgift» mot de splittelsene som spiseforstyrrelsen skaper innad i familien. Historier om fortiden, og historier om fremtiden er også gode måter å møte utfordringene på. Felles historie bidrar til å skape nødvendige skiller mellom ungdommen og spiseforstyrrelsen. Forskjellen mellom før og nå kan være bidrag til å ta stilling til nåtiden med spiseforstyrrelsens makt og innflytelse, og en ønsket utvikling for fremtiden.
Refleksjonene er i stor grad kunnskaps- og temabaserte, og springer ut av den kunnskapen vi har om spiseforstyrrelser. Familiemedlemmene kan dermed ta stilling til om dette er relevante kunnskapskilder for dem. Særlig foreldrene, men også søsken og ungdommer verdsetter at vi deler relevant kunnskap med dem (Sundet, 2011). Gjennom presentasjonen av modeller, tegninger, historier eller psykoedukasjon kan familien fortsatt velge hva de tar med seg og synes er nyttig, samtidig som de beholder den viktige terapeutiske muligheten i å få være i lytteposisjon og ikke måtte respondere eller ta stilling til det teamet sier. Tilbakemeldingene fra familiene er svært ofte at de opplever denne typen refleksjoner som nyttige og gjerne vil ha mer av dem.
Foreldresamtalene
En familieenhet med et intensivt behandlingstilbud legger større vekt på foreldrearbeid sammenlignet med poliklinisk familieterapi (Robinson et al., 2012). Daglige foreldresamtaler gjennomføres mens barna i familien deltar på enhetens skoletilbud.
Foreldre reagerer selvsagt ulikt på å bli stilt overfor den utfordringen som en alvorlig spiseforstyrrelse er (Zabala et al., 2009). De fleste foreldre har kjeftet, grått, bønnfalt, argumentert – kort sagt brukt alle de strategier de føler at de har til disposisjon for å endre en håpløs situasjon (Svensson et al., 2013). Fristelsen til å gi etter for press fra spiseforstyrrelsen og dermed tilpasse seg spiseforstyrrelsens krav er konstant til stede: Saras mor sier at «det er vel bedre at hun spiser litt enn at hun ikke spiser noen ting!» Redselen for å skape forverring tynger alle foreldre.
Foreldrenes handlekraft og evne til å fungere som en motkraft til spiseforstyrrede handlingsmønstre viser seg å være den viktigste prognostiske faktoren for utfall av behandlingen (Robinson et al., 2012). Større handlekraft hos foreldrene predikerer raskere vektoppgang (Byrne et al., 2015; Ellison et al., 2012). Økt innsats overfor foreldrene som en utvidelse av FBT gir en statistisk signifikant bedring i foreldrenes selvrapporterte handlekraft og deres psykologiske strev (Robinson et al., 2012; Richards et al., 2017). Et utvidet foreldretilbud gir også bedre resultater målt gjennom ungdommens tilfriskningsprosess (Lock et al., 2015).
Foreldre og måltidsmestring
Våre behandlingsrammer inneholder fire ukentlige samtaler med foreldrene, uten barn til stede. Mange foreldre har behov for å utvikle spesifikke ferdigheter og mestringsstrategier for å håndtere svært vanskelige måltidssituasjoner. Saras far formulerte seg slik: «Hadde noen vært flue på veggen hos oss da, må de ha trodd vi var helt gale. Ei hylende lita jente og foreldre som tigger og ber, gjør alt for at hun skal greie å putte fem erter til i munnen.»
Vår erfaring er at det er noen fellestrekk ved foreldres håndtering av måltider som er mer hjelpsomme enn andre (White et al., 2015). «Foreldrekompasset» er et nyttig visuelt verktøy i dialog med foreldre for å bidra til økt foreldremestring i måltidene. Dialog om «Kompasset» kan bidra til å tydeliggjøre både den kunnskapen vi har om hva som er nyttig hjelp, og gi foreldre mulighet til å stake ut retningen de ønsker å bevege seg i.
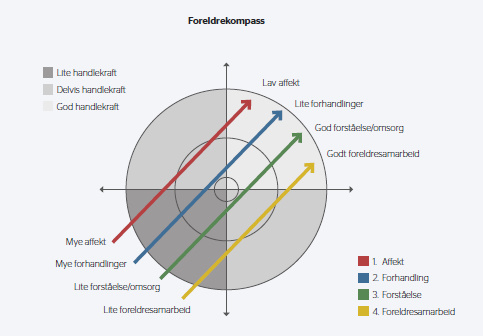
Foreldrekompasset
Kompasset består av 4 dimensjoner:
1. Fokus på foreldrenes affekter i måltidet: Det er naturlig og forståelig å kjenne både redsel, sinne, irritasjon, fortvilelse, apati og oppgitthet i måltidsituasjoner med et familiemedlem med en spiseforstyrrelse. De fleste ungdommer med en spiseforstyrrelse vil ha et høyt indre stress- og angstnivå når de skal spise, og ytre ro og trygghet hos de som skal hjelpe, gir økt sjanse for at ungdommen spiser.
2. Fokus på forhandlinger om hva som skal spises: Kjøreregler for foreldrene er at de ikke skal forhandle om hva som skal spises under måltidet, dette er bestemt i forkant. Foreldrene kan i foreldresamtalene eksperimentere med ulike måter å forholde seg på, og evaluere effekten i påfølgende foreldresamtaler.
3. Fokus på å formidle omsorg og forståelse: Det er en krevende foreldreoppgave å formidle omsorg og forståelse når konfliktene rundt måltidet er store. En gjennomgående eksternaliserende holdning til sykdommen gjør det lettere for foreldrene å skille mellom sykdom og ungdom og bli mindre anklagende og negative til barnet sitt.
4. Fokus på foreldresamarbeid: For mange foreldrepar er det nyttig å være i en samtalekontekst hvor de vet de kan få tatt opp eventuelle uenigheter, og å ha et rom for å snakke om vanskelige og negative følelser uten ungdommen til stede.
En spiseforstyrrelse utfordrer alle foreldre på disse områdene, og når «spiseforstyrrelsen» har fått mye makt og er den «sterkeste», er man som foreldre ofte blitt dratt til venstre, nedre del av kompasset. Måltidssituasjonen er preget av forhandlinger om hva som skal spises, sterke affekter hos foreldrene, lite omsorg og forståelse for ungdommens situasjon og med mye uenighet mellom foreldrene. Kompasset kan hjelpe foreldrene til å reflektere over egen rolle, og tydeliggjøre hvilken retning man ønsker å bevege seg i. Saras mor sa det på følgende måte: «Jeg klarer å holde meg rolig, men jeg forhandler nok altfor mye. Jeg ser at far fort blir sint og fortvilet, men han er bedre til å unngå meningsløse «pingpong»-diskusjoner om hva som skal spises og ikke spises.»
Familienes tilbakemeldinger
I løpet av 2012–2013 ble det ved vår familieenhet gjennomført tre etterundersøkelser med systematiserte tilbakemeldinger fra foreldre og ungdommer fra i alt 15 familier. To av undersøkelsene fokuserte på foreldreerfaringer gjennom kvalitative intervjuer før og etter det intensive oppholdet (Berg, 2013; Kværne, 2014). I den tredje undersøkelsen la en vekt på ungdommens perspektiv (Torbergsen, 2013).
Foreldrene ble intervjuet ved oppholdets begynnelse og avslutning. Ved oppstart beskrev alle foreldrene at de strevde med å håndtere døtrenes vanskeligheter, noe som igjen skapte store konflikter. Problemene de strevde med å håndtere, var tvangsproblematikk, spiseforstyrrelser, selvskading og utagering verbalt og fysisk. Et annet fellestrekk var at gode intensjoner fra foreldrenes side ble oppfattet som irettesetting.
Sammenfattet viser undersøkelsene at 1) foreldrene endret problemforståelse, 2) dialogene og samarbeidet i familien ble endret, og 3) foreldrene fylte foreldrerollen på en mer ledende og adekvat måte, blant annet gjennom å klare å beholde roen i vanskelige situasjoner. Foreldrene rapporterte om større mestringsfølelse, bedre samarbeid og positive forventninger til fremtiden. Videre fant vi at foreldrene endret holdning til hvem som eide problemet: En far i etterundersøkelsen oppsummerte at «hjelp til henne er jo noe som innbefatter hjelp til hele familien – det er jo vi i sammen som i bunn og grunn har utfordringer!»
Ungdommenes perspektiv ble belyst gjennom en kvalitativ undersøkelse hvor 5 jenter i alderen 15 og 16 år ble intervjuet ved slutten av de fire ukene (Torbergsen, 2014).
Alle opplevde en forskjell i måten familien forholdt seg til hverandre på før og etter oppholdet. Dette knyttet de i stor grad til endringer hos foreldrene.
Når for eksempel pappa ble sinna fordi jeg ikke spiste, ble jeg lei meg og følte det var min skyld at jeg ødela … jeg tynget mamma og pappa, som igjen gjorde det vanskelig for meg … Etter hvert begynte pappa å spørre om jeg tenkte sånn og sånn, er det sånn og sånn det kjennes ut? Det er en veldig stor forskjell, og det har skjedd her. Før påstod de hvordan jeg har det, nå stiller de spørsmål istedenfor.
Anna, 15 år
Mamma virker på en måte mer oppmerksom … Hun snakker også på en annen måte, hun har på en måte blitt mer bestemt.
Ina, 15 år
De (mamma og pappa) lærte at det ikke hjalp å kjefte eller smelle under spisingen, det ble litt roligere under måltidene … Det blir ikke så mye krangling utenom heller … Jeg er tryggere i forhold til maten, vi kan spise sammen nå.
Berit, 16 år
Det viktigste funnet i undersøkelsene er at alle familiemedlemmene beskriver forskjeller i familiens samhandlingsmønstre etter oppholdet. Foreldrene ble tryggere og håndterte måltidene uten kjefting og krangling. Ungdommene opplevde at forståelse fra tryggere foreldre i fastere rammer gjorde spisesituasjonen lettere. Dette førte igjen til at det ble lettere for ungdommene å legge ned større egeninnsats i arbeidet mot spiseforstyrrelsen.
Når våre familier forteller om færre konflikter og bedre samhandling, er dette en parallell til Wallis og medarbeideres undersøkelse fra 2017, der de intervjuet 28 foreldre og 16 ungdommer fra familier som har hatt godt utfall av FBT-behandling. Suksessfaktorene i disse behandlingsforløpene har vært at foreldrene har fått mer trygghet som autoriteter i familien, som igjen har skapt tillit og trygghet hos ungdommene, slik at de har kunnet engasjere seg i behandlingsprosessene. Alle familiemedlemmene i denne undersøkelsen forteller om større nærhet, bedre kommunikasjon og bedre selvfølelse hos ungdommene, de samme virkningsfulle faktorene som familiemedlemmene i våre undersøkelser uttrykker. Det gir dermed grunnlag for konkrete hypoteser om at bruk av familieenheter kan være en viktig ressurs i arbeidet med å hjelpe familier med ungdom rammet av en alvorlig spiseforstyrrelse.
Konklusjon
I denne artikkelen har vi pekt på at de norske familieenhetene kan være gode tilskudd til intensivering av behandling for spiseforstyrrelser hos barn og ungdom. De kan bidra til at familiene raskt får intensiv behandling som i stor grad er basert på de samme prinsippene som poliklinisk FBT, men med flere familiesamtaler og et større fokus på foreldreintervensjoner ved å styrke foreldrefunksjonen samtidig som man arbeider systematisk med samhandlingen i familiene. En fire ukers familieintervensjon kan gjøre at en unngår langvarige polikliniske forløp som ikke ivaretar behovet for et forsvarlig næringsinntak, og som dermed gir økt risiko for kronifisering. I tillegg vil de i større grad enn døgnenheter kunne direkte bistå foreldre med å få økt trygghet når det gjelder å ivareta den somatiske og psykologiske helsen til barna sine. Familieenhetene sørger for gode tiltakskjeder hvor de virksomme elementene i den kunnskapsbaserte behandlingsformen videreføres. På denne måten kan vi sikre lokal forankring og god utnyttelse av våre ressurser i det videre utviklingsarbeidet.
Andersen, T. (1994). Reflekterende prosesser: Samtaler og samtaler om samtalerne. København: Dansk psykologisk forlag.
Berg, F. (2013). «Å se seg selv utenfra og barnet innenfra». En undersøkelse av foreldre i intensiv familieterapi, med fokus på om relasjonene i familien endres [Masteroppgave i familiebehandling, HiOA, Fakultet for samfunnsfag, Oslo]. https://oda.oslomet.no/bitstream/handle/10642/1832/Berg_Finn.pdf?sequenc...
Byrne, C.E., Accurso, E.C., Arnow, K.D., Lock, J. & Le Grange, D. (2015). An exploratory examination of patient and parental self-efficacy as predictors of weight gain in adolescents with anorexia nervosa. International Journal of Eating Disorders, 48, 883–888. https://doi.org/10.1002/eat.22376
Couturier, J., Kimber, M., Szatmari, P. (2013). Efficacy of family-based treatment for adolescents with eating disorders: a systematic review and meta-analysis. International Journal of Eating Disorders, 46(1), 3–11. https://doi.org/10.1002/eat.22042
Downs, K.J. & Blow, A.J. (2011). A substantive and methodological review of family-based treatment for eating disorders: the last 25 years of research. Journal of Family Therapy, 35(suppl. 1), 3–28. https://doi.org/10.1111/j.1467-6427.2011.00566.x
Doyle, P.M., Le Grange, D., Loeb, K. & Doyle, A.C. (2009). Early response to family-based treatment for adolescent anorexia nervosa. International Journal of Eating Disorders, 43(7), 659–662. https://doi.org/10.1002/eat.20764
Eisler, I. (2005). The empirical and theoretical base of family therapy and multiple family day therapy for adolescent anorexia nervosa. Journal of Family Therapy, 27, 104–131. https://doi.org/10.1111/j.1467-6427.2005.00303.x
Eisler, I., Wallis, A. & Dodge, E. (2015). What’s new is old and what’s old is new. The origins and evolution of eating disorders family therapy. I K. Loeb, D. Le Grange & J. Lock (red.), Family therapy for adolescent eating and weight disorders. New applications. New York: Routledge.
Ellison, R., Rhodes, P., Madden, S., Miskovic, J., Wallis, A., Baillie, A. & Touyz, S. (2012). Do the components of manualized family-based treatment for anorexia nervosa predict weight gain? International Journal of Eating Disorders, 45, 609–614. https://doi.org/10.1002/eat.22000
Helsedirektoratet (2017). Nasjonal faglig retningslinje for tidlig oppdagelse, utredning og behandling av spiseforstyrrelser. https://helsedirektoratet.no/retningslinjer/spiseforstyrrelser
Keski-Rahkonen, A. & Tozzi, F. (2005). The process of recovery in eating disorder sufferers’ own words: An internet-based study. International Journal of Eating Disorders, 37(S1), S80–S86. https://doi.org/10.1002/eat.20123
Kværne, K. (2014). «Å spille hverandre gode». En kvalitativ undersøkelse av foreldres opplevelser fra intensiv familieterapi i et samarbeids- og helsefremmende perspektiv. HiOA, Fakultet for samfunnsfag, Oslo.
Le Grange, D., Accurso, E.C., Lock, J., Agras, S. & Bryson, S.W. (2014). Early weight gain predicts outcome in two treatments for adolescent anorexia nervosa. International Journal of Eating Disorders, 47(2), 124–129. https://doi.org/10.1002/eat.22221
Lock, J. & Le Grange, D. (2013). Treatment Manual for Anorexia Nervosa. A Family-Based Approach (2. utg.). New York: Guilford Press. https://doi.org/10.1002/9781118269848.ch8
Lock, J., Le Grange, D., Agras, W.S., Fitzpatrick, K.K., Jo, B., Accurso, E., Forsberg, S., Anderson, K., Arnow, K. & Stainer, M. (2015). Can adaptive treatment improve outcomes in family-based therapy for adolescents with anorexia nervosa? Feasibility and treatment effects of a multi-site treatment study. Behavioral Research Therapy, 73, 90–95. https://doi.org/10.1016/j.brat.2015.07.015
Minuchin, S. & Fishman, H.C. (1985). Family therapy techniques. Cambridge, Mass: Harvard University Press.
Murray, S.B., Anderson, L.K., Rockwell, R., Griffiths, S., Le Grange, D. & Kaye, W.H. (2015). Adapting family-based treatments for adolescent anorexia nervosa across higher levels of patient care. Eating Disorders, 23, 320–314. https://doi.org/10.1080/10640266.2015.1042317
Månsson, J., Parling, G. & Swenne, I. (2016). Favorable effects of clearly defined interventions by parents at the start of treatment of adolescents with restrictive eating disorders. International Journal of Eating Disorders, 49(1), 92–97. https://doi.org/10.1002/eat.22379
NICE guideline. (2017). Eating disorders: recognition and treatment. NG69. London.
Richards, I.L., Subar, A., Touyz, S. & Rhodes, P. (2017). Augmentative approaches in family-based treatment for adolescents with restrictive eating disorders: A systematic review. European Eating Disorders Review, 26, 92–111. https://doi.org/10.1002/erv.2577
Robinson, A.L., Strahan, E., Girz, L., Wilson, A. & Boachie, A. (2012). ’I know I can help you’: Parental self-efficacy predicts adolescent outcomes in family-based therapy for eating disorders. European Eating Disorders Review, 21, 108–114. https://doi.org/10.1002/erv.2180
Selvini Palazzoli, M., Boscolo, L., Cecchin, G. & Prata, G. (1980). ”Hypothesizing-Circularity-Neutrality: Three Guidelines for the Conductor of the Session.” Family Process, 19, 3–12. https://doi.org/10.1111/j.1545-5300.1980.00003.x
Sommerschild, H. & Moe, E. (2005). Da barnepsykiatrien kom til Norge. Oslo: Universitetsforlaget.
Sundet, R. (2011). Collaboration. Family and therapist perspectives on helpful therapy. Journal of Marital and Family Therapy. https://doi.org/10.1111/j.1752-0606.2009.00157.x
Svensson, E., Nilsson, K., Levi, R. & Suarez, N.C. (2013). Parent’s experiences of having and caring for a child with an eating disorder. Eating Disorders: The Journal of Treatment and Prevention, 21, 395–407. https://doi.org/10.1080/10640266.2013.827537
Torbergsen, T. (2015). Ungdommers opplevelser etter intensiv familieterapi med fokus på endring av samhandlingsmønstre i familiens og ungdommens eget strev [Masteroppgave i familiebehandling, HiOA, Fakultet for samfunnsfag, Oslo]. https://oda.hioa.no/nb/item/ungdommers-opplevelser-etter-intensiv-famili...
Wallis, A., Rhodes, P., Miskovic-Wheatley, J., Madden, S. & Toyuz, S. (2017). Relational containment: exploring the effect of family-based treatment for anorexia on relationships. Journal of Eating Disorders, 5, 27.https://doi.org/10.1186/s40337-017-0156-0
White, H.J., Haycraft, E., Madden, S., Rhodes, P., Miscovic-Wheatly, J., Wallis, A., Kohn, M. & Meyer, C. (2015). How do Parents of Adolescent Patients with Anorexia Nervosa Interact with their Child at Mealtimes? A Study of Parental Strategies used in the Family https://doi.org/10.1002/eat.22328
Meal Session of Family-Based Treatment. International Journal of Eating Disorders, 48, 72–80. https://doi.org/10.1002/eat.22328
Whitney, J., Murphy, T., Landau, S., Gavan, G., Whitaker, W. & Treasure, J. (2012). A practical comparison of two types of family intervention: An Exploratory RCT of Family Day Workshops and Individual Family Work as a Supplement to Inpatient Care for Adults with Anorexia Nervosa. European Eating Disorders Review, 20(2), 142–150. https://doi.org/10.1002/erv.1076 Lastet ned 20.10.2017.
Zabala, M.J., Macdonald, P. & Treasure, J. (2009). Appraisal of caregiving burden, expressed emotion and psychological distress in families of people with eating disorders: A systematic review. European Eating Disorders Review, 17, 338–349. https://doi.org/10.1002/erv.925



Kommenter denne artikkelen