Du er her
Psykologer i kommunen: En kartlegging av tjenester for barn og unge med psykiske vansker
Background: Frontline mental health services for children and adolescents are receiving increased attention, and all Norwegian municipalities were required to hire a clinical psychologist by 2020. However, we know little about what role clinical psychologists have taken in frontline services in terms of the content of their service or how they differ from other frontline practitioners.
Objective: The objective was to investigate what types of problems children and adolescents who receive help from frontline psychologists have, what type of help is being offered, what improvements are needed, and how the services provided by psychologists differ from those of other frontline service providers.
Method: The current study is based on reports from 139 psychologists and 587 other professionals working with children and adolescents in frontline services.
Results: The psychologists report emotional struggles and challenging life situations to be the most common problems among their service users. Most of the interventions delivered by psychologists are provided at individual level rather than at group or population level. Compared with other frontline practitioners, psychologists more often include parents in sessions with children and adolescents. Both psychologists and other professionals report a need for increased collaboration across services.
Implications: The results suggest that improvements could involve strengthening collaboration between frontline and specialist services.
Keywords: child and adolescent mental health, frontline services, clinical psychologists
Psykiske helsevansker hos barn og unge er en av de største folkehelse- og forebyggingsutfordringene i norske kommuner (Helse- og omsorgsdepartementet, 2019). I tråd med dette har det pågått en økt satsing på psykisk helsehjelp for barn og unge: Antall helsesykepleiere på helsestasjonene øker, kompetanseheving er satt i gang i kommunalt barnevern, og alle kommuner skal ha en kommunepsykolog på plass. De kommunale førstelinjetjenestene har et økt ansvar for barn og unges psykiske helse, men tjenestene er fragmenterte, og det er stor variasjon i innholdet. Dette har gjentatte ganger blitt kritisert av FNs barnekomite (Barne-, likestillings- og inkluderingsdepartementet, 2010; United Nations, 2018). For å sikre kvalitet i videreutviklingen trenger vi å vite mer om det generelle tjenestetilbudet, og hvilken rolle psykologene har inntatt i disse tjenestene.
I utgangspunktet skal kommunene ha ansvar for å hjelpe befolkningen med psykiske problemer som er av mild og kortvarig karakter, og dette omtales ofte som lavterskeltilbud, mens mer alvorlige eller langvarige problemer skal spesialisthelsetjenesten ha ansvaret for (Helsedirektoratet, 2014). Det er estimert at rundt 58 000 pasienter er i kontakt med det spesialiserte psykiske helsevernet for barn og unge (BUP) årlig, noe som tilsvarer fem prosent av barne- og ungdomsbefolkningen (Helsedirektoratet, 2018). BUP opplever mange steder et økt press, noe som kan være en av årsakene til at flere med alvorlige, langvarige lidelser blir et kommunalt anliggende (Ose et al., 2018). De vanligste vanskene blant barn og unge som er i kontakt med BUP, er ADHD-problematikk, etterfulgt av angstlidelser, tilpasningsforstyrrelser, autismespekterforstyrrelser og depresjon (Reneflot et al., 2018). Vi mangler imidlertid tall for hvilke vansker som er vanlige hos barn og ungdom som er i kontakt med førstelinjetjenesten.
Kommunalt psykisk helse- og rusarbeid omfatter forebyggende arbeid, hjelp med lette og moderat alvorlige problemer, kartlegging og utredning, identifisering av mer alvorlige vansker som skal henvises videre, rehabilitering, oppfølging og skadereduksjon (Helse- og omsorgsdepartementet, 2019). Det finnes mange ulike programmer, kurs og tiltak som brukes i norske kommuner, som i ulik grad er kunnskapsbaserte (Martinussen et al., 2020). Det er også stor variasjon i hvilke kartleggingsverktøy som blir brukt og kvaliteten på disse (Paap et al., 2018), og kommunene rapporterer om behov for gode verktøy i arbeidet med barn og unges psykiske helse (Helse- og omsorgsdepartementet, 2019).
Ifølge Helsedirektoratet er det et uttalt mål at kommunene skal benytte psykologer til å i større grad arbeide system- og samfunnsrettet, til å arbeide mer helsefremmende og forebyggende rettet mot individer, grupper og lokalmiljø, og til å styrke lavterskel behandlings- og oppfølgingstilbud og tverrfaglig samarbeid (Helsedirektoratet, 2019). Tidligere rapporter viser at psykologer i kommunene bruker størstedelen av sin arbeidstid på tiltak på individnivå (Heggland, Gärtner & Mykletun, 2013). Dette skjer til tross for at flertallet av psykologene selv ønsker å bruke mer tid på befolknings- og systemtiltak, og at føringer for psykologer i kommunalt helsevern er at de skal spenne over både befolkningsrettet og individrettet arbeid. I en rapport kom det fram at samtaler med enkeltindivider eller foreldreveiledning opptok 62 % av psykologenes tid, mens arbeid mot større grupper opptok kun 4 % (Heggland et al., 2013). Psykologene i kommunene må selv stå for prioriteringen av sin arbeidstid, og med stor pågang fra barn og unge som ønsker kliniske tjenester, kan befolknings- og systemtiltak bli nedprioritert.
Det diskuteres stadig hvordan hjelpeapparatet kan samarbeide bedre på tvers av tjenester. Å utvikle helsevernet i en retning der pasientens behov for koordinerte tjenester møtes på en bedre måte, var også bakgrunnen for samhandlingsreformen (St.meld. nr. 47). Ifølge Sintef rapporterer 79 % av kommunene at det i stor grad er etablert rutiner og praksis for tverrsektorielt samarbeid (f.eks. mellom helsestasjon, skole og barnevern) for barn og unge med vansker (Ose et al., 2018). I opptrappingsplanen rapporteres det imidlertid om at barn og unge med psykiske vansker møter mange ulike aktører og instanser som ikke snakker sammen (Prop. 121 S). Ådnanes og kollegaer (2013) viser at psykologene i kommunene har et ganske tett samarbeid med helsestasjon og skolehelsetjeneste, men at de per 2012 samarbeidet lite med spesialisthelsetjenesten. Satsingen på psykologer i kommunene har økt i denne perioden, og det er av interesse å vite hvordan psykologene har blitt integrert i det kommunale tjenestetilbudet.
Målet for denne artikkelen var å undersøke psykologenes rolle i det kommunale psykiske hjelpearbeidet med barn og unge. Mer spesifikt undersøkte vi a) hvilke vansker og alvorlighetsgrad av vansker som er vanlig blant barn og unge som psykologene møter i førstelinjetjenesten, b) hva slags hjelp psykologene gir i form av rammer, innhold og samarbeid med andre, c) hva psykologene selv mener bør forbedres med tilbudet, og d) hvordan psykologenes arbeid skiller seg fra andre som jobber i førstelinjetjenesten.
Metode
Rekruttering og deltagere
Datainnsamlingen ble gjort gjennom en nettbasert spørreundersøkelse blant kommunalt ansatte fra hele landet som jobber med barn og unges psykiske helse. Det ble presisert at vi søkte respondenter som tilbyr lavterskel psykisk helsehjelp, det vil si uten krav om henvisning, enkelt å oppsøke og i hovedsak ment for milde og moderate problemer. For å rekruttere deltagere benyttet vi oss av adresselister til ansatte i psykisk helsehjelp i kommunene fra Pedlex. Det ble sendt ut e-poster til 1270 unike adresser og én purring. I e-posten oppfordret vi alle mottakere til å sende invitasjonen videre til andre aktuelle respondenter. I tillegg ble deltagere rekruttert gjennom RBUPs nettsider, RBUPs Facebook-side og Nasjonalt kompetansesenter for psykisk helsearbeid (NAPHA) sine nettsider. Datainnsamlingen foregikk mellom 21.02.2019 og 21.05.2019. Spørreskjemaet inneholdt spørsmål om deltagernes utdanning, arbeidserfaring, hvilken tjeneste de jobber i, hvilke typer problemer de som benytter tjenesten har, hvilke tiltak som gis, og hvilke forbedringer de ønsker seg i tjenesten.
Potensielle deltagere var alle som jobbet i kommunale tjenester som tilbyr lavterskel psykisk helsehjelp til barn og ungdom fra 5 til 18 år. Det var totalt 992 respondenter i undersøkelsen, hvorav 492 fullførte hele undersøkelsen, mens 500 svarte kun på de første spørsmålene i undersøkelsen. Av disse var det 139 psykologer som jobbet i førstelinjetjenesten med psykiske vansker hos barn og unge (se Tabell 1).
| Tabell 1 | |||
| Kjennetegn ved respondentene | |||
| Psykologer | Resten av utvalget | Forskjell mellom utvalgene | |
| (n = 139) | (n = 707) | ||
| Alder | 41 år (25–65 år) | 47 år (24–68 år) | t = 7.22*** |
| Kjønn | 86 % kvinner | 92 % kvinner | X2 = 6.69 |
| Utdanning | X2 = 141.70*** | ||
| Lavere grad | – | 50 % | |
| Høyere grad | 97 % | 50 % | |
| Antall år i nåværende jobb | 6 år (1–27 år) | 9 år (1–42 år) | t = 7.13*** |
| Antall års erfaring | 13 år (1–41 år) | 20 år (1–46 år) | t = 8.43*** |
| Hvilken tjeneste jobber du i? | X2 = 99.94*** | ||
| Familievernkontor | 1 % | 0.5 % | |
| Helsestasjon for barn | 5 % | 7 % | |
| Helsestasjon for ungdom | 2 % | 2 % | |
| Kommunalt barnevern | 2 % | 11 % | |
| Lavterskeltilbud i kommunen | 46 % | 11 % | |
| Pedagogisk-psykologisk tjeneste | 11 % | 12 % | |
| Skolehelsetjenesten | 11 % | 32 % | |
| Tverrfaglig kommunalt team | 4 % | 2 % | |
| Uteteam/ambulerende | 1 % | 1 % | |
| Annet | 16 % | 21 % | |
| Tjenesten er del av Familiens hus | 28 % | 24 % | X2 = 3.56 |
| Kommunestørrelse | X2 = 38.48*** | ||
| Liten kommune (< 4999) | 8 % | 22 % | |
| Mellomstor (5000–19 999) | 22 % | 36 % | |
| Stor kommune (> 20 000) | 70 % | 42 % | |
| Merknad. Utdanning lavere grad = universitets- eller høyskoleutdanning lavere grad (årsstudium, bachelor e.l.) og Utdanning høyere grad = universitets- eller høyskoleutdanning høyere grad (master, hovedfag, profesjon e.l.). Statistisk signifikant forskjell er indikert med *** p < .001, ** p < .01, * p < .05. | |||
Analyse
Svarene til psykologene og fra resten av utvalget rapporteres separat. Svarene er oppgitt i prosent eller gjennomsnittsverdier. Forskjeller mellom svarene fra psykologene og fra resten av utvalget er undersøkt med t-tester og kjikvadrat-tester og resultatene er Bonferroni-korrigert på grunn av multippel testing. En p-verdi på < 0.05 blir regnet å være signifikant, og alle tester var tosidige. Alle analyser ble utført med programmet SPSS (IBM SPSS Statistics 24).
Etiske vurderinger
Prosjektet ble vurdert av NSD til å være i samsvar med personvernlovgivningen. Respondentene samtykket til deltagelse etter å ha lest informasjon om studien. Det ble informert om anonymisering og frivillig deltagelse.
Resultater
Frafall og representativitet
Deltagerne i undersøkelsen kom fra 289 ulike kommuner i Norge, og alle fylkene var representert. De fleste psykologene som svarte på undersøkelsen, var fra Oslo og Akershus og oppga at de jobbet i store kommuner. Denne tilsynelatende skjevfordelingen kan se ut til å reflektere den reelle fordelingen av psykologer i Norge ved at det er enklere å rekruttere psykologer til store kommuner. Resultatene i denne artikkelen kan derfor med mindre sikkerhet generaliseres til små kommuner.
Det var et relativt stort frafall gjennom spørreskjemaet. Vi undersøkte forskjeller mellom de som kun svarte på de første spørsmålene (n = 500), med de som fullførte hele undersøkelsen (n = 492), og fant at blant de som fullførte var det en noe større andel psykologer og sykepleiere, og en lavere andel barnevernspedagoger. En mulig grunn til frafall kan være at spørsmålene opplevdes mindre relevante blant noen yrkesgrupper.
Vansker hos barna og ungdommen
Psykologene rapporterte at 36 % av barna og ungdommen de møter har milde og kortvarige problemer, 38 % har kortvarige alvorlige problemer eller langvarige milde problemer, mens 26 % har alvorlige langvarige problemer.
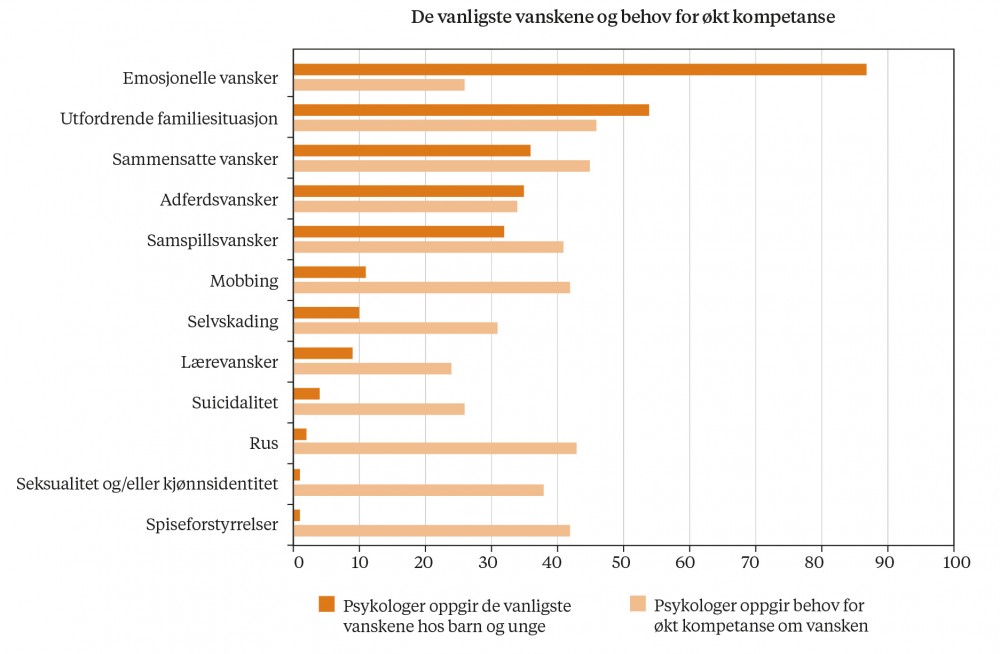
Merknad. Eksempler på utfordrende familiesituasjoner ble oppgitt i spørreskjemaet: samlivsbrudd, rus, vold og fattigdom.
Figur 1 viser psykologenes vurdering av hvilke typer vansker som er vanligst blant barna og ungdommen de møter. De oppgir at emosjonelle vansker var vanligst, etterfulgt av utfordrende familiesituasjoner og atferdsvansker. Psykologene ble også spurt om hvilke områder de ønsker mer kompetanse på, og de hyppigst rapporterte var utfordrende familiesituasjoner, sammensatte vansker og rus. Det så ikke ut til å være noen sammenheng mellom hvilke vansker som var vanlige, og hvilke vansker psykologene ønsket mer kompetanse på.
Hva slags hjelp gir psykologene?
Blant psykologene var det 66 % som oppga at de ofte eller alltid jobber med individuelle tiltak, 16 % jobber ofte eller alltid med gruppetiltak, mens 48 % jobber ofte eller alltid med systemarbeid. Dette mønsteret var noe annerledes i resten av utvalget, der en noe høyere andel ofte eller alltid jobber med individuelle tiltak (88 %, X2 = 32.12, p < .000).
På spørsmål om respondentene brukte standardiserte instrumenter for å kartlegge psykiske vansker hos barn og unge, svarte de aller fleste av psykologene at de av og til (72 %) eller alltid (12 %) bruker slike kartleggingsinstrumenter, mens kun 16 % svarte at de aldri bruker dette.
Nesten halvparten av psykologene hadde opplæring i ett eller flere manualbaserte tiltak (44 %), mens 33 % av resten av utvalget hadde slik opplæring. Forskjellen mellom utvalgene var ikke signifikant. Figur 2 viser hvilke manualbaserte tiltak psykologene har opplæring i. De vanligste var Circle of security (COS), Psykologisk førstehjelp og Mestringskatten.
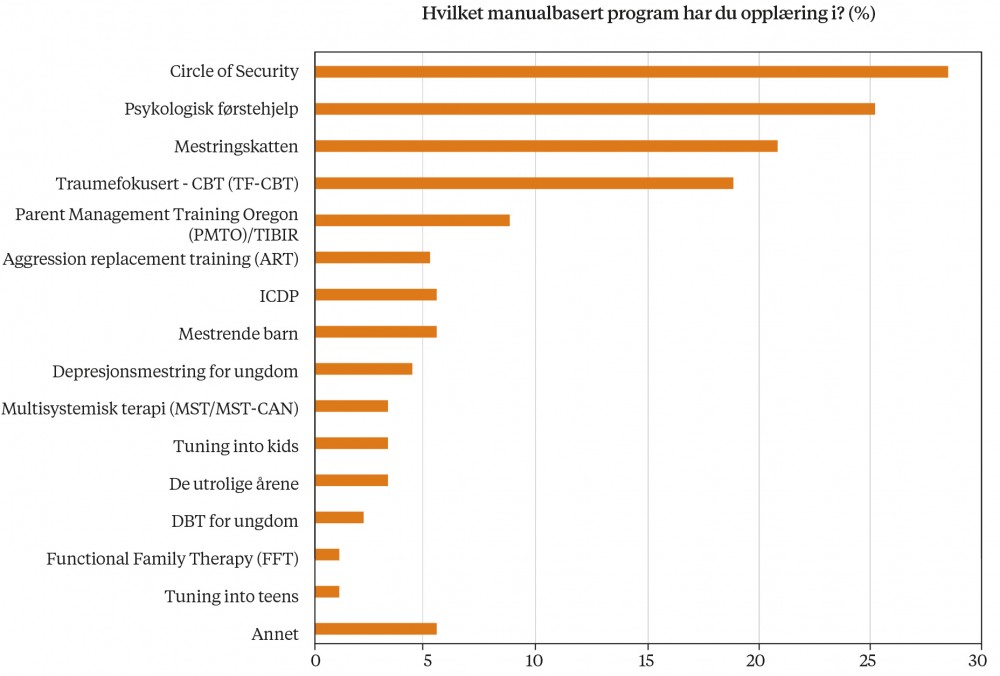
Merknad. Figuren viser prosentandelen av psykologene som oppga at de hadde opplæring i ett eller flere manualbaserte tiltak. Det ble oppgitt følgende eksempler i spørsmålsteksten: f.eks. PMTO, Mestrende barn, Mestringskatten e.l. I kategorien «Annet» oppgapsykologene EMDR, OCD og SMART.
Samarbeid
Blant psykologene i utvalget vårt oppga 28 % at de aldri eller i liten grad samarbeider med BUP, 53 % oppga noen ganger, mens 19 % oppga at de i stor grad eller alltid samarbeider med BUP. Dette var likt resten av utvalget. Da vi tok ut de som oppga at de selv jobbet i skolehelsetjenesten, rapporterte 6 % av de resterende psykologene at de aldri eller i liten grad samarbeider med skolehelsetjenesten, 27 % samarbeider i noe grad, mens 66 % samarbeider i stor grad eller alltid med skolehelsetjenesten. Også her var mønsteret likt blant psykologer og resten av utvalget.
| Tabell 1 | ||||||
| Kjennetegn ved respondentene | ||||||
| Psykologer (n = 100)a | Resten av utvalget (n = 430) | Forskjell mellom utvalg | ||||
| Jobber mest med barn | Jobber mest med ungdom | Jobber mest med barn | Jobber mest med ungdom | |||
| Telefonkontakt | 66 % | 57 % | 67 % | 55 % | X2 = 9.13 | |
| Foresatte og barn med i timene | 68 % | 55 % | 35 % | 30 % | X2 = 51.45*** | |
| Jobber kun med foresatte | 52 % | 45 % | 29 % | 24 % | X2 = 45.48*** | |
| Merknad. Svarene er prosentandelen av gruppen som samarbeider ofte eller alltid med foresatte. Gruppen «jobber mest med barn» = jobber i en tjeneste primært rettet mot barn (5–12 år), gruppen «jobber mest med ungdom» = jobber i en tjeneste primært rettet mot ungdom (13–18 år). Gruppene er noe overlappende, da flere kryss var tillatt. Statistisk signifikant gruppeforskjell mellom psykologer og resten av utvalget er indikert med ***p < .001, **p < .01, *p < .05. a n er oppgitt for antall respondenter på det aktuelle spørsmålet. | ||||||
Deltagerne ble også spurt om de samarbeidet med barnas og ungdommens foresatte (Tabell 2). Da dette kan variere ut fra barnas alder, har vi delt inn svarene etter hvilken aldersgruppe tjenesten de jobber i hovedsakelig retter seg mot, og det er noe overlapp mellom gruppene. Den største andelen av psykologene har telefonkontakt med foresatte og har med foresatte i timene. Resultatene viste en større inkludering av foresatte blant psykologer enn i resten av utvalget.
Til slutt spurte vi deltagerne hva de mente skal til for at de skal kunne møte brukerne på en bedre måte. Blant psykologene svarte den største andelen (72 %) at de ønsket mer samarbeid på tvers av tjenester og linjer, etterfulgt av mer tverrfaglig samarbeid (46 %) og mer opplæring i konkrete tiltak og kliniske verktøy (42 %). Mange psykologer ønsket seg også bedre muligheter for etter- og videreutdanning (23 %), mer tid til å møte barn og ungdom (26 %) eller mer veiledning (32 %). I resten av utvalget var det signifikant flere enn i psykologgruppen som ønsket seg mer opplæring i konkrete tiltak og kliniske verktøy (57 %), og flere som ønsket seg mer tid til å møte barn og ungdom (39 %).
Diskusjon
Det finnes lite systematisk forskning som beskriver hjelpen som blir gitt til barn og unge som sliter med psykiske vansker i kommunene i dag, både generelt og når det gjelder psykologer spesielt. Denne undersøkelsen er et deskriptivt og eksplorerende bidrag for å få mer kunnskap om dette feltet. Undersøkelsen viste at en relativt stor andel av brukerne ble beskrevet av psykologene som å ha alvorlige langvarige problemer og kortvarige alvorlige problemer eller langvarige milde problemer. I alt to tredjedeler av brukerne ble anslått å ha et nivå av vansker som ifølge Helsedirektoratet bør føre til involvering av spesialisthelsetjenesten (Helsedirektoratet, 2014). Mulige forklaringer er at noen av disse barna er ferdig med det spesialiserte tilbudet og tilbakeført til det lokale, eller at denne gruppen er henvist til spesialisthelsetjenesten, men avvist. I kommunenes rapportering til Helsedirektoratet har det kommet fram at flere har en opplevelse av en spesialisthelsetjeneste som kutter i tilbudet, og at det er utfordringer med bemanning og lite ressurser (Ose et al., 2017; Ose et al., 2018), noe som kan føre til at flere tyngre saker blir tatt hånd om i førstelinjetjenestene. Det er viktig både for kvaliteten på behandlingen og når det gjelder transparens i offentlig finansiering, at pasienter får hjelp der de er ment å få den. Feilforvaltning av tilbudene er problematisk dersom pasientene blir avvist av, eller aldri videresendt til, en spesialisthelsetjeneste de skulle mottatt hjelp fra – både for enkeltpasienter og for de kommunale tjenestene som kan komme til å måtte nedprioritere andre oppgaver, som forebygging- og folkehelsetiltak.
Psykologene i utvalget vårt oppga at de i størst grad driver med individuelle tiltak. Dette gjenspeiler data fra tidligere undersøkelser, der gruppetiltak og systemarbeid synes å måtte vike for psykologenes samtaler med enkeltindivider (Heggland et al., 2013; Ådnanes et al., 2013; Kaspersen et al., 2018). Selv om få av psykologene i vårt utvalg oppga at de ofte jobber med grupper, sier halvparten at de ofte eller alltid driver med systemarbeid. Dette kan være et uttrykk for en viss forskyvning av psykologenes arbeidsform, da tidligere studier indikerte at kun 4 % av arbeidstiden ble brukt til arbeid med større grupper (Heggland et al., 2013). Resultatene viste samtidig at psykologene jobbet mindre individrettet enn andre yrkesgrupper som jobber med barn og unges psykiske helse i kommunen. Noen flere psykologer ser dermed ut til å ha funnet en plass i kommunene som er mer i tråd med intensjonene for kommunepsykologsatsingen (Helsedirektoratet, 2019), og mer i tråd med slik flere av psykologene selv tidligere har oppgitt at de ønsker å jobbe (Heggland et al., 2013). Psykologenes fokus på individrettede tiltak møter likevel tjenestenes eget ønske om at psykologene skal ivareta lavterskelbehandling i kommunene, som en slags «halvannenlinjetjeneste» (Kaspersen et al., 2018).
Videre viste resultatene at over halvparten av psykologene i undersøkelsen oppga å samarbeide ofte eller alltid med skolehelsetjenesten, mens kun 19 % samarbeider ofte eller alltid med BUP. Dette kan være betenkelig sett i lys av hvor hyppig våre respondenter oppgir å jobbe med alvorlige, langvarige problemer/lidelser. Psykologene rapporterer selv et ønske om at dette var annerledes. På spørsmål om hva respondentene mente kunne føre til at de bedret tilbudet for barn og ungdom, var «mer samarbeid på tvers av tjenester og linjer» den klart hyppigst valgte kategorien. At en stor del av psykologene samarbeider ofte eller alltid med skolehelsetjenesten, samsvarer med funn fra SINTEF (Ådnanes et al., 2013) om at psykologer i kommunen i hovedsak samarbeider med skolehelsetjenesten og i mindre grad med BUP. Utover det kan resultatene tyde på at det kan være behov for tiltak som øker samhandling mellom tjenester, som Bedre tverrfaglig innsats (BTI).
Videre fant vi at under halvparten av psykologene har opplæring i ett eller flere manualbaserte tiltak, og at Circle of Security (COS-P), Psykologisk førstehjelp og Mestringskatten var mest utbredt blant kommunenes psykologer. Dette er tiltak som er tilpasset vanlige vansker blant barn og unge, som tilknytningsvansker, angst og depresjon. En årsak til utbredelsen kan være at disse tiltakene har relativt lave kostnader og lave krav til tidsbruk for opplæring, sertifisering og videre veiledning. Av disse vanlig brukte tiltakene kan det synes som at Mestringskatten har sterkest støtte i forskningen (Villabø et al., 2018; Haugland et al., 2020; Boris et al., 2020; Drozd et al., 2020). Det er viktig å merke seg at vi i denne undersøkelsen spurte om respondentene hadde opplæring i tiltaket, ikke hvor mye de bruker det i sin praksis. Vi ser uansett at det er stor variasjon i hva forskjellige kommuner og psykologer har valgt å satse på, og at det er stor utbredelse av tiltak med manglende eller mangelfull evidens. En implikasjon av dette kan være at vi trenger å forsterke innsatsen for å få implementert og økt rekkevidden av kunnskapsbaserte tiltak i førstelinjetjenestene.
En sentral del av den kommunale psykologstillingen er å veilede andre ansatte i tjenestene (Kaspersen et al., 2018). En sammenligning med resten av utvalget viser også at psykologene i større grad enn resten av utvalget samarbeider med foresatte. Dette kan være et uttrykk for at psykologene i vårt utvalg er relativt nyutdannet, og at utdanningsinstitusjonene har hatt en økt vektlegging av familiebasert behandling og av å gi foresatte en mer aktiv rolle. Alternativt kan det være at arbeidssted og arbeidsform er knyttet sammen, og at mange av psykologene jobber i kommunale lavterskeltilbud der det er naturlig å involvere foresatte. Involvering av foresatte kan uansett være mulige tema i psykologenes veiledning av de øvrige tjenestene.
Denne kartleggingsstudien er basert på data fra de som jobber med psykisk helse hos barn og unge i kommunen. Vi har ikke samlet inn informasjon fra barn og unge og deres familier i denne omgang, noe som ville gitt et utfyllende og viktig bilde, og som er avgjørende i den videre kunnskapsutviklingen.
- Rundt 1/3 av barn og unge som psykologene møter i førstelinjetjenesten, har milde og kortvarige problemer, mens resten har mer alvorlige eller langvarige psykiske vansker.
- Psykologene jobber oftest med individrettede tiltak. De fleste oppga at de av og til eller alltid bruker standardiserte instrumenter for å kartlegge psykiske vansker hos barn og unge, mens 1 av 6 aldri gjør det. Halvparten av psykologene hadde opplæring i ett eller flere manualbaserte tiltak.
- Psykologene oppgir at de mener tilbudet deres kan forbedres med økt samarbeid på tvers av tjenester, økt tverrfaglig samarbeid og mer opplæring i konkrete tiltak og kliniske verktøy.
- Psykologene jobber noe mindre individrettet enn andre ansatte i førstelinjetjenesten og involverer oftere foreldre når de jobber med barn og unges psykiske helse.
Konklusjon
Resultatene fra denne kartleggingen kan bidra til å synliggjøre potensialet for kvalitetsforbedring i de kommunale psykologtjenestene. De viser at mange psykologer i kommunen jobber med barn og unge med alvorlige eller langvarige psykiske vansker – barn og unge som kanskje burde fått et tilbud i spesialisthelsetjenesten. Det vil være viktig å undersøke nærmere hva årsaken til dette er, og vurdere hvorvidt dette er et ønsket mål eller et resultat av at psykologene i kommunene kompenserer for manglende kapasitet i spesialisthelsetjenesten. Det ser ut til at psykologene fortsatt bruker mest tid på individrettede tiltak, men at de i større grad jobber systemrettet enn andre i førstelinjetjenesten og i større grad systemrettet enn tidligere studier av psykologer har vist. I kvalitetsforbedring av tjenestene vil innholdet i det systemrettede tilbudet være viktig å undersøke. En kvalitetsheving av tjenestene bør også innebære et større fokus på bruk av kunnskapsbaserte tiltak og økt samhandling mellom tjenestene, spesielt mellom første- og andrelinjetjenesten.
Barne-, likestillings- og inkluderingsdepartementet. (2010). Behandling av Norges fjerde rapport til FN om oppfølging av barnekonvensjonen. Publikasjonskode: Q-1173.
Boris, N. W., Brandtzæg, I. & Torsteinson, S. (2020). Forvirrende og villedende om foreldreveiledning. Psykologisk.no. https://psykologisk.no/2020/02/forvirrende-og-villedende-om-foreldreveiledning
Drozd, F., Slinning, K., Nielsen, B. & Høstmælingen, A. (2020). Foreldreveiledning – hva virker for hvem? Psykologisk.no
Haugland, B. S. M., Haaland, Å. T., Baste, V., Bjaastad, J. F., Hoffart, A., Rapee, R. M.,
Raknes, S., Himle, J. A., Husabø, E. & Wergeland, G. J. (2020). Effectiveness of Brief and Standard School-Based Cognitive-Behavioral Interventions for Adolescents With Anxiety: A Randomized Non-Inferiority Study. Journal of the American Academy of Child & Adolescent Psychiatry. https://doi.org/10.1016/j.jaac.2019.12.003
Heggland, J. E., Gärtner, K. & Mykletun, A. (2013). Kommunepsykologer nedprioriterer forebygging. Tidsskrift for Norsk psykologforening, 50(5), 504–507.
Helsedirektoratet. (2014). Sammen om mestring. Lokalt psykisk helsearbeid og rusarbeid for voksne (Veileder IS-2076). Hentet fra https://www.helsedirektoratet.no/veiledere/sammen-om-mestring-lokalt-psykisk-helsearbeid-og-rusarbeid-for-voksne
Helsedirektoratet. (2018). Bruk av tjenester i det psykiske helsevernet for barn. https://www.helsedirektoratet.no/
Helsedirektoratet. (2019). Psykologer i de kommunale helse- og omsorgstjenestene. https://www.helsedirektoratet.no/tilskudd/psykologer-i-de-kommunale-helse-og-omsorgstjenestene
Helse- og omsorgsdepartementet. (2019). Opptrappingsplan for barn og unges psykiske helse (2019–2024) (Prop. 121 S). Hentet fra https://www.regjeringen.no/no/dokumenter/prop.-121-s-20182019/id2652917/
Kaspersen, S. L., Lassemo, E., Kroken, E., Ose., S. O. & Ådnanes, M. (2018). Tilskudd til rekruttering av psykologer i kommunale helse- og omsorgstjenester. En delevaluering i forbindelse med følgeevalueringen av Kompetanseløft 2020. (Rapport nr. 2018:01004). Oslo: SINTEF.
Martinussen, M., Eng, H., Reedtz, C., Breivik., K. & Jakobsen, K. (2020). Hvilke psykisk helsefremmende tiltak virker for barn og unge? Psykologisk.no https://psykologisk.no/2020/03/hvilke-psykisk-helsefremmende-tiltak-virker-for-barn-og-unge/
Ose, S. O. & Kaspersen, S. L. (2017). Kommunalt psykisk helse- og rusarbeid 2017: Årsverk, kompetanse og innhold i tjenestene (Rapport nr. 201700801). Oslo: SINTEF.
Ose, S. O., Kaspersen, S. L., Ådnanes, M., Lassemo, E. & Kalseth, J. (2018). Kommunalt psykisk helse- og rusarbeid 2018 (Rapport nr. 2018:01346). Oslo: SINTEF.
Paap, M. C. S., Martinussen, M., Jakobsen, R., Jozefiak, T. & Axelsdottir, S., (2018). Tester for barn og unge i Norge bør kvalitetssikres bedre. Psykologisk.no https://psykologisk.no/2018/06/tester-for-barn-og-unge-i-norge-bor-kvalitetssikres-bedre/
Prop. 121 S (2018-2019). Opptrappingsplan for barn og unges psykiske helse (2019–2024). Helse- og omsorgsdepartementet. https://www.regjeringen.no/no/dokumenter/prop.-121-s-20182019/id2652917/
Reneflot, A., Aarø, L. E., Aase, H., Reichborn-Kjennerud, T., Tambs, K. & Øverland, S. (2018). Psykisk helse i Norge. Oslo: Folkehelseinstituttet.
Statistisk sentralbyrå. (2019). https://www.ssb.no/befolkning/statistikker/folkemengde/aar-per-1-januar
United Nations. (2018). Concluding observations on the combined fifth and sixth periodic reports of Norway, CRC/C/NOR/CO/5-6, tilgjengelig fra https://www.ohchr.org/EN/HRBodies/Pages/HumanRightsBodies.aspx
Villabø, M., Narayanan, M., Compton, S., Kendall, P. C. & Neumer, S. (2018). Cognitive-behavioral therapy for youth anxiety: An effectiveness evaluation in community practice. Journal of Consulting and Clinical Psychology. https://doi.org/10.1037/ccp0000326
Ådnanes, M., Husum, T. L. & Kaspersen, S. L. (2013). Psykologer i kommunalt psykisk helsearbeid: Behandling eller folkehelsearbeid? Tidsskrift for Norsk psykologforening, 50(11), 1066–1073.


