Tvangsmedisinering i psykisk helsevern
Marthe Kirkesæther Brun, Tonje Lossius Husum & Reidar Pedersen
- Marthe Kirkesæther Brun
-
Tonje Lossius Husum
Psykologspesialist, med doktorgrad om bruk av tvang i psykisk helsevern
t.l.husum@medisin.uio.no
-
Reidar Pedersen
i-stokk@online.no
Objective: The aim of this study was to examine the consequences and effects of forced medication on patients with mental disorders.
Methods: A systematic search was conducted in Medline. Additional papers were identified after consulting experts in the field.
Results: Researchers in this field use different methods and outcome measures. The effects are small, and often not consistent between studies. Patients’ insight into own illness and treatment adherence, are important factors for how the measure is accepted. Caretakers tend to overrate the patients’ acceptance of forced medication. Patients mention alternatives to forced medication when asked.
Conclusions: There is little research and varied results in studies on forced medication, and the effects of this practice is unclear. Additional randomized controlled trials should be conducted to determine the effects of forced medication.
Keywords: forced medication, involuntary medication, mental health care
Det finnes lite kunnskap om virkninger og opplevelser av tvangsmedisinering i psykisk helsevern. Denne studien er et første skritt i å kartlegge konsekvensene av medisinering ved tvang.
Ifølge norsk helselovgivning skal all helsehjelp i utgangspunktet gis på et frivillig grunnlag. Tvangsmedisinering kan imidlertid gjennomføres for pasienter under tvungent psykisk helsevern, og omfatter behandling med legemidler og ernæring (Behandling – phvl §4–4) (Helse- og omsorgsdepartementet, 1999). Bruk av korttidsvirkende legemidler kan i tillegg anvendes som tvangsmiddel. Tvungent psykisk helsevern kan videre gjennomføres med eller uten døgnopphold (TUD).
Omfanget av vedtak om tvangsbehandling i psykisk helsevern er usikkert. Det er store mangler i rapporteringen fra enkeltinstitusjoner til Norsk pasientregister (NPR), og heller ikke kontrollkommisjonens årsrapporter er komplette (Bremnes, Lilleeng, Pedersen, Cederkvist, & Vesterheim, 2013). I 2014 ble det rapportert 2362 vedtak om tvangsbehandling med legemidler fordelt på 1502 pasienter, og det ble rapportert om 1080 tvangsmiddelvedtak med korttidsvirkende legemidler fordelt på 564 pasienter. Samme år behandlet fylkesmannen 1058 klager om behandling uten eget samtykke (Bremnes et al., 2016). Det ble også innrapportert 2422 pasienter på TUD dette året, hvilket var en økning fra 2192 året før. Når det gjelder TUD, presiseres det at man må ta forbehold om mangelfull rapportering og dårlig kvalitet på tallene (TvangsForsk, 2016). Det er også store forskjeller mellom foretaksområdene i antall fattede vedtak om tvang og tvangsmedisinering (Bremnes et al., 2013, 2016). Dette kan skyldes ulikheter i hvordan psykisk helsevernloven praktiseres. Geografisk variasjon i bruk av tvangsmedisinering i psykiske helsetjenester antyder at dette er et område der det hersker liten konsensus om når tvangsmedisinering bør brukes (Diseth & Høglend, 2014; Husum, Bjørngaard, Finset, & Ruud, 2010).
Geografisk variasjon i bruk av tvangsmedisinering i psykiske helsetjenester antyder at dette er et område der det hersker liten konsensus om når tvangsmedisinering bør brukes
Hensikten med denne oversiktsartikkelen er å gjennomgå kunnskapsgrunnlaget for tvangsmedisinering gjennom en systematisk litteraturgjennomgang av foreliggende litteratur. Med kunnskapsgrunnlaget mener vi studier (spesifiserer mer i metodedelen) som spesielt tar for seg effekter av tvangsmedisinering, og ikke effekt av medisiner per se, samt brukeres og ansattes opplevelser av tvangsmedisinering. Vårt forskningsspørsmål var: Hva er de positive og negative virkningene og opplevelsene av tvangsmedisinering, slik disse fremkommer i den forskningen som foreligger? Studiene har forskjellige utfallsmål, noe som kommer frem i gjennomgangen av studiene.
Metode
Det ble gjennomført to søk i databasen Medline i perioden juni til august 2014. Artikkelen er skrevet med utgangspunkt i en studentoppgave ved Medisinsk fakultet ved Universitetet i Oslo. På grunn av rammene for en studentoppgave ble det kun gjennomført søk i én litteraturdatabase. Medline ble valgt fordi den er en av verdens største databaser innenfor medisin. Databasen favner bredt og omfatter litteratur fra hele det medisinske feltet.
Avgrensinger og begrepsbruk
Vi har valgt å presentere studiene vi fant, i tre grupper som gjenspeiler tre ulike måter å tvangsmedisinere på: 1. Studier av korttidsvirkende legemidler brukt som tvangsmiddel, 2. Studier som omhandler lengre tids tvangsbehandling med legemidler, og 3. Studier av bruk av tvang uten døgnopphold. Studiene vi har valgt å inkludere, kommer fra flere land, og navn på praksiser, begreper og lovverk er forskjellige. Selv om lovverk og begreper er forskjellige, så gjenfant vi langt på vei denne tredelingen i studiene fra de enkelte landene.
Studier av korttidsvirkende legemidler brukt som tvangsmiddel dreier seg om medisinering med korttidsvirkende legemidler. I norsk psykisk helsevernlov kategoriseres dette som bruk av tvangsmiddel § 4–8. I Norge brukes derfor korttidsvirkende legemidler kun akutt ved kriser og uro for å roe ned agiterte pasienter. Korttidsvirkende legemidler skal ikke brukes i behandlingsøyemed, men for å beskytte mot fare og gjenvinne sikkerhet.
Studier som omhandler lengre tids tvangsbehandling med legemidler, dreier seg om medisiner gitt mot psykose, og som gis over tid i institusjon, og omtales som tvangsbehandling med legemidler i den norske psykisk helsevernloven § 4–4. Legemidlene gis ofte som depot-injeksjoner.
Studier av bruk av tvang uten døgnopphold tar for seg tvangsmedisinering utenfor institusjon, det vil si under tvungent vern uten døgnopphold (TUD). På engelsk brukes ofte begrepet «involuntary outpatient commitment» (OPC) om denne praksisen.
Studiene vi har sett på, har forskjellige utfallsmål, som inkluderer både ansattes vurderinger av effekt av tvangsmedisineringen og brukeres opplevelser av praksisen. Studier av frivillig medisinering rettet mot psykoseproblematikk generelt, ligger utenfor problemstillingen, og er ikke inkludert i denne litteraturgjennomgangen.
Vi gjennomførte to litteratursøk. Det første søket inneholdt ulike kombinasjoner av søkeord relatert til tvang, psykiatri og medisinering (se vedlegg 1 for søkestrategi). Søket ble begrenset til artikler som hadde sammendrag, og som var skrevet på enten engelsk, norsk, dansk eller svensk. Psykisk helsevern har gjennomgått store endringer i løpet av de siste tiårene, og vi ønsket å inkludere nyere studier i vår studie. Inklusjonsperioden ble derfor satt til mellom 1994 og 2014. Artiklene ble sortert ut fra om de handlet om medisinering gitt som tvangsmiddel eller som tvangsbehandling. Artiklenes relevans ble først vurdert på bakgrunn av tittel og sammendrag. Alle metodiske design ble inkludert, bortsett fra kasusstudier.
Tvungne intramuskulære injeksjoner var blant de tvangstiltakene pasientene opplevde mest negativt
I det andre søket ble det søkt etter artikler som omhandlet tvang uten døgnopphold (TUD). Søkestrategien var den samme som ved søk 1 (se vedlegg 1), men i tillegg ble det tatt med søkeord for å dekke artikler om TUD. Det er blitt gjennomført flere systematiske oversikter om TUD de siste årene, og vi valgte derfor kun å ta med systematiske oversikter om virkninger av TUD.
Resultater
Det første søket ga 264 treff. Etter eksklusjon av artikler som ut fra tittel og sammendrag ble vurdert til ikke å være relevante, ble 45 artikler vurdert i fulltekst. Av disse var det 13 relevante artikler som ble inkludert. Det andre søket ga 186 treff. Av disse var 19 oversiktsartikler og metastudier. Disse ble hentet frem i fulltekst og metodedelen ble gjennomgått. Kun én av oversiktsartiklene oppfylte kriteriene for en systematisk oversikt og ble inkludert. I tillegg ble to litteraturstudier som ikke ble fanget opp i Medline-søket inkludert, etter at disse ble anbefalt å inkluderes av eksperter på fagområdet (Figur 1). Relevante funn fra hvert av søkene blir presentert nedenfor. Vi har ikke gjennomført en metaanalyse, fordi studiene har ulike utfallsmål, det er stor variasjon i metodisk tilnærming og forholdsvis få studier er inkludert. Det er allikevel søkt å trekke konklusjoner på bakgrunn av gjennomgangen av artiklene. Dette er den første undersøkelsen vi vet om dette temaet, og den bør følges opp av større studier.
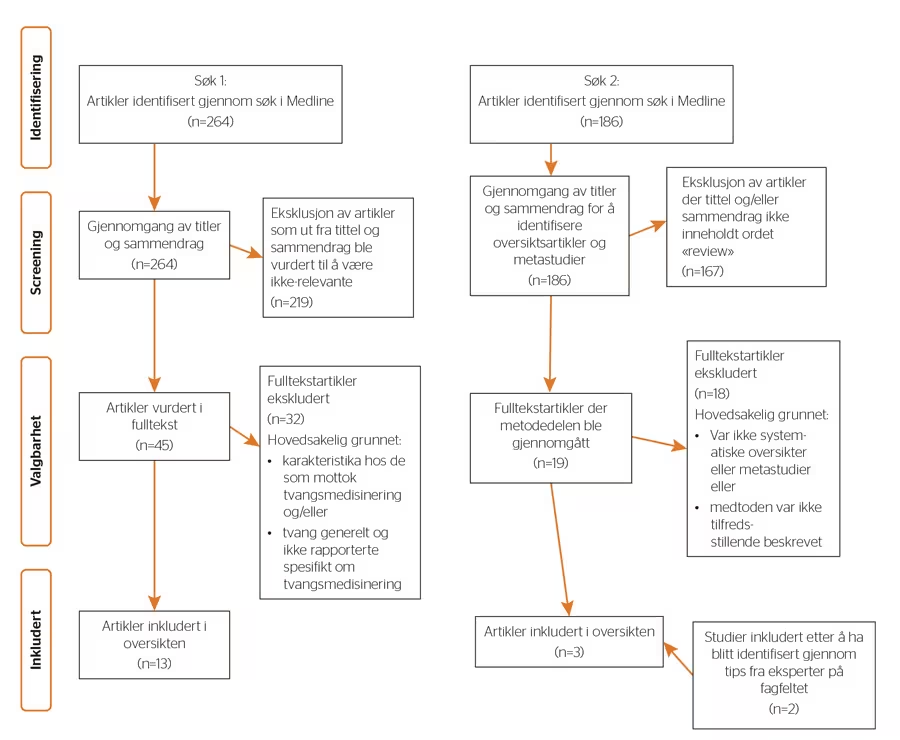
UTVELGELSESPROSESSEN I SØK 1 OG 2 Det første søket i Medline ga 264 treff. Vi screenet artiklene ved hjelp av tittel og sammendrag og ekskluderte artikler vi vurderte som ikke-relevante. 45 artikler ble vurdert i fulltekst, og av disse var det 13 artikler som oppfylte inklusjonskriteriene. Det andre søket ga 186 treff. Ved å screene på samme måte som i det første søket, ble 19 oversiktsartikler og metastudier identifisert. Disse ble hentet frem i fulltekst og metodedelen ble gjennomgått. Kun én av oversiktsartiklene oppfylte kriteriene for en systematisk oversikt og ble inkludert. I tillegg ble to litteraturstudier som ikke ble fanget opp i Medline-søket inkludert, etter at disse ble anbefalt å inkluderes av eksperter på fagområdet.
Korttidsvirkende legemidler brukt som tvangsmiddel
Pasienters vurdering av tvang i akuttsituasjoner er varierende, og det rapporteres ulike grader av positive og negative opplevelser. Vi finner at pasienter ønsker mer deltakelse i spørsmål om tvang. Det kan se ut til at personalet generelt vurderer tiltaket mer positivt enn pasientene selv.
Whittington og medarbeidere undersøkte brukeres og ansattes syn på tvang ved akuttpsykiatriske innleggelser med et spørreskjema, og spurte blant annet hvordan informantene opplevde de mest brukte tvangstiltakene, blant annet skjerming, isolasjon, medisinering, nettingsenger og overføring til psykiatrisk intensivenhet (Whittington, Bowers, Nolan, Simpson, & Neil, 2009). Tvungne intramuskulære injeksjoner var blant de tvangstiltakene pasientene opplevde mest negativt. Generelt var personalet mer positive til alle former for tvangsbruk enn pasientene, spesielt de tvangsformene de tidligere hadde anvendt selv. Dack og medarbeidere utførte en kvantitativ studie ved hjelp av det samme spørreskjemaet (Dack, Ross, & Bowers, 2012). Studien viste blant annet at på avdelinger der intramuskulære injeksjoner ble gitt ofte, hadde alle pasientene, både de som hadde mottatt injeksjoner, og de som ikke hadde det, mer negative holdninger til alle typer av tvangsmidler enn pasienter på andre avdelinger. Denne sammenhengen ble ikke funnet for de andre tvangsmidlene.
I en kvantitativ studie av Veltkamp og medarbeidere ble pasienters syn på isolasjon og tvangsmedisinering sammenlignet (Veltkamp, Nijman, Stolker, Frigge, Dries, & Bowers, 2008). Like mange pasienter opplevde begge tiltakene som minst krenkende. Imidlertid opplevde flere menn enn kvinner isolasjon som minst krenkende, og flere kvinner enn menn opplevde tvungen medisinering som minst krenkende. Av de som hadde blitt tvangsmedisinert, var beroligende effekt den mest rapporterte positive effekten, mens maktesløshet og bivirkninger var de mest rapporterte negative effektene. Hele 80 prosent indikerte at de ønsket å bli spurt om hva de opplevde som minst krenkende, mens 76 prosent av pasientene som hadde blitt isolert, og 67 prosent av de som hadde blitt tvangsmedisinert, rapporterte at de i ettertid forsto at tiltaket hadde vært nødvendig. Hvis pasientene oppga at de forsto hvorfor tiltaket var nødvendig og godtok det i ettertid, hadde de et mer positivt syn på tiltaket og anså det som mer effektivt og mindre krenkende.
Georgieva, Mulder og Noorthoorn (2013) sammenlignet isolasjon og tvangsmedisinering i en randomisert kontrollert studie. Alle pasienter ved tre akuttpsykiatriske avdelinger i Nederland ble randomisert til enten bruk av tvangsmedisinering eller isolasjon som førstevalg ved behov. Tvangsmedisinering som førstevalg endret ikke den totale bruken av tvang under innleggelsen sammenlignet med isolasjon. I en kvantitativ observasjonsstudie av tvangsmedisinering brukt som tvangsmiddel fulgte Bowers og medarbeidere pasienter som fikk en tvungen intramuskulær injeksjon i løpet av et sykehusskift (Bowers, Ross, Owiti, Baker, Adams & Stewart, 2012). Av 522 pasienter var det 94 som fikk minst én tvungen intramuskulær injeksjon. Hovedfunnet fra studien var at tvangsmedisinering effektivt stoppet situasjoner som kunne føre til utvikling av en konflikt mellom ansatte og brukere; 65 prosent av konfliktene ble rapportert å ha blitt stoppet i løpet av vakten ved hjelp av tvangsmedisinering.
Greenberg og medarbeidere intervjuet 30 pasienter som hadde blitt tvangsmedisinert, om deres holdninger til tiltaket (Greenberg, Moore-Duncan, & Herron, 1996). I de fleste tilfellene var tvungen medisinering gitt i en krisesituasjon, men noen hadde fått det som en del av behandlingen. Pasientene oppga negative følelser som sinne, hjelpeløshet, redsel og skam som følger av tvangsmedisineringen. Majoriteten av pasientene hadde nektet medisinering fordi de var redde for bivirkninger. Opp imot halvparten av pasientene var kritiske til tvangsmedisinering som intervensjon og mente at leger ikke burde ha lov til å tvangsmedisinere. Det fremkom også positive vurderinger av tvangsmedisinering, og en del av pasientene oppga å ha følt lettelse. Cirka halvparten mente de burde bli tvangsmedisinert igjen dersom de befant seg i en lignende tilstand (Greenberg, Moore-Duncan, & Herron, 1996).
Studier som omhandler lengre tids tvangsbehandling med legemidler
Pasienter oppgir positive og negative effekter av lengre tids tvangsmedisinering, og tidligere erfaringer har betydning for deres vurdering av tiltaket. Personalet kan oppfatte tvangsmedisineringen som mer positivt enn pasientene, men ser på det som etisk utfordrende. Psykiatere frykter at det svekker den terapeutiske alliansen med pasientene.
Lucksted og Cousey intervjuet 30 pasienter om deres opplevelser med og holdninger til tvang (Lucksted & Coursey, 1995). Pasientene rapporterte både positive og negative følelser forbundet med tvangsmedisinering. Cirka halvparten syntes i ettertid at tvangsmedisineringen hadde vært til deres eget beste. En del av pasientene mente imidlertid at det ikke hadde vært til deres beste, mens noen var usikre. På spørsmål om hvilken effekt press, eller tvang generelt, hadde hatt på deres psykiske helse, svarte et mindretall at det hadde hatt overveiende positiv effekt. Majoriteten oppga en blandet opplevelse med både positive og negative effekter, overveiende negativ effekt, eller ingen effekt (Lucksted & Coursey, 1995).
Hvis pasientene oppga at de forsto hvorfor tiltaket var nødvendig og godtok det i ettertid, hadde de et mer positivt syn på tiltaket og anså det som mer effektivt og mindre krenkende
I en kvalitativ studie intervjuet Haglund og medarbeidere elleve pasienter og åtte sykepleiere fra fem lukkede psykiatriske avdelinger i Sverige om deres syn på effekten av tvangsmedisinering (Haglund, von Knorring, & von Essen, 2003). Pasientene rapporterte negative følelser som sinne, tristhet og panikk relatert til tvangsbruken. Fire av pasientene godtok tvangen i ettertid. Resten så ikke på det som til noe hjelp. De åtte sykepleierne som var med i studien, hadde enten gitt eller assistert ved tvangsmedisineringen. De rapporterte at de ikke hadde observert noen psykiske reaksjoner hos de fleste pasientene etter tvangsmedisineringen, og ifølge dem godtok syv av pasientene tiltaket i ettertid. Sykepleierne syntes å fokusere på de positive effektene, mens pasientene fokuserte mer på de negative effektene av tvangsmedisineringen, som bivirkninger. Alle pasientene nevnte minst ett alternativ til tvangsmedisinering, blant annet mer dialog med ansatte, mer informasjon om egen helsetilstand, og mer overtalelse. Ingen av sykepleierne oppga noen alternativer til tvangsmedisinering (Haglund, von Knorring, & von Essen, 2003).
Jarrett og medarbeidere laget en systematisk oversiktsartikkel over studier som blant annet inneholdt demografiske og kliniske faktorer hos innlagte pasienter som hadde mottatt tvangsmedisinering, og pasienters og ansattes syn på denne praksisen (Jarrett, Bowers & Simpson, 2008). Til sammen 14 studier ble inkludert, og fem av dem var relevante for vår litteraturgjennomgang da de blant annet handlet om pasienters og ansattes syn på tvangsmedisinering (Jarrett, Bowers, & Simpson, 2008). To av artiklene som Jarret omtaler, vil bli beskrevet i de to følgende avsnittene (Naber et al., 1996; Lind et al., 2004) . De andre artiklene kom også frem i vårt litteratursøk og omtales separat, to av dem ovenfor i egne avsnitt (Lucksted & Coursey, 1995; Haglund et al., 2003) og én under «korttidsvirkende legemidler gitt som tvangsmiddel» (Greenberg et al., 1996).
Naber og medarbeidere intervjuet 40 pasienter om deres holdninger til tvangstiltak (Naber, Kircher, & Hessel, 1996). Av disse vurderte 48 prosent tiltakene som nødvendige eller positive. Kun pasienter som var enige i diagnosen sin, vurderte tvangsmedisineringen som positivt i ettertid. Årsaker til negative vurderinger av tvangsmedisineringen var at den ikke ble vurdert å hjelpe (58 %), tidligere negativ erfaring med antipsykotika (47 %) og manglende tillit til psykisk helsevern generelt (28 %). Frykt og avmakt var de dominerende følelsene som pasientene oppga i forbindelse med tvangsmedisinering.
Lind og medarbeidere undersøkte ansattes syn på tvangstiltak kvantitativt, og 170 ansatte besvarte en spørreundersøkelse. Tvangsmedisinering ble hyppigst rapportert som det mest etisk utfordrende av de ulike tvangsformene (Lind, Kaltiala-Heino, Suominen, Leino-Kilpi, & Välimäki, 2004).
I en studie av Paksarian og medarbeidere ble en gruppe på 628 pasienter fulgt opp etter deres første innleggelse med psykose. Over en tredjedel av pasientene rapporterte tvangsmedisinering som en traumatisk hendelse (Paksarian, Mojtabai, Kotov, Cullen, Nugent, & Bromet, 2014). Mancini og medarbeidere intervjuet 15 personer med tidligere alvorlig psykisk lidelse (Mancini, Hardiman, & Lawson 2005). I intervjuene kom det blant annet frem at de syntes at medikamenter var en viktig del av behandlingen, men dersom medisinene var feildosert eller gitt med tvang, førte det blant annet til forvirring og hindret dem i å føle trygghet og stabilitet, noe de mente var nødvendig for å bli bra (Mancini, Hardiman, & Lawson, 2005). Videre intervjuet Seale og medarbeidere 21 praktiserende psykiatere. Studien viste blant annet at psykiaterne var skeptiske til bruk av tvangsmedisinering, og prøvde å unngå det. De følte at det skadet den terapeutiske alliansen (Seale, Chaplin, Lelliott, & Quirk, 2006). Roche og medarbeidere undersøkte også faktorer av betydning for den terapeutiske relasjonen. 122 pasienter deltok i studien. Det ble blant annet funnet at opplevd tvang ved innleggelse på sykehus ikke hadde betydning, og det ble heller ikke funnet forskjell i den terapeutiske relasjonen for dem som hadde opplevd isolasjon, beltelegging eller tvangsmedisinering under innleggelsen. (Roche, Madigan, Lyne, Feeney, & Donoghue, 2014).
Tvang uten døgnopphold (tvangsmedisinering utenfor institusjon)
I studiene på dette feltet finner man ingen forskjell mellom grupper av pasienter som behandles med og uten tvang utenfor institusjon (Maughan, Molodynski, Rugkåsa, & Burns 2014).
Churchill og medarbeidere gjennomførte i 2007 en systematisk oversikt over virkninger av tvangsbehandling utenfor institusjon (Churchill, Singh, & Hotopf, 2007). Søket identifiserte 72 relevante empiriske studier. Totalt sett, ut fra denne gjennomgangen av studier, var det ikke mulig å komme med noen konklusjon om virkningene av tvangsbehandling utenfor sykehus. Det manglet konsistente funn for viktige utfallsmål, som reinnleggelser på sykehus, lengde på sykehusopphold, økt medikamentetterlevelse og livskvalitet hos pasientene. Pasientene hadde ulike erfaringer og syn på tiltaket, og det var ingen klar tendens i den ene eller andre retningen etter å ha oppsummert resultatene fra studiene (Churchill, Singh, & Hotopf, 2007). Maughan og medarbeidere gjentok i 2014 Churchill og medarbeideres litteratursøk og kom til samme resultat (Maughan, Molodynski, Rugkåsa, & Burns, 2014).
Det fremkom også positive vurderinger av tvangsmedisinering, og en del av pasientene oppga å ha følt lettelse
Kisely og medarbeidere oppsummerte funnene fra alle relevante RCT-er (studier med randomiserte design) om effekt av tvangsbehandling utenfor institusjon (Kisely, Campell, & Preston, 2011). Sammenligningsgrunnlaget var den type tjeneste vedkommende normalt ville ha fått hvis de ikke hadde vært inkludert i intervensjonsgruppen. Ut fra disse studiene ble det, som beskrevet for de to andre systematiske oversiktene over, konkludert med at det ikke forelå evidens for positiv behandlingseffekt av tvangsbehandling utenfor institusjon (Kisely, Campell, & Preston, 2011). Maughan og medarbeidere (2014) og Kisely og medarbeidere (2011) inkluderte kun kvantitative studier, mens Churchill og medarbeidere også inkluderte kvalitative studier (Churchill, Singh, & Hotopf, 2007).
Diskusjon
Av mengden av studier som har undersøkt virkning av medisiner, er det kun et mindretall som har undersøkt medisinering under tvang. Siden det er andre rammer for medisinering under tvang enn under frivillighet, er det stort behov for at virkning etter tvungen medisinering undersøkes nærmere. Vi fant kun utenlandske studier og ingen fra Norge. Forskjellige land har ulik struktur og oppbygging av den psykiske helsetjenesten, og funnene fra ett land har ikke automatisk overføringsverdi til andre land og til andre kulturelle settinger. Det er derfor et stort behov for forskning fra Norge og fra ulike kulturelle settinger.
Begrensninger ved denne studien er at vi kun har søkt i én database. Vi har funnet få studier, og mange av studiene har små utvalg, noe som begrenser representativiteten. Studiene er også fra andre land og strekker seg over et langt tidsrom, noe som også kan begrense overføringsverdien av kunnskapen.
Ut fra den forskningen vi har funnet, er det vanskelig å si at det foreligger evidens som støtter at det behandlingsmessige utbyttet er bedre for pasientene som tvangsmedisineres. Pasientenes reaksjoner og vurdering av tvangsmedisinering varierer derimot sterkt. Videre ser det ut som pasientenes opplevelse av sin egen psykisk lidelse og om de på forhånd har fulgt opp anbefalt medisinering, kan ha betydning for å godta tvangsmedisinering og deres opplevelse av bedring i ettertid. Pasienter ser også i større grad ut til å se alternativer til tvangsmedisinering enn helsepersonell. Det ser også ut som om tvangsmedisinering på lengre sikt kan føre til nedsatt engasjement i behandling og være til hinder for bedring. Ansatte er generelt mer positive til tvangsmedisinering, men de viser også motvilje mot tiltaket. Ansatte kan også overvurdere pasientenes aksept av tvangsmedisinering.
Når det gjelder fare for andre som en del av grunnlaget for å tvangsmedisinere, er det mindre etisk problematisk enn tvangsmedisinering brukt som behandling. Det bør imidlertid foreligge gode rutiner som gjør at eventuelle konflikter først forsøkes løst på andre måter enn ved bruk av tvang, og at tvang kun brukes når det er absolutt nødvendig. Det ligger også som en premiss i lovverket at frivillighet skal være forsøkt før det iverksettes bruk av tvangstiltak. Det kan også være situasjoner der man kan tenke seg at pasientens preferanse for type tvangstiltak bør få større plass. Dette kan for eksempel gjennomføres ved at man samtaler med pasienten om hvilken type tvangsmiddel pasienten vil foretrekke dersom bruk av tvang blir nødvendig igjen. En dansk-norsk studie antyder at å bruke etter-samtale som tiltak etter bruk av tvang i seg selv reduserer bruk av tvang (Bak, Zoffmann, Sestoft, Almvik, & Brandt-Christensen, 2013). Etter-samtale er en samtale som iverksettes etter bruk av tvang, der man går gjennom situasjonen, hva som skjedde, og hvordan det kunne vært håndtert annerledes. Denne kunnskapen kan så anvendes for å forebygge nye episoder med bruk av tvang.
I Norge skal all helsehjelp gis på et frivillig grunnlag, og respekt for pasientens autonomi er et grunnleggende etisk prinsipp innen helsetjenesten og bør tilstrebes i størst mulig grad. Når det gjelder pasientens beste, behandlingskriteriet og kravet om «gunstig virkning som klart oppveier ulempene» (personlig integritet – phvl § 4–2), ser ikke forskningsgrunnlaget ut til å kunne gi klar støtte for bruk av tvungen medisinering.
Et viktig spørsmål er om dagens tvangsmedisineringspraksis i for stor grad har tatt utgangspunkt i medikamentstudier basert på frivillighet. Det er et stort behov for studier for å kunne utvikle en mer evidensbasert behandling av pasienter som ikke ønsker medikamentell behandling. Et viktig spørsmål er derfor hvilken plass individuelle preferanser bør ha, inkludert ønsker om alternative tilnærminger og erfaringer med om medisinene hjelper eller ikke.
Konklusjon
Et hovedfunn ved litteraturgjennomgangen er at det finnes forholdsvis lite forskning på medisinering under rammen av tvang. Vi fant ingen norske studier i vårt søk. Ut fra resultatene i denne litteraturgjennomgangen ser det ut til å foreligge stor variasjon i hvordan pasientene og behandlere vurderer effekten av tvangsmedisinering. Dagens tvangsmedisineringspraksis ser ut til å være basert på studier der pasienten bruker medisin innenfor en ramme av frivillighet. Det er imidlertid ikke sikkert at kunnskapen fra studier under ramme av frivillighet har overføringsverdi til medisinering under tvang. En konsekvens av dette kan være at man legitimerer en etisk problematisk praksis ut fra studier med andre rammebetingelser. En ramme av tvang kan gi andre betingelser som påvirker utfall, enn en frivillig ramme. En annen mulighet er at pasienter som blir tvangsbehandlet, er en annen populasjon enn pasientene som ønsker behandling frivillig. Det kan være mange årsaker til at pasienter ikke ønsker å bruke medisiner. Det kan for eksempel være at de ikke opplever at det hjelper, eller at de opplever mer eller mindre plagsomme bivirkninger. Det trengs derfor mer forskning på medisinering under tvang, og inntil videre bør det utvises ydmyket hva angår kunnskapsgrunnlaget for bruk av tvangsmedisinering.
Vedlegg: Søkestrategi
Punkt 1 til 20 ble brukt i det første søket. I det andre søket på «outpatient commitment» (OC) ble det lagt til søkeord for å dekke dette (punkt 21–25). Det andre søket ble formulert slik at bare de artiklene som var nye i forhold til det første søket, ble inkludert (punkt 31).
Coercion/ (4330)
((involuntar* or compulsor* or compulsion* or coercion* or coerciv* or coerced or forced or forcibl*) adj3 (treat* or interven* or care or admission* or admitt* or committ* or hospitaliz* or hospitalis* or patient* or medicat*)).tw. (4914)
1 or 2 (8797)
exp Antipsychotic Agents/ (122661)
exp Drug Therapy/ (1094978)
(medication or drug therapy).tw. (164727)
4 or 5 or 6 (1321992)
exp Mental Disorders/ (963991)
Mental Health/ (22250)
exp Psychiatry/ (88431)
(psychiatric or psychiatry).tw. (170037)
mental illness.tw. (16769)
mental disease*.tw. (2203)
(mental health service* or mental health care).tw. or ((psychiatric* or mental) adj (unit* or ward* or hospital* or departement* or institution*)).mp. (32336)
mental health services/ or community mental health services/ or emergency services, psychiatric/ (43374)
8 or 9 or 10 or 11 or 12 or 13 or 14 or 15 (1106454)
3 and 7 and 16 (486)
limit 17 to abstracts (380)
limit 18 to yr=«1994 -Current» (303)
limit 19 to (danish or english or norwegian or swedish) (264)
community treatment order*.mp. (128)
(community adj treatment adj order*).mp. (128)
mandat* outpatient.mp. (33)
outpatien* commitment*.mp. (155)
involuntar* outpatient.mp. (89)
21 or 22 or 23 or 24 or 25 (323)
16 and 26 (309)
limit 27 to abstracts (234)
limit 28 to yr=«1994 -Current» (209)
limit 29 to (danish or english or norwegian or swedish) (201)
30 not 20 (186)
Referanser
Litteratur
Bak, J., Zoffmann, V., Sestoft, D. M., Almvik, R., & Brandt-Christensen, M. (2013). Mechanical Restraint in Psychiatry: Preventive Factors in Theory and Practice. A Danish-Norwegian Association Study. Perspectives in Psychiatric Care. Doi: 10.1111/ppc.12036.
Bowers, L., Ross, J., Owiti, J., Baker, J., Adams, C., & Stewart, D. (2012). Event sequencing of forced intramuscular medication in England. Journal of Psychiatric & Mental Health Nursing, 19(9), 799–806.
Bremnes, R., Lilleeng, S. E., Pedersen, P.B., Cederkvist, H.S. & Vestrheim, M.S. (2013). Bruk av tvang i psykisk helsevern for voksne 2012. Helsedirektoratet.
Bremnes, R., Pedersen, PB., Hellevik, V., Urfjell, B., Solberg, A., Engeset Vedvik MA., Gaarder, M., Lilleeng, S., Nystadnes, T., & Kindseth, K. (2016). Bruk av tvang i psykisk helsevern for voksne 2014. Helsedirektoratet.
Churchill, R., Owen, G., Singh, S., & Hotopf, M. (2007). International Experiences of using Community Treatment Orders. Department of Health, London.
Dack, C., Ross, J., & Bowers, L. (2012).The relationship between attitudes towards different containment measures and their usage in a national sample of psychiatric inpatients. Journal of Psychiatric & Mental Health Nursing, 19, 577–86.
Diseth, R., & Høglend, P.A. (2014). Compulsory mental health care in Norway: The treatment criterion. International Journal of Law and Psychiatry. 37(2), 168–17.
Georgieva, I., Mulder, C.L., & Noorthoorn, E. (2013). Reducing seclusion through involuntary medication: a randomized clinical trial. Psychiatry Research, 205(1–2), 48–53.
Greenberg, W.M., Moore-Duncan, L., & Herron, R. (1996). Patients’ attitudes toward having been forcibly medicated. Bullitin American Acaddemy Psychiatry Law, 24, 513–24.
Haglund, K., Von Knorring, L., & Von Essen, L. (2003). Forced medication in psychiatric care: patient experiences and nurse perceptions. Journal of Psychiatric & Mental Health Nursing, 10, 65–72.
Helse- og omsorgsdepartementet. (1999). Lov om etablering og gjennomføring av psykisk helsevern av 1999–07–02 nr. 62. Psykisk helsevernloven.
Husum, T.H., Bjørngaard, J.H., Finset, A., & Ruud, T. (2010). A cross-sectional prospective study of seclusion, restraint and involuntary medication in acute psychiatric wards: patient, staff and ward characteristics. BMC Health Services Research, 10, ISSN 1472–6963. doi: 10.1186/1472–6963–10–89.
Jarrett, M., Bowers, L., & Simpson, A. (2008). Coerced medication in psychiatric inpatient care: literature review. Journal of Advanced Nursing, 64, 538–48.
Kisely, S.R., Campbell, L.A., & Preston, N.J. (2011). Compulsory community and involuntary outpatient treatment for people with severe mental disorders. Cochrane Database Systematic Review, (2), Cd004408.
Senter for kunnskapsbasert praksis (2012). [Hentet 2015–08–01]. Kunnskapsbasert praksis [Internett]. Bergen: Høgskolen i Bergen, tilgjengelig fra: http://kunnskapsbasertpraksis.no/sporsmalsformulering/pico/
Lind, M., Kaltiala-Heino, R., Suominen T., Leino-Kilpi H., & Välimäki M. (2004). Nurses’ ethical perceptions about coercion. Journal of Psychiatric and Mental Health Nursing, 11, 379–85.
Lucksted, A., & Coursey, R.D. (1995). Consumer perceptions of pressure and force in psychiatric treatments. Psychiatric Services, 46, 146–52.
Mancini, M.A., Hardiman, E.R., & Lawson, H.A. (2005). Making sense of it all: consumer providers’ theories about factors facilitating and impeding recovery from psychiatric disabilities. Psychiatric Rehabilitation Journal, 29, 48–55.
Maughan, D., Molodynski, A., Rugkasa, J., & Burns, T. (2014). A systematic review of the effect of community treatment orders on service use. Social Psychiatry Psychiatric Epidemiology, 49(4), 651–63.
Naber, D., Kircher, T., & Hessel, K. (1996). Schizophrenic patients’ retrospective attitudes regarding involuntary psychopharmacological treatment and restraint. European Psychiatry, 11, 7–1.
Paksarian, D., Mojtabai, R., Kotov, R., Cullen, B., Nugent, K.L., & Bromet, E.J. (2014). Perceived trauma during hospitalization and treatment participation among individuals with psychotic disorders. Psychiatric Services, 65, 266–9.
Roche, E., Madigan, K., Lyne, J.P., Feeney, L., & O’Donoghue, B. (2014). The therapeutic relationship after psychiatric admission. Journal of Nervous & Mental Disease, 202, 186–92.
Seale, C., Chaplin, R., Lelliott, P., & Quirk, A. (2006). Sharing decisions in consultations involving anti-psychotic medication: a qualitative study of psychiatrists’ experiences. Social Science & Medicine, 62, 2861–73.
TvangsForsk [Internett] Tromsø: Universitetet i Tromsø, Institutt for samfunnsmedisin. [Hentet 2016–06–20] Tilgjengelig fra: http://www.tvangsforskning.no/noekkeltall_tvang#Tvangsbehandling.
Veltkamp, E., Nijman, H., Stolker, J.J., Frigge, K., Dries, P., & Bowers, L. (2008). Patients’ preferences for seclusion or forced medication in acute psychiatric emergency in the Netherlands. Psychiatric Services, 59, 209–11.
Whittington, R., Bowers, L., Nolan, P., Simpson, A., & Neil, L. (2009). Approval ratings of inpatient coercive interventions in a national sample of mental health service users and staff in England. Psychiatric Services, 60, 792–798.
