Betydningen av personlighetstrekk ved langvarige hode- og ansiktssmerter
Berit Holsvik, Ida Kristine Solhaug, Annika Rosén & Linn-Heidi Lunde
-
Berit Holsvik
Alderspsykiatrisk poliklinikk, Gaustad, Oslo universitetssykehus
-
Ida Kristine Solhaug
Videopsykologene; Alderspsykiatrisk poliklinikk, Akershus universitetssykehus
solhaugidakristine@gmail.com
-
Annika Rosén
Institutt for klinisk odontologi, Universitetet i Bergen (UiB); Kjevekirurgisk avdeling, Haukeland universitetssykehus
-
Linn-Heidi Lunde
Avdeling for rusmedisin, Haukeland universitetssykehus; Institutt for klinisk psykologi, UiB
Mål: Kunnskap om personlighet kan understøtte kliniske valg i behandling av langvarig hode- og ansiktssmerte. Målet for litteraturgjennomgangen, den første etter det vi kjenner til, er å undersøke betydningen av personlighetstrekk i relasjon til langvarig hode- og ansiktssmerte.
Metode: Systematisk søk basert på PRISMA-retningslinjene i PsycINFO, MedLine, Embase og Web of Science, som ble gjennomgått for perioden 1946 til august 2021.
Resultater: Elleve artikler ble inkludert i gjennomgangen. Resultatene antydet at det er en relasjon mellom spesifikke personlighetstrekk og smerteopplevelse og smerteatferd, hvor åpenhet, nevrotisisme og ekstroversjon fra femfaktormodellen (FFM) var mest fremtredende. Høy grad av åpenhet var relatert til svakere smerteopplevelse, høy grad av nevrotisisme var relatert til mer ubehag ved smerter og smerteatferd, mens høy grad av ekstroversjon var relatert til mindre ubehag ved smerter, men mer smerteatferd. Studier basert på Minnesota Multiphasic Personality Inventory fant i mindre grad klare sammenhenger.
Konklusjon: Åpenhet, nevrotisisme og ekstroversjon virker relatert til smerteopplevelse, og normalpsykologiske tester finner i større grad sammenhenger. En mulig klinisk implikasjon er at tester som måler personlighetstrekk basert på FFM, særlig NEO-Personality Inventory Revised (NEO-PI-R), kan ha større klinisk nytteverdi i planlegging og tilpasning av behandling.
Nøkkelord: personlighet, hodepine, ansiktssmerte, langvarig smerte
The significance of personality in chronic head and facial pain
Aim: Knowledge about personality can support the choice of treatment of chronic head and facial pain. The aim of this literature review, which to our knowledge is the first of its kind, is to investigate the significance of personality in chronic head and facial pain.
Method: Systematic search based on PRISMA guidelines in PsycInfo, MedLine, Embase and Web of Science databases.
Results: 11 studies were included. The results indicated that there is a connection between specific personality traits and pain perception and pain behavior, where openness, neuroticism, and extroversion from the five-factor model (FFM) are most prominent. High openness was associated with lower pain perception, high neuroticism was associated with greater discomfort from pain and pain behavior, while high extroversion was associated with less discomfort from pain and pain behavior. Studies based on the Minnesota Multiphasic Personality Inventory (MMPI) found fewer clear associations between chronic head and facial pain and personality.
Conclusion: This literature review indicates that openness, neuroticism, and extroversion are related to pain perception and that standard personality tests find higher levels of correlation. A potential clinical implication is that tests that measure personality traits based on FFM, and particularly on NEO-PI-R, may have greater clinical value in planning and customizing treatment.
Keywords: personality, headache, facial pain, chronic pain
På verdensbasis rammes millioner av mennesker av hode- og ansiktssmerter (Norges teknisk-naturvitenskapelige universitet [NTNU], 2017; Vadivelu et al., 2014). Spenningshodepine og migrene er på andre- og tredjeplass på listen over de mest vanlige sykdommene i verden (Martelletti et al., 2013). Mange rapporterer langvarige hode- og ansiktssmerter som verre enn andre typer langvarig smerte, og smerter i ansiktet kan erfares som den verste (Rodriguez et al., 2018). Smerter i ansikt og hode oppleves spesielt hemmende (Vadivelu et al., 2014), fordi de er lokalisert nært opp til sansene (syn, hørsel, smak, lukt) og kan påvirke funksjoner som tale, tygging og svelging (Scrivani et al., 2008; Vadivelu et al., 2014). Vi vet at migrene alene forårsaker rundt 400 000 tapte arbeids- og skoledager i året per 1 million innbyggere i i-land (NTNU, 2017). Pasienter med temporomandibulær dysfunksjon er en annen gruppe med høy belastning av helseproblemer som forårsaker langvarig avhengighet av trygdeytelser og høyt sykefravær (Salinas et al., 2022).
Det har lenge vært kjent at personlighetstrekk kan ha betydning for hvordan smerte oppfattes og håndteres (Naylor et al., 2017). Er vi klinikere flinke nok til å kartlegge personlighet og bruke kunnskapen i klinisk praksis? Kunnskap om personlighet kan gi økt forståelse for hva som opprettholder smerter (Naylor et al., 2017), og være nyttig for å tilpasse behandling. F.eks. kan personer som skårer høyt på nevrotisisme ha negative forventninger til behandling (nocebo) (Miller, 1991), noe som behandlere kan ta hensyn til for å forebygge uheldige reaksjoner.
Smerte har vært anerkjent som helseproblem i flere tiår, men langvarig smerte ble nylig klassifisert som egen diagnose i ICD-11 (International Association for the Study of Pain [IASP], 2020a). Langvarig smerte er smerte som vedvarer utover tilhelingsprosessen på tre måneder eller mer (IASP, 2020a). Generelt defineres smerte som «en ubehagelig sensorisk og følelsesmessig opplevelse forbundet med, eller ligner den som er forbundet med faktisk eller potensiell vevsskade» (IASP, 2020b). Smerte er alltid subjektiv, smerte eksisterer når en person sier at hen opplever smerter (IASP, 2020b). Smerteopplevelsen har normalt en varslingsfunksjon og skal beskytte oss mot skadelige stimuli (Brodal, 2013). Smerteopplevelse omfatter smerteintensitet og følelsesmessig ubehag og lidelse, som nedstemthet, frustrasjon og sinne (Wade et al., 1992). Smerteintensitet vurderes og måles av pasienten, ofte med numeriske eller visuell analoge skalaer (VAS) (Wade & Price, 2000). Smerteopplevelse skiller seg fra smerteatferd, som angår hvordan smerten uttrykkes og hvordan daglige aktiviteter blir påvirket (Wade & Price, 2000). Smerteopplevelse og -atferd kan måles ved bruk av selvrapportskjemaer, som f.eks. McGill Pain Questionnaire (MPQ) som er et flerdimensjonalt mål på smerte (Melzack & Raja, 2005).
Det er i dag enighet om at langvarig smerte oppstår i et komplekst samspill hvor biologiske, psykologiske og sosiale faktorer påvirker hverandre gjensidig. Smerteklassefiseringen av langvarig smerte i ICD- 11 er basert på den biopsykososiale modellen (IASP, 2020a), der man antar at smerte både dreier seg om aktivitet i nervesystemets smertenettverk, og personlighetstrekk, emosjoner, kognisjon, stress, miljø og kultur. Alle har en unik personlighet som preger hvordan vi reagerer på og tolker omverden (Costa & McCrae, 1992a; Larsen et al., 2017), og som har betydning for håndtering av langvarig smerte. F.eks. har personer som skårer høyt på ekstroversjon oftest mye positive følelser (McCrae & Costa, 1991), noe som kan relateres til lavere smerteintensitet, større tilpasning til langvarige smerter (Goodin & Bulls, 2013) og bedre håndtering av sykdom (Allison et al., 2000). Nevrotisisme kjennetegnes av negative følelser (Nordvik, 2006), noe som ofte forsterker smerteopplevelsen (Aslaksen, 2008).
Forskning på normal personlighet og generell smerteopplevelse og -atferd har brukt tester basert på Eysencks personlighetsmodell, som Eysenck Personality Inventory (EPI), og tester basert på femfaktormodellen (FFM), som NEO-Personality Inventory Revised (NEO-PI-R), Five Factor Inventory (NEO-FFI) og Big Five Inventory (BFI) (Costa & McCrae, 1992b; Engvik & Føllesdal, 2005). Trolig er ekstroversjon og nevrotisisme mest undersøkt, fordi tester basert på Eysenck var mye brukt tidligere. Vi vet mindre om de andre trekkene i FFM (McCrae & John, 1992), da det er gjennomført færre studier med utgangspunkt i den.
FFM beskriver variasjon i personlighet gjennom fem overordnete trekk og er den mest undersøkte av trekkteoriene (Kennair, 2020, 2021) (se tabell 1 i appendiks). De sentrale trekkene er ekstroversjon, som representerer en tendens til å være utadvendt, aktiv og trygg på seg selv (McCrae & Costa, 1991), nevrotisisme, som handler om nivå av «vonde» følelser som angst, tristhet og sinne (Nordvik, 2006), omgjengelighet, som er knyttet til positive holdninger og væremåter overfor andre mennesker (Karterud et al., 2017), planmessighet, som relateres til selvkontroll (Costa & McCrae, 1992b) og åpenhet, som omhandler nysgjerrighet og åpenhet for nye erfaringer (Karterud et al., 2017). NEO-PI-R er en omfattende og valid test basert på FFM (Kennair, 2021). Den måler de fem hovedfaktorene, og underdimensjoner som representerer ulike måter hver av personlighetstrekkene kan fremtre på (Kennair, 2021; McCrae & John, 1992). Det er korrespondanse mellom mål på nevrotisisme og ekstroversjon for tester som er basert på FFM og EPI (McCrae & Costa, 1985).
Minnesota Multiphasic Personality Inventory (MMPI) har også vært dominerende innen smerteforskningen (Deardorff, 2000). MMPI har ti kliniske skalaer, høy skår indikerer psykopatologi (se appendiks). Skalaene kan tolkes i sammenheng og danner ulike personlighetsprofiler (Havik, 2010). Smertepasienter får ofte forhøyet skår på delskalaene hypokondri, depresjon og hysteri. Tradisjonelt har man antatt at psykopatologi ligger til grunn for smertene, selv om studier antyder at personer med forhøyet skår kommer under terskel for psykopatologi etter vellykket smertebehandling (Melzack & Wall, 1996; Sternbach, 1974; Sternbach & Timmermans, 1975).
Hensikt og problemstilling
Kunnskap om personlighet kan ha betydning for forståelse og behandling av pasienter med langvarig smerte i hode og ansikt. Vi har kunnskap om sammenhenger mellom personlighet og smerte generelt, men vet fortsatt lite om sammenhenger med langvarige hode- og ansiktssmerter. Hensikten er å gi en oversikt over studier som har sett på sammenhenger mellom personlighetstrekk og smerte hos personer med langvarige hode- og ansiktssmerter, med spesielt fokus på hvordan personlighetstrekk er relatert til smerteopplevelse og smerteatferd og hvilke personlighetstrekk som er mest fremtredende.
Metode
Vi utførte systematiske litteratursøk i PsycINFO, MedLINE, EMBASE og Web of Science i august 2020. Databasene ble gjennomgått fra så langt tilbake i tid som mulig, den eldste fra 1946. Ettersøk gjennomført i august 2021, gav ingen relevante nye treff. Følgende søkeord ble benyttet: smerte (pain, ache), personlighet (personality), i tillegg til ulike begreper for hode og ansikt (eks. head, migraine, orofacial). Inklusjonskriterier var at studiene undersøkte sammenhengen mellom personlighetstrekk og smerte blant personer med langvarige hode- eller ansiktssmerter, brukte personlighetstest og mål på smerteopplevelse og/eller smerteatferd, var basert på voksne (18 år og eldre) og var tilgjengelig på engelsk. Studier som inkluderte behandling, flere ulike smertetilstander eller personer med hodepine som følge av legemiddelbruk ble ekskludert.
Datasøk i den første fasen gav totalt 3218 treff. Etter gjennomført automatisk duplikatsjekk ble 2246 artikler analysert ved tittel og/eller sammendrag i Rayyan, som er et program for sortering av artikler ved systematiske litteratursøk (Ouzzani et al., 2016). Tittel og sammendrag ble uavhengig gjennomgått av førsteforfatter og andreforfatter (se figur 1). Søkeprosessen ble gjort med utgangspunkt i PRISMA-retningslinjene (Preferred Reporting Items for Systematic Reviews and Meta-Analyses) (Moher et al., 2009).
Figur 1
Flytdiagram for litteratursøk
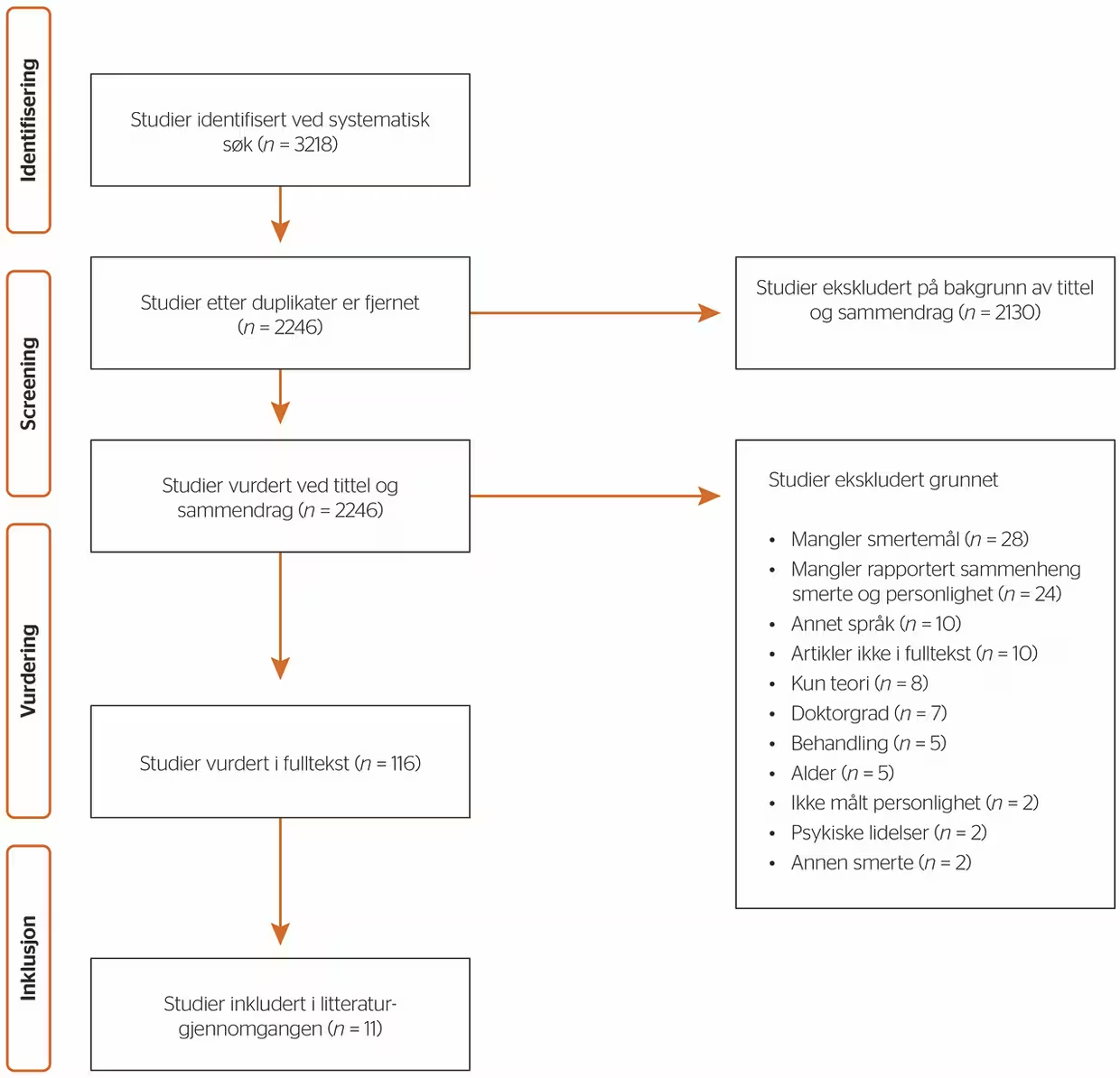
Resultater
Vi fant elleve artikler som oppfylte inklusjonskriteriene (se Tabell 1). Studiedesign inkluderte kryss-seksjonelle studier (cross-sectional) og kasus-kontroll-studier (case-control). Syv studier fant en sammenheng mellom personlighetstrekk og smerteopplevelse eller -atferd.
Tabell 1
Hovedkarakteristika og funn fra de 11 studiene som ble inkludert i oversikten
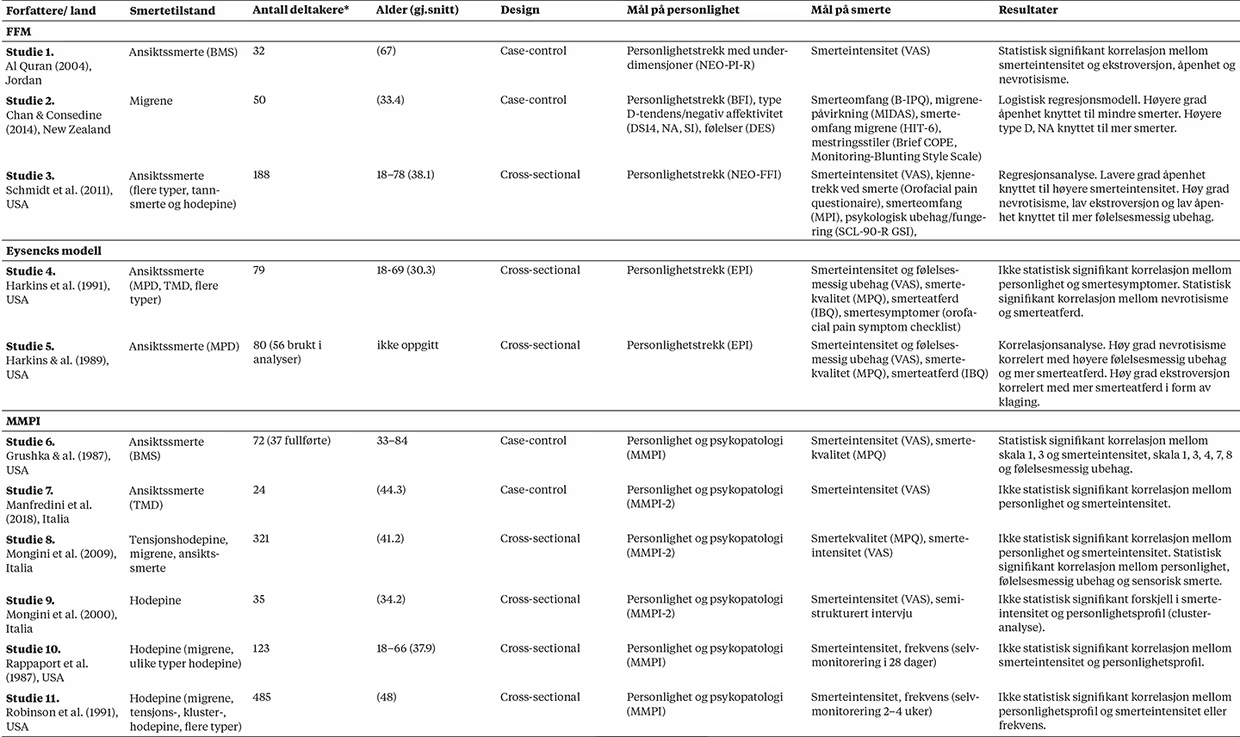
Merknad. BFI = Big Five Inventory, B-IPQ = Brief Illness Perception Questionnaire, BMS = Brennende munn-syndrom, DES = Differential Emotions Scale, DS14, NA, SI = Type D Scale-14, Negative Affectivity, Social Inhibition, EPI = Eysenck Personality Inventory, HIT-6 = The Headache Impact Test, IBQ = Pilowsky Illness Behavior Questionnaire, MIDAS = Migraine Disability Assesment, MMPI = Minnesota Multiphasic Personality Inventory, MMPI-2 = Minnesota Multiphasic Personality Inventory-2, MPD = Myofacial pain dysfunction, MPI = Multi-dimensional Pain Inventory, MPQ = McGill Pain Questionnaire, NEO-FFI = the NEO-Five Factor Inventory, NEO-PI-R = the revised NEO Personality Inventory, SCL-90-R GSI = Symptom Checklist-90-Revised Global Severity Index, Sig. = (Statistisk) signifikant, TMD = Temporomandibulær dysfunksjon, VAS = Visual Analogue Scale. * for case-control studiene rapporteres bare antall case, ikke kontroller.
Studier etter FFM
Alle studiene fant en betydelig sammenheng mellom åpenhet og smerte (Al Quran, 2004; Chan & Consedine, 2014; Schmidt et al., 2011). I både Chan og Consedine (2014) og Schmidt et al. (2011) predikerte høy grad av åpenhet svakere selvrapportert smerteopplevelse. Bare Al Quran (2004) fant en klar sammenheng mellom trekkene ekstroversjon, planmessighet eller nevrotisisme og opplevd smerteintensitet. Det var kun Schmidt et al. (2011) som undersøkte følelsesmessig ubehag ved smerte, og her var høy grad av nevrotisisme og lav grad av åpenhet forbundet med mer følelsesmessig ubehag.
Studier etter Eysencks modell
En studie (Harkins et al.,1989) viste, som hos Schmidt et al. (2011), at høyere grad av nevrotisisme var relatert til mer følelsesmessig ubehag. To studier (Harkins et al., 1991; Harkins et al., 1989) viste at smerteatferd som frustrasjon og irritabilitet ble forbundet med høy grad av nevrotisisme.
Harkins et al. (1989) fant også en sammenheng mellom smerteatferd og ekstroversjon, hvor ekstroverte klaget mer over smerter.
Studier med MMPI
To av seks studier viste en statistisk signifikant sammenheng mellom personlighet og smerteopplevelse. Grushka et al. (1987) sammenlignet skårer på enkeltskalaer med smertemål. Her så man en sammenheng mellom smerteintensitet og hypokondri, depresjon og hysteri, og mellom følelsesmessig ubehag ved smerte og flere av de andre skalaene (Grushka et al., 1987). Mongini et al. (2009) sorterte deltakerne inn i profiler etter en 4-clustermodell og fant at «emosjonelt overveldet» profil var assosiert med høyere skår på emosjonelt ubehag ved smerte (Mongini et al., 2009).
Diskusjon
Hovedfunnet var at syv av elleve studier fant statistisk signifikante sammenhenger mellom personlighetstrekk og langvarig smerte i hode og ansikt. Det overordnete bildet er at tester etter FFM og Eysencks modell har etablert sammenhenger, hvorav de mest fremtredende trekkene er åpenhet, ekstroversjon og nevrotisisme. Hovedfunn for smerteopplevelse var at åpenhet oftest ble forbundet med smerteintensitet, hvor høy grad av åpenhet predikerer lavere smerteintensitet (Al Quran, 2004; Chan & Consedine, 2014; Schmidt et al., 2011). Det var svake sammenhenger mellom smerteintensitet og ekstroversjon eller nevrotisisme (Al Quran, 2004). Det andre aspektet ved smerteopplevelse – følelsesmessig ubehag – hang sammen med høy grad av nevrotisisme (Harkins et al., 1989; Schmidt et al., 2011). Smerteatferd ble undersøkt i to studier (Harkins et al., 1991; Harkins et al., 1989), som fant sammenheng mellom nevrotisisme og ekstroversjon og smerteatferd. Ingen så på smerteatferd og trekkene åpenhet, planmessighet eller omgjengelighet. MMPI-studier fant i mindre grad klare forbindelser mellom langvarig hode- og ansiktssmerte og personlighet.
Personlighetstrekk
Ekstroversjon hang i liten grad sammen med smerteintensitet. Dette er ikke helt i tråd med generelle funn i forskningsfeltet, som tross blandende funn (Wade et al., 1992), stort sett indikerer at ekstroverte tåler mer smerte enn introverte (Bond et al., 1976; Ramírez-Maestre et al., 2004). En studie fant at ekstroversjon var relatert til mindre opplevd ubehag (Schmidt et al., 2011). I smerteforskning ellers forklares dette ved at ekstroversjon er relatert til positive følelser og bedre håntering av negative hendelser (Fredrickson & Levenson, 2010), noe som også antagelig kan gjelde for personer med hode- og ansiktssmerter. I tråd med generell forskning på smerte antydet de to studiene som undersøkte smerteatferd at ekstroverte klager mer over smerter enn introverte (Bond et al., 1976; Phillips & Gatchel, 2000; Taenzer et al., 1986).
Kun en av fire studier som undersøkte nevrotisisme og smerteintensitet fant en signifikant relasjon (Al Quran, 2004). Studien som etablerte sammenhengen anvendte NEO-PI-R, en test som måler personlighetstrekk mer presist fordi den har flere ledd og inkluderer underdimensjoner. Studiene (Harkins et al., 1989; Schmidt et al., 2011) som undersøkte følelsesmessig ubehag, fant at høye nevrotisisme-skårer var relatert til mer ubehag. Det kan ses i lys av at nevrotisisme generelt er knyttet til å ha mer av «vonde» følelser (Nordvik, 2006). Personer med høy grad av nevrotisisme hadde også høyere grad av smerteatferd, som overrapportering av symptomer og irritabilitet (Harkins et al., 1991; Harkins et al., 1989). Resultatene samsvarer med studier på generell smerteatferd, hvor nevrotisisme ofte knyttes til mer uhensiktsmessig smerteatferd (Lauver & Johnson, 1997; Wade et al., 1992).
Et interessant funn var at åpenhet hadde en signifikant relasjon til smerte i alle studier hvor trekket ble undersøkt (Al Quran, 2004; Chan & Consedine, 2014; Schmidt et al., 2011). Høy grad av åpenhet, som var knyttet til lavere smerteintensitet (Chan & Consedine, 2014; Schmidt et al., 2011), kan antagelig være en personlig ressurs ved langvarige hode- og ansiktssmerter, som kan føre til at man er mer villig til å prøve ulike former for behandling eller noe nytt (Wade & Price, 2000).
MMPI
Seks av studiene brukte MMPI eller MMPI-2 som mål. En mulig forklaring på at bare to av studiene fant en forbindelse mellom personlighet og følelsesmessig ubehag ved smerte (Grushka et al., 1987; Mongini et al., 2009), er at MMPI hovedsakelig gir indikasjon på psykopatologi (Graham, 2012). Den har enkelte skalaer som gir noe informasjon om nevrotisisme og ekstroversjon, men har ellers ikke noen korrespondanse med mål basert på FFM (McCrae, 1991).
Begrensninger
Gjennomsnittlig varighet av smerter var fra 1.6 til 14 år. I fem studier var ikke smertevarighet oppgitt (Al Quran, 2004; Harkins et al., 1989; Manfredini et al., 2018; Mongini et al., 2009; Robinson et al., 1991). I disse er det ukjent om man inkluderte deltakere med smerter som har vart mindre enn tre måneder, og dermed ikke møter IASPs (2020) definisjon av langvarige smerter. Data om smertevarighet er sentralt, både fordi årelang smerte kan ha en større påvirkning på personlighetstrekk, og fordi smerter over lang tid kan føre til sensitivisering (Berge et al., 2019; Knardahl, 2001). Et annet problematisk aspekt er variasjon i utvalgenes alder, fra 18 til 84 år. En studie (Harkins et al., 1989) oppgav ikke alder, og det er ukjent om enkelte deltakere var under 18 år. Enkelte studier (Harkins et al., 1990; Rappaport et al., 1987; Schmidt et al, 2011) inkluderte deltakere fra 18 år, noe som kan være uheldig gitt at personlighetsstrukturen fortsatt er under utvikling (Kallevik, 2009). En del deltakere hadde relativt høy alder, noe som kan ha påvirket graden av nevrotisisme, som tenderer å synke ved økende alder (Roberts & Mroczek, 2008). Til sist, de fleste studiene representerte vestlige utvalg, noe som kan være problematisk selv om FFM har vist krysskulturell validitet (Costa & McCrae, 1992a). Totalt sett, i lys av de nevnte begrensningene, er det ikke klart hvordan personlighetstrekk er relatert til de ulike aspektene ved langvarig smerte i hode og ansikt. Det er en sammenheng, men på grunn av studienes kvalitet kan en ikke gi et entydig svar på betydningen av personlighetstrekk.
Kliniske implikasjoner
Smerte er sammensatt og utfordrende å behandle, og kunnskap om normalpsykologiske personlighetstrekk kan forhåpentligvis bidra til mer individuelt tilpasset behandling. Tester som måler personlighetstrekk etter FFM eller Eysencks modell, særlig tester basert på FFM og spesielt NEO-PI-R, kan ha større klinisk nytteverdi enn MMPI. Underdimensjonene pasienten skårer høyt eller lavt på, kan antagelig gi klinisk verdifull informasjon, fordi dimensjonene kan samvariere med mestringsstil, attribusjonsstil, grad av indre/ytre kontroll (locus of control) og helse (Costa & McCrae, 1992b).
Basert på funnene i oversikten her, og i lys av begrensningene som er nevnt, bør klinikere være oppmerksomme på pasienter med lav skår på nevrotisisme og åpenhet. Personer med lav grad av åpenhet kan ha større behov for forklaring av rasjonalet bak behandling (Wade & Price, 2000), mens pasienter med lav skår på nevrotisisme kan tvile på at de har behov for behandling, og kan risikere å avslutte behandlingen før den har effekt (Wade & Price, 2000). For tidlig avslutning av behandling øker sannsynligheten for at disse personene ikke får redusert smerteopplevelsen, og for at smertene blir langvarige. Dette kan gi lavere livskvalitet og økt risiko for komorbide lidelser, som angst og depresjon (Fernandez, 2002).
Vi spekulerer i om pasienter med høy grad av nevrotisisme, som er assosiert med negative følelser (Nordvik, 2006) og høyere smerteintensitet (Aslaksen, 2008), kunne dra nytte av mindfulness for å redusere negative følelser. Personlighetstrekk er til en viss grad modifiserbare (Costa & McCrae, 1992a), og kan kobles til ulike aktiveringsmønstre i hjernen (Lomas et al., 2015). Venstresidig frontal aktivering er knyttet til positive følelser og ekstroversjon (Larsen & Buss, 2014). Denne aktiveringen kan styrkes ved bruk av mindfulness, noe som kan redusere negative følelser (Lomas et al., 2015; Davidson et al., 2003), og muligens da også redusere smerteintensitet.
Videre forskning
Det vil være nyttig å undersøke om trekkene i FFM har betydning for smerteopplevelse og smerteatferd. Fra tester basert på FFM ble konstruert (Costa & McCare, 1985) og frem til 2021 er det kun tre studier som har undersøkt trekkene i FFM i relasjon til hode- og ansiktssmerter. Basert på resultatene i gjennomgangen anbefaler vi bruk av NEO-PI-R, fordi den gir informasjon om underdimensjoner av trekkene og kan gi klinisk nyttig informasjon. Longitudinelle studier av pasienter før og etter behandling kan ha klinisk nytteverdi.
Konklusjon
Målet vårt var å skaffe oversikt over sammenhenger mellom personlighetstrekk og smerteopplevelse og -atferd hos personer med langvarige hode- og ansiktssmerter. Gjennomgangen av elleve studier tyder på at det er en sammenheng mellom personlighetstrekk og ulike aspekter ved smerteopplevelse samt smerteatferd. Høy grad av åpenhet har sammenheng med lavere smerteintensitet, mens høy grad av nevrotisisme har sammenheng med mer følelsesmessig ubehag ved smerter. Både høy grad av ekstroversjon og nevrotisisme har sammenheng med mer smerteatferd. Det er begrenset med studier og det er behov for mer forskning på feltet. For å få robust kunnskap om personlighetstrekk vil det være nyttig med fremtidige studier som følger opp deltakere over tid, og i relasjon til behandling.
Appendiks
Tabell A1
Hovedtrekk og underdimensjoner i FEM
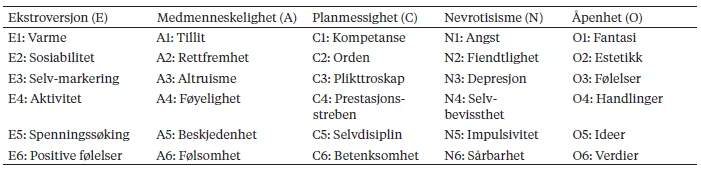
Merknad. Informasjon er hentet fra Nordvik, H. (2006). Personlighet og yrke. I P. Ø. Saksvik & K. Nytrø (Red.), Ny personalpsykologi for et arbeidsliv i endring (s. 78–108). Cappelen akademisk forlag.
Tabell A2
Kort beskrivelse av de kliniske skalaene i MMPI

Merknad. Informasjon om skalaene er hentet fra Havik, O. E. (2010). MMPI-2: kartlegging av psykopatologi og personlighet (3. utg.). Universitetsforlaget.
Referanser
Referanser merket med en asterisk (*) angir at studier er inkludert i metaanalysen.
Allison, P. J., Guichard, C. & Gilain, L. (2000). A Prospective Investigation of Dispositional Optimism as a Predictor of Health-Related Quality of Life in Head and Neck Cancer Patients. Quality of Life Research, 9(8), 951–960. https://doi.org/10.1023/A:1008931906253
*Al Quran, F. A. M. (2004). Psychological profile in burning mouth syndrome. Oral Surgery Oral Medicine Oral Pathology Oral Radiology and Endodontology, 97(3), 339–344. https://doi.org/bv6thd
Aslaksen, P. M. (2008). Pain and placebo analgesia: the roles of emotions and gender [Doktorgradsavhandling]. Universitetet i Tromsø.
Berge, T., Fjerstad, E., Hyldmo, I. & Lang, N. (2019). Håndbok i klinisk helsepsykologi: for deg som behandler pasienter med somatisk sykdom og skade. Fagbokforlaget.
Bond, M. R., Glynn, J. P. & Thomas, D. G. (1976). The relation between pain and personality in patients receiving pentazocine (fortral) after surgery. Journal of Psychosomatic Research, 20(4), 369–381. https://doi.org/d95hvv
Brodal, P. (2013). Sentralnervesystemet (5. utg.). Universitetsforlaget.
*Chan, J. K. Y. & Consedine, N. S. (2014). Negative Affectivity, Emotion Regulation, and Coping in Migraine and Probable Migraine : A New Zealand Case-Control Study. International Journal of Behavioral Medicine, 21(5), 851–860. https://doi.org/gwcs
Costa, P. T. & McCrae, R. R. (1985). Hypochondriasis, Neuroticism, and Aging: When Are Somatic Complaints Unfounded? American Psychologist, 40(1), 19–28. https://doi.org/10.1037/0003-066X.40.1.19
Costa, P. T. & McCrae, R. R. (1992a). Normal Personality Assessment in Clinical Practice: The NEO Personality Inventory. Psychological Assessment, 4(1), 5–13. https://doi.org/b6vks4
Costa, P. T. & McCrae, R. R. (1992b). Revised NEO Personality Inventory (NEO PI-R) and NEO Five-Factor Inventory (NEO-FFI) : professional manual. Psychological Assessment Resources, Inc.
Davidson, R. J., Kabat-Zinn, J., Schumacher, J., Rosenkranz, M., Muller, D., Santorelli, S. F., Urbanowski, F., Harrington, A., Bonus, K. & Sheridan, J. F. (2003). Alterations in Brain and Immune Function Produced by Mindfulness Meditation. Psychosomatic Medicine, 65(4), 564 - 570. https://doi.org/b86fnc
Deardorff, W. W. (2000). The MMPI-2 and chronic pain. I R. J. Gatchel & J. N. Weisberg (Red.), Personality Characteristics of Patients With Pain (s. 109–125). American Psychological Association.
Engvik, H. & Føllesdal, H. (2005). The Big Five Inventory på norsk. Tidsskrift for Norsk psykologforening, 42(2), 128–129. https://psykologtidsskriftet.no/oppsummert/2005/02/big-five-inventory-pa-norsk
Fernandez, E. (2002). Anxiety, depression, and anger in pain : research findings and clinical options. Advanced Psychological Resoruces, Inc.
Fredrickson, B. & Levenson, R. W. (2010). Positive Emotions Speed Recovery from the Cardiovascular Sequelae of Negative Emotions. Cognition and Emotion, 12(2), 191–220. https://doi.org/cbndcn
Goodin, B. R. & Bulls, H. W. (2013). Optimism and the Experience of Pain: Benefits of Seeing the Glass as Half Full. Current Pain and Headache Reports, 17(5), 329–329. https://doi.org/10.1007/s11916-013-0329-8
Graham, J. R. (2012). MMPI-2 : assessing personality and psychopathology (5. utg.). Oxford University Press.
*Grushka, M., Sessle, B. J. & Miller, R. (1987). Pain and personality profiles in burning mouth syndrome. Pain, 28(2), 155–167. https://doi.org/bkn6s4
*Harkins, S. W., Bush, F. M., Price, D. D. & Hamer, R. M. (1991). Symptom report in orofacial pain patients: relation to chronic pain, experimental pain, illness behavior, and personality. Clinical Journal of Pain, 7(2), 102–113. https://doi.org/csqbn9
*Harkins, S. W., Price, D. D., & Braith, J. (1989). Effects of extraversion and neuroticism on experimental pain, clinical pain, and illness behavior. Pain, 36(2), 209–218. https://doi.org/cnzc3z
Havik, O. E. (2010). MMPI-2: kartlegging av psykopatologi og personlighet (3. utg.). Universitetsforlaget.
International Association for the Study of Pain (2020a). Revision of the International Classification of Diseases (ICD-11). https://www.iasp-pain.org/advocacy/icd-11-pain-classification/?ItemNumber=5234&navItemNumber=5236
International Association for the Study of Pain (2020b, 16. juli). IASP Announces Revised Definition of Pain. https://www.iasp-pain.org/PublicationsNews/NewsDetail.aspx?ItemNumber=10475
Kallevik, A. K. (2009). Jakten på personligheten. Tidsskrift for Norsk psykologforening, 46(10), 970–973. https://psykologtidsskriftet.no/intervju/2009/10/jakten-pa-personligheten
Karterud, S., Wilberg, T. & Urnes, Ø. (2017). Personlighetspsykiatri (2. utg.). Gyldendal akademisk.
Kennair, L. E. O. (2020, 15. november). Femfaktormodellen. I Store norske leksikon. https://snl.no/femfaktormodellen
Kennair, L. E. O. (2021, 13. januar). Personlighetspsykologi. I Store norske leksikon. https://snl.no/personlighetspsykologi
Knardahl, S. (2001). Kroniske smerter – gjør vi alt galt? Tidsskriftet den Norske Legeforening, 121(22), 2620–2623. https://tidsskriftet.no/2001/09/kronikk/kroniske-smerter-gjor-vi-alt-galt
Larsen, R. J. & Buss, D. M. (2014). Personality psychology : domains of knowledge about human nature (5. utg.). McGraw-Hill.
Larsen, R. J., Buss, D. M., Wismeijer, A., Song, J. & Berg, S. V. D. (2017). Personality psychology : domains of knowledge about human nature (2. utg.). McGraw-Hill.
Lauver, S. C. & Johnson, J. L. (1997). The role of neuroticism and social support in older adults with chronic pain behavior. Personality and Individual Differences, 23(1), 165–167. https://doi.org/b4t7gj
Lomas, T., Ivtzan, I. & Fu, C. H. Y. (2015). A systematic review of the neurophysiology of mindfulness on EEG oscillations. Neuroscience & Biobehavioral Reviews. 57, 401–410. https://doi.org/10.1016/j.neubiorev.2015.09.018
*Manfredini, D., Cerea, S., Pavan, C., & Guarda-Nardini, L. (2018). Personality traits are potentially associated with the presence of chronic temporomandibular joint pain in patients without effusion as determined by T-2 weighted magnetic resonance. Cranio-the Journal of Craniomandibular & Sleep Practice, 36(2), 91–97. https://doi.org/gwc9
Martelletti, P., Birbeck, G. L., Katsarava, Z., Jensen, R. H., Stovner, L. J. & Steiner, T. J. (2013). The Global Burden of Disease survey 2010, Lifting The Burden and thinking outside-the-box on headache disorders. The Journal of Headache and Pain, 14(1), 12. https://doi.org/gwdb
McCrae, R. R. (1991). The five-factor model and its assessment in clinical settings. Journal of Personality Assessment, 57(3), 399–414. https://doi.org/b3sdss
McCrae, R. R. & Costa, P. T. (1985). Comparison of EPI and psychoticism scales with measures of the five-factor model of personality. Personality and Individual Differences, 6(5), 587–597. https://doi.org/cqn
McCrae, R. R. & Costa, P. T., Jr. (1991). The NEO personality inventory: using the five-factor model in counseling. Journal of counseling and development, 69(4), 367. https://doi.org/fzc5bk
McCrae, R. R. & John, O. P. (1992). An Introduction to the Five-Factor Model and Its Applications. Journal of Personality Assesment, 60(2), 175–215. https://doi.org/b3vtj3
Melzack, R. & Raja, N. S. (2005). The McGill Pain Questionnaire: From Description to Measurement. Anesthesiology, 103, 199–202. https://doi.org/10.1097/00000542-200507000-00028
Melzack, R. & Wall, P. D. (1996). The challenge of pain (2. utg.). Penguin.
Miller, T. R. (1991). The psychotherapeutic utility of the five-factor model of personality: a clinician's experience. Journal of Personality Assessment, 57(3), 415–433. https://doi.org/ftd6xg
Moher, D., Liberati, A., Tetzlaff, J. & Altman, D. G. (2009). Reprint—Preferred Reporting Items for Systematic Reviews and Meta-Analyses: The PRISMA Statement. Physical Therapy, 89(9), 873–880. https://doi.org/b8cq
*Mongini, F., Ibertis, F., Barbalonga, E. & Raviola, F. (2000). MMPI-2 profiles in chronic daily headache and their relationship to anxiety levels and accompanying symptoms. Headache: The Journal of Head and Face Pain, 40(6), 466–472. https://doi.org/cjxg6m
*Mongini, F., Rota, E., Evangelista, A., Ciccone, G., Milani, C., Ugolini, A., Ferrero, L., Mongini, T. & Rosato, R. (2009). Personality profiles and subjective perception of pain in head pain patients. Pain, 144(1–2), 125–129. https://doi.org/d8bq2x
Naylor, B., Boag, S. & Gustin, S. M. (2017). New evidence for a pain personality? A critical review of the last 120 years of pain and personality. Scandinavian Journal of Pain, 17, 58–67. https://doi.org/ds2x
Nordvik, H. (2006). Personlighet og yrke. I P. Ø. Saksvik & K. Nytrø (Red.), Ny personalpsykologi for et arbeidsliv i endring (s. 78–108). Cappelen akademisk forlag.
Norges teknisk-naturvitenskapelige universitet (2017, 27. februar). Hodepine. https://www.ntnu.no/inb/hodepine
Ouzzani, M., Hammady, H., Fedorowicz, Z. & Elmagarmid, A. (2016). Rayyan—a web and mobile app for systematic reviews. Systematic Reviews, 210(5). https://doi.org/gfkdzd
Phillips, J. M. & Gatchel, R. J. (2000). Extraversion – Introversion and chronic pain. I J. N. Weisberg & R. J. Gatchel (Red.), Personality characteristics of patients with pain (s. 181–202). American Psychological Association.
Ramírez-Maestre, C., Martínez, A. E. L. & Zarazaga, R. E. (2004). Personality Characteristics as Differential Variables of the Pain Experience. Journal of Behavioral Medicine, 27(2), 147–165. https://doi.org/d4crkz
*Rappaport, N. B., McAnulty, D. P., Waggoner, C. D. & Brantley, P. J. (1987). Cluster analysis of Minnesota Multiphasic Personality Inventory (MMPI) profiles in a chronic headache population. Journal of Behavioral Medicine, 10(1), 49–60. https://doi.org/fbh62t
Roberts, B. W. & Mroczek, D. (2008). Personality Trait Change in Adulthood. Current Directions in Psychological Science, 17(1), 31–35. https://doi.org/bvdndf
*Robinson, M. E., Geisser, M. E., Dieter, J. N. & Swerdlow, B. (1991). The relationship between MMPI cluster membership and diagnostic category in headache patients. Headache, 31(2), 111–115. https://doi.org/fwh36j
Rodriguez, E., Sakurai, K., Xu, J., Chen, Y., Toda, K., Zhao, S., Han, B.-X., Ryu, D., Yin, H., Liedtke, W. & Wang, F. (2018). Publisher Correction: A craniofacial-specific monosynaptic circuit enables heightened affective pain. Nature Neuroscience, 21(6), 896–896. https://doi.org/10.1038/s41593–018–0103–7
Salinas, F. A, Krüger, W. C., Adami J., Rosén A., Lund, B., Hedenberg-Magnusson, B., Fredriksson, L., Svedberg, P. & Naimi-Akbar A. (2022). Sick leave and disability pension in a cohort of TMD-patients – The Swedish National Registry Studies for Surgically Treated TMD (SWEREG-TMD). BMC Public Health. 22(1), 916. https://doi.org/10.1186/s12889-022-13329-z
*Schmidt, J. E., Hooten, W. & Carlson, C. R. (2011). Utility of the NEO-FFI in multi-dimensional assessment of orofacial pain conditions. Journal of Behavioral Medicine, 34(3), 170–181. https://doi.org/cf2496
Scrivani, S. J., Keith, D. A. & Kaban, L. B. (2008). Temporomandibular disorders. New England Journal of Medicine, 25, 2693–705. https://doi.org/10.1056/NEJMra0802472.
Sternbach, R.A. (1974). Pain patients : traits and treatment. Academic Press.
Sternbach, R.A. & Timmermans, G. (1975). Personality changes associated with reduction of pain. Pain, 1(2), 177–181. https://doi.org/10.1016/0304-3959(75)90101-3
Taenzer, P., Melzack, R. & Jeans, M. E. (1986). Influence of psychological factors on postoperative pain, mood and analgesic requirements. Pain, 24(3), 331–342. https://doi.org/dcg43v
Vadivelu, N., Vadivelu, A. & Kaye, A. D. (2014). Orofacial Pain : A Clinician's Guide. Springer International Publishing.
Wade, J. B., Dougherty, L. M., Hart, R. P., Rafii, A. & Price, D. D. (1992). A canonical correlation analysis of the influence of neuroticism and extraversion on chronic pain, suffering, and pain behavior. Pain, 51(1), 67–73. https://doi.org/fp844h
Wade, J. B. & Price, D. D. (2000). Nonpathological factors in chronic pain: Implications for assessment and treatment. I R. J. Gatchel & J. N. Weisberg (Red.), Personality characteristics of Patients With Pain (s. 89–107). American Psychological Association.
