De glemte barna – en kartleggingsstudie av tilbud til og muligheter for pårørende søsken i norske kommuner
Yngvild B. Haukeland, Ann-Helén K. Rønning, Ragnhild B. Nes & Torun M. Vatne
-
Yngvild B. Haukeland
Psykologisk institutt, Universitetet i Oslo
-
Ann-Helén K. Rønning
Psykologisk institutt, Universitetet i Oslo
-
Ragnhild B. Nes
Psykologisk institutt, Universitetet i Oslo
Folkehelseinstituttet
-
Torun M. Vatne
Frambu kompetansesenter for sjeldne diagnoser
tva@frambu.no
Bakgrunn: Norsk helsepersonell har lovfestet plikt til å sørge for at søsken som pårørende ivaretas. Det finnes foreløpig evidens for positive utfall av intervensjonen SIBS. Formålet med denne studien var å kartlegge oppfølgingen av søsken som pårørende i norske kommuner. Vi ønsket også å undersøke aksepten for SIBS blant helsepersonell som er mulige tilbydere av denne intervensjonen i kommunene. Metode: Vi sendte et spørreskjema til helsesykepleiere, kommunepsykologer og kommuneoverleger i norske kommuner, der vi spurte om ivaretakelse av søsken i kommunen og om deres vurdering av SIBS. Vi utførte deskriptive analyser og en kvalitativ analyse ut fra Consolidated Framework for Implementation Research. Resultater: Det var 332 respondenter fra 253 kommuner som svarte på spørreundersøkelsen. Respondentene rapporterte at søsken som pårørende sjelden ble systematisk identifisert. Skolehelsetjenesten ble rapportert å være en vanlig tilbyder av støtte til søsken, men som oftest når det ble etterspurt av familiene selv. Det ble rapportert begrenset samarbeid med spesialisthelsetjenesten og andre tjenester rundt ivaretakelsen av søsken. Den prospektive aksepten for SIBS var høy, men flere barrierer for gjennomføring i kommunehelsetjenesten ble rapportert. Konklusjon: Ivaretakelsen av søsken som pårørende i norske kommuner er svært mangelfull. Egnede tiltak for søsken finnes, men vellykket implementering av egnet støtte til søsken krever samarbeid både mellom og innad i kommunene.
Nøkkelord: søsken, barn som pårørende, funksjonsnedsettelse, forebygging, implementering
The forgotten children: A survey on services for sibling carers in Norwegian municipalities
Background: Norwegian health professionals are obliged to provide support to siblings as next-of-kin. Preliminary evidence for positive outcomes of the intervention SIBS exists. This study aimed to investigate the extent and type of sibling support in the community health services. We also aimed to examine prospective acceptability for SIBS among community health workers.
Methods: We asked health nurses, psychologists, and chief physicians in Norwegian municipalities about sibling support and about their evaluations of SIBS. We conducted descriptive analyses and a qualitative analysis guided by Consolidated Framework for Implementation Research.
Results: 332 respondents from 253 municipalities participated. Siblings were rarely systematically identified. School health services were common support providers, but mostly upon request from families. There was limited collaboration with the specialist health care or other services. Prospective acceptability for SIBS was high, but several barriers for implementation in community services were reported.
Conclusion: Sibling support at the community level is deficient and successful implementation of adequate interventions requires intra- and interlevel collaboration.
Keywords: siblings, children as next-of-kin, chronic disorders, disabilities, prevention, implementation
Det finnes flere hundre tusen pårørende søsken i Norge (Bufdir, 2021; SSB, 2021), ofte omtalt som «de glemte barna» . Barn som har søsken med langvarig sykdom eller funksjonsnedsettelser (Lummer-Aikey & Goldstein, 2021; Shivers & Textoris, 2021), og barn som har foreldre med helseproblemer (Källquist & Salzmann-Erikson, 2019; Ruud et al., 2015), opplever ofte utfordringer i hverdagen. Likevel har ikke norske myndigheter, helsetjenester og forskningsmiljøer viet lik oppmerksomhet til disse to barnegruppene. Siden 2009 har barn som pårørende til foreldre med psykisk eller somatisk sykdom hatt en lovfestet rett til oppfølging og ivaretakelse fra helsepersonell (helsepersonelloven, 1999, § 10 a; spesialisthelsetjenesteloven, 1999, § 3–7 a). Først i 2018 fikk pårørende søsken samme lovfestede rettigheter (Helsedirektoratet, 2020). Denne artikkelen vil beskrive tilbudet søsken kan motta i norske kommuner.
Søsken som pårørende har økt risiko for å utvikle psykiske vansker (Ma et al., 2015; Vermaes et al., 2012). De har ofte økte omsorgsoppgaver, får mindre oppmerksomhet fra foreldre, kan være utsatt for vold fra søsken, eller være vitne til skremmende anfall eller medisinske kriser (Kelada et al., 2021; Knecht et al., 2015). Mange søsken opplever sterke og motstridende følelser knyttet til situasjonen sin (Brennan et al., 2013; Haukeland et al., 2015). God familiekommunikasjon antas å være en beskyttelsesfaktor mot psykisk uhelse hos søsken (Long et al., 2013). Mange søsken mangler imidlertid tilstrekkelig informasjon om diagnosen til søsteren/broren (Incledon et al., 2015; Vatne et al., 2015), og kommunikasjonen i familier til barn med langvarige helseutfordringer kan være krevende (Deavin et al., 2018; Murphy et al., 2017). Søsken beskriver selv at de ofte håndterer utfordringer alene fremfor å søke støtte eller informasjon fra foreldrene eller andre voksenpersoner (Brennan et al., 2013; Haukeland et al., 2015).
Tilbud til søsken som pårørende i Norge
Søsken virker også å være glemt med hensyn til forebyggende tiltak. For barn som er pårørende til voksne, finnes det eksempler på nasjonale tiltak, utviklet av statlige tjenester på oppdrag fra helsemyndighetene (f.eks. SMIL-grupper («Styrket mestring i livet»); Theisen & Ådnanes, 2014; Vis & Havnen, 2017). For pårørende søsken er situasjonen annerledes. Selv om Folkehelseinstituttet (FHI) understreker at det bør gjennomføres programmer for å identifisere og hjelpe familier som har barn med funksjonsnedsettelser (Major et al., 2011), finnes det per dags dato ingen offentlige anbefalinger om søskentiltak. Så langt vi vet, eksisterer det heller ingen lignende nasjonale initiativ for å koordinere gruppe- eller familietiltak rettet mot søsken, slik det gjør for barn som er pårørende til voksne. Gitt at helsepersonell har den samme plikten til å påse at barn som pårørende får nødvendig informasjon og oppfølging uavhengig av om de er pårørende til en forelder eller søsken, er dette besynderlig. Det er få treff på nettet når en søker etter relevante tilbud til søsken i Norge, og treffene fremstår som enkeltinitiativ ved noen få sykehus og kompetansesentre og fra brukerorganisasjoner eller kommuner. Effekten av tilbudene ser heller ikke ut til å være vitenskapelig evaluert (Vatne et al., 2019). Helsemyndighetene har stadfestet at kommuner skal jobbe kunnskapsbasert for å fremme psykisk helse blant barn og unge, og de skal velge tiltak som er egnet og har vist effekt (Helsedirektoratet, 2018b). Samlet sett er det dermed et stort behov for å kartlegge hvilke tiltak som tilbys søsken som pårørende i norske kommuner.
Kommunenes ansvar for søsken som pårørende
Ifølge folkehelseloven (2011) og helse- og omsorgstjenesteloven (2011) er det kommunene som skal ha oversikt over risikoutsatte barnegrupper som pårørende søsken og iverksette forebyggende tiltak. Ivaretakelse av søsken kan likevel kreve samarbeid mellom linjetjenester. Helsepersonell i spesialisthelsetjenesten har plikt til å identifisere søskens behov (helsepersonelloven, 1999, § 10 a; spesialisthelsetjenesteloven, 1999, § 3–7 a), men for at en skal kunne gjøre forebyggende arbeid, må kommunene kobles på. Samhandlingsreformen (Meld. St. 47 (2008–2009)) skal legge til rette for samarbeid mellom spesialisthelsetjenesten og kommunene, blant annet ved å etablere samarbeidsavtaler. Helsedirektoratet (2017a) har påpekt at det mangler systemer for å identifisere og kartlegge behov i familier som lever med sykdom. Helsemyndighetene har heller ikke utarbeidet retningslinjer for hvordan søsken systematisk skal fanges og følges opp i ulike instanser i hjelpeapparatet. Vi har i dag lite kunnskap om hvorvidt norske kommuner samarbeider med spesialisthelsetjenesten om ivaretakelsen av pårørende søsken.
SIBS – et forebyggende gruppetiltak for søsken og foreldre
Per i dag finnes det internasjonalt ingen tiltak for å forebygge psykisk uhelse blant søsken som kan klassifiseres som evidensbaserte (Mitchell et al., 2021; Tudor & Lerner, 2015). Gruppetiltak er imidlertid anbefalt som et godt format (Smith et al., 2018). Helsedirektoratet (2017a) anbefaler også at en legger til rette for at barn som pårørende får møte andre i samme situasjon. I Norge har forskere fra Frambu kompetansesenter for sjeldne diagnoser og Psykologisk institutt ved Universitetet i Oslo jobbet med å utvikle og evaluere gruppetiltaket SIBS (kortnavn for det engelske ‘siblings’), for søsken mellom 8 og 16 år og deres foreldre (Vatne et al., 2019). SIBS er utviklet i samarbeid med representanter fra helseforetak, kommuner og brukerorganisasjoner. Tiltaket er forankret i et familiesystemisk perspektiv og bygger på teori og empiri om barns sykdomsforståelse og foreldre–barn-kommunikasjon (Vatne et al., 2019).
Hovedmålet med SIBS er å styrke foreldrenes kommunikasjonsferdigheter i samtale med søsken om diagnosen og om søskens emosjonelle opplevelser. Gjennom dette er SIBS’ mål å forebygge psykisk uhelse hos søsken. SIBS består av tre tematiske moduler: 1) bli kjent, 2) diagnoseforståelse og 3) følelser. Hver modul inneholder samtalegrupper for søsken, edukasjonsgrupper for foreldre og fellesøkter for søsken og foreldre med veiledning av hver familie (se figur 1 for oversikt over SIBS). Tiltaket er manualbasert og gjennomføringen kan tilpasses den aktuelle settingen ved at øktene gjennomføres intensivt over to dager eller fordeles over uker (Haukeland et al., 2020; Vatne et al., 2019).
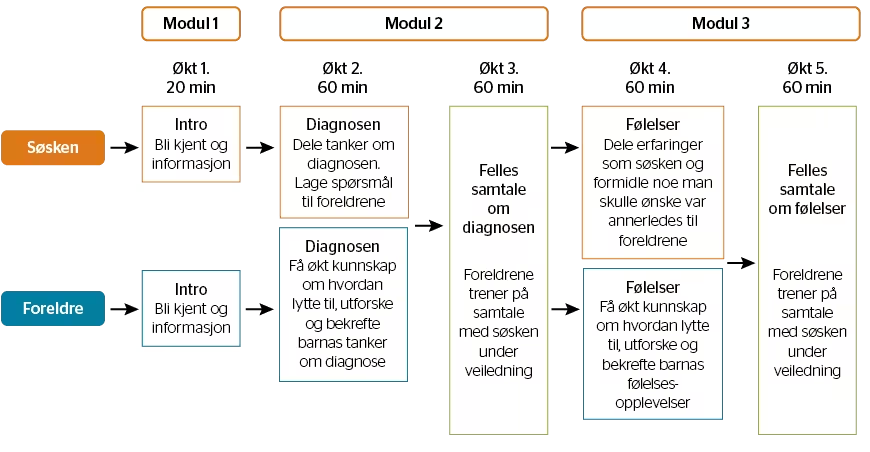
FIGUR 1 SIBS’ moduler, økter og mål
En studie av 99 familier, gjennomført i 2014–2017, viste signifikant positiv endring i både foreldre–barn-kommunikasjon, søskens diagnosekunnskap og deres psykiske helse, samt høy tilfredshet med tiltaket etter deltakelse (Haukeland et al., 2020). Det pågår nå en randomisert kontrollert effektstudie av SIBS som involverer flere norske kommuner og helseforetak, der resultatene vil foreligge i 2023 (Fjermestad et al., 2020).
Implementering av forebyggende tiltak for søskens psykiske helse
Dokumentasjon av effekt er ikke nok for å sikre at et tiltak tas i bruk og virker i praksis (Damschroder et al., 2009; Durlak & Dupre, 2008). En vellykket implementeringsprosess av intervensjoner som SIBS i norske kommuner avhenger av flere faktorer. Rammeverket Consolidated Framework for Implementation Research (CFIR) beskriver hvordan disse faktorene kan organiseres under domenene aspekter ved intervensjonen (f.eks. tiltakets fleksibilitet), aspekter ved ytre kontekst (f.eks. offentlige retningslinjer, politiske direktiver og behov hos tjenestemottakerne), aspekter ved indre kontekst (f.eks. tilgjengelige ressurser, organisasjonens åpenhet for nye tiltak og forankring i ledelsen), aspekter ved individene i organisasjonen (f.eks. deres tro på tiltaket og kompetanse til å gjennomføre det), og aspekter ved selve implementeringsprosessen (som kan virke enten hindrende eller fremmende for implementering) (Damschroder et al., 2009).
CFIR kan være til hjelp for å kartlegge faktorer av relevans for prospektiv aksept av et nytt tiltak (i hvilken grad tiltaket vurderes som passende av de som eventuelt skal tilby det). Prospektiv aksept innebærer holdninger knyttet til tiltakets hensiktsmessighet, egnethet, gjennomførbarhet og oppfattede virkning (Sekhon et al., 2017). Kunnskap om prospektiv aksept kan gi viktig informasjon om barrierer for gjennomføring, og er derfor hensiktsmessig å kartlegge i forkant av implementering.
Det er flere naturlige aktører i kommunens forebyggende arbeid med søsken som pårørende. Kommuneoverlegene skal ha oversikt over helsetilbudet i kommunen, samt være delaktig i forebyggende og helsefremmende arbeid (helse- og omsorgstjenesteloven, 2011, § 3 - 5). I dette arbeidet skal de samarbeide med helsestasjoner og skolehelsetjenesten (Helsedirektoratet, 2017b). I disse tjenestene er det helsesykepleiere som møter flest av kommunens barn og unge, og som også er anbefalt å tilby samtaler som del av sitt helsefremmende og forebyggende arbeid (Helsedirektoratet, 2017b). I 2017 vedtok Stortinget at alle kommuner skal knytte til seg en kommunepsykolog innen 2020 (Innst. 378 L (2016–2017). Kommunepsykologer skal delta i helsefremmende og forebyggende psykisk helsearbeid (Kaspersen et al., 2018; Prop. 121 S (2018–2019); Sønstebø, 2015), og de skal samarbeide med helsestasjon/skolehelsetjeneste (Helsedirektoratet, 2017c). Når en skal kartlegge tjenester som kommunene tilbyr søsken, og berede grunnen for å implementere nye tiltak rettet mot denne gruppen, er derfor kommuneoverleger, helsesykepleiere og kommunepsykologer viktige informasjonskilder.
Formål med studien
Pårørende søsken har forhøyet risiko for psykiske vansker sammenlignet med normalpopulasjonen (Vermaes et al., 2012), og ansvaret for å forebygge psykisk uhelse hos denne barnegruppen hviler på kommunehelsetjenesten (folkehelseloven, 2011; helse- og omsorgstjenesteloven, 2011). Vi har begrenset kunnskap om hvordan pårørende søsken fanges opp, og hvilke forebyggende tiltak de tilbys. SIBS er en kunnskapsbasert intervensjon som har vist lovende effekter (Haukeland et al., 2020), men vi vet lite om hvordan SIBS passer inn i en kommunesetting. Denne studien har derfor to mål; vi ønsket både å kartlegge hvordan søsken fanges opp i kommunene, og vi ønsket å finne ut hvilken nytte kommunene kan ha av SIBS i arbeidet med denne pårørendegruppen. I 2019 sendte vi ut en spørreundersøkelse til kommuneoverleger, helsesykepleiere og kommunepsykologer i alle Norges kommuner, med formål å besvare følgende forskningsspørsmål:
Hvordan ivaretas søsken som pårørende i norske kommuner? Mer spesifikt; hvordan identifiseres søsken, hva slags tjenester blir gitt, og i hvilken grad samarbeides det med andre instanser?
I hvilken grad vurderes SIBS som et passende tiltak på kommunalt nivå? Mer spesifikt; hvordan vurderer informantene SIBS’ kvalitet og gjennomførbarhet? Hvilke CFIR-faktorer kan knyttes til informantenes utsagn om prospektiv aksept av og mulige barrierer for gjennomføring av SIBS?
Metode
Datagrunnlag
Vi utarbeidet et elektronisk spørreskjema som besto av fjorten spørsmål. Informantene ble spurt om arbeidssted og yrkesbakgrunn, deretter om kommunens ivaretakelse av pårørende søsken; hvordan de identifiseres, hvilke tjenester de tilbys og samarbeid med andre instanser. I spørreskjemaet lå en lenke til en kort informasjonsfilm (varighet ca. fire minutter) om bakgrunnen for SIBS og tiltakets innhold, oppbygging og gjennomføring (https://vimeo.com/329530727). Informantene ble så bedt om å vurdere SIBS’ kvalitet og gjennomførbarhet på en skala fra 1 til 10 (der 10 var best), indikere mulige utfordringer for gjennomføring av SIBS på sitt arbeidsted ut ifra forhåndsbestemte kategorier og beskrive i tekst umiddelbare inntrykk av SIBS’ styrker og svakheter.
Data ble samlet inn og behandlet anonymt ved bruk av tjenesten Questback. Prosjektet ble godkjent av Norsk senter for forskningsdata (referansekode 15231, 08.07.19). Informert samtykke ble innhentet initialt i spørreskjemaet.
Rekruttering
For å rekruttere informanter kontaktet vi Norsk sykepleierforbund (NSF), Norsk psykologforening (NPF) og Den norske legeforening. Som anbefalt av Landsgruppen av helsesykepleiere i NSF kontaktet vi deres 18 lokallag, hvorav fem samtykket til å sende ut spørreskjemaet til sine medlemmer. NPF henviste oss først til Facebook-gruppen «Psykologer i kommunene», hvor vi la ut en invitasjon til studien. Grunnet lav svarprosent kontaktet vi igjen NPF, som da sendte spørreskjemaet på e-post til alle medlemmer som var ansatt i kommuner og fylkeskommuner. Legeforeningen ba oss kontakte Allmennlegeforeningen og Norsk samfunnsmedisinsk forening. Disse foreningene anbefalte å sende en henvendelse til kommuneoverlegene gjennom kommunenes postmottak, da de ikke nødvendigvis dekket alle kommuneoverleger i sin medlemsmasse. Basert på denne anbefalingen ble spørreskjemaet sendt fra FHI til kommuneoverleger, helsesykepleiere og kommunepsykologer gjennom e-postmottakene i alle Norges kommuner. Spørreskjemaet ble besvart i tidsperioden 28. august til 21. november 2019. Det ble sendt én purring på e-post til mottakere av spørreskjemaet som ikke hadde svart. Svarprosent er ukjent, da spørreskjema ble sendt ut gjennom flere ulike kanaler og via mellomledd for å nå målgruppen for undersøkelsen.
Utvalget
Til sammen samtykket 332 fagpersoner til deltakelse. Informantene var fordelt på 253 kommuner, som tilsvarer 60 % av daværende kommuner (totalt 422; KS, 2020). Alle fylker var representert blant informantene. En oversikt over informanter og kommuner representert per fylke er gitt i appendiks. Antall informanter per kommune varierte fra en til femten (M = 1.4; SD = 1.3). Utvalget besto av 192 helsesykepleiere/sykepleiere (57.8 %), 62 psykologer (18.7 %), 50 leger (15.1 %) samt 18 (5.4 %) fra andre yrkesgrupper (f.eks. sosionom, vernepleier, fysio-/ergoterapeut). Seks informanter oppga ikke fagprofesjon.
Dataanalyse
Deskriptive analyser av kommunenes ivaretakelse av søsken og informantenes vurderinger av SIBS ble utført ved bruk av IBM SPSS Statistics (versjon 26).
Åpne beskrivelser av SIBS’ styrker og svakheter ble analysert kvalitativt med en enkel deduktiv innholdsanalyse (Elo & Kyngäs, 2008) med de 37 konstruktene (her kalt faktorer) i CFIR (Damschroder et al., 2009) som forhåndsbestemte kategorier. For innholdsanalysen anvendte vi programvaren NVivo 12 (QSR International, 2018) og en CFIR kodemal (cfirguide.org/evaluation-design/qualitative-data/). Seksti informanter hadde ikke sett filmen eller gjennomført evalueringen av SIBS. Innholdsanalysen baserer seg derfor på data fra bare 272 informanter. Der informantenes svar kun inneholdt enkeltord/stikkord som ikke ga grunnlag for å kode i CFIRs faktorer, ble utsagnene kodet som «uklart» og ekskludert fra videre analyse. Analysen ble gjennomført av artikkelens hovedforfatter, som jevnlig konsulterte den interaktive nettsiden cfirguide.org og sisteforfatter for å sikre validitet.
Resultater
Ivaretakelse av søsken som pårørende i kommunene
Hvordan identifiseres søsken som pårørende i norske kommuner?
Informantene kunne krysse av for flere alternativer når det gjelder hvordan de fanget opp søsken i kommunen de er ansatt i. Majoriteten oppga at det er tilfeldig hvorvidt søsken registreres (n = 206; 62.1 %). Dernest var hyppigste svar at søsken registreres automatisk ved kontakt med barn med funksjonsnedsettelser (n = 104; 31.3 %). Et fåtall informanter oppga at søsken registreres systematisk via henvendelse fra spesialisthelsetjenesten (n = 38; 11.5 %). Øvrige informanter svarte «Annen måte» (n = 24; 7.2 %) eller «Vet ikke» (n = 8; 2.4 %). To informanter besvarte ikke spørsmålet. Under kategorien «Annen måte» var de vanligste beskrivelsene at søsken oppdages når familien selv tar kontakt (n = 10; 3.0 %), eller at kommunen er så liten at de har full oversikt over søsken (n = 6; 1.8 %).
Hvilke tjenester tilbys søsken i norske kommuner?
Tabell 1 gir en oversikt over hvilke tjenester informantene oppga at søsken fikk tilbud om i deres kommune.
Tabell 1
Tilbud i kommunehelsetjenestene for søsken som pårørende
|
Antall (N = 332) |
Prosent |
Antall kommuner (%*) (N = 253) |
|
|---|---|---|---|
Samtale med søsken når det etterspørres |
295 |
88.9 |
223 (88.1 %) |
Samtale med foreldre om søskens situasjon når det etterspørres |
279 |
84.0 |
211 (83.4 %) |
Rutinemessig samtale med foreldre om søskens situasjon |
88 |
26.5 |
78 (30.8 %) |
Rutinemessig samtale med søsken |
41 |
12.3 |
40 (15.8 %) |
Gruppesamtaler for søsken |
37 |
11.1 |
29 (11.5 %) |
Sosiale treff |
26 |
7.8 |
23 (9.1 %) |
Ikke noe tilbud per dags dato |
23 |
6.9 |
19 (7.5 %) |
Gruppesamtaler for foreldre |
13 |
3.9 |
10 (4.0 %) |
Annet tilbud** |
7 |
2.1 |
6 (2.4 %) |
Vet ikke |
4 |
1.2 |
4 (1.6 %) |
Merknad. Informantene kunne krysse av for flere svaralternativer. *Prosentandel av kommunene i utvalget. **Mestringskurs, pårørendedager, pårørendearrangement.
Hvilke instanser tilbyr tjenester til søsken i kommunene?
Mange ulike instanser ble rapportert å gi støttetjenester til søsken. Majoriteten av informantene oppga helsestasjon/skolehelsetjeneste (n = 278; 83.7 %). Dernest krysset flest av for fastlegen (n = 66; 19.9 %), skolen (n = 38; 11.4 %) og PPT (n = 26; 7.8 %). Drøyt en tredel av informantene hadde også krysset av for «Andre» (n = 115; 34.6 %), hvor de ble bedt om å gi en beskrivelse i åpen tekst. Her oppga de fleste informantene forebyggende tjenester (som f.eks. psykisk helse og rus/psykisk helseteam/familiesenter/familieteam/familiehus, n = 53; 16.0 %). Tolv informanter (3.6 %) oppga brukerorganisasjoner og ideelle organisasjoner/stiftelser. Blant disse ble Blå Kors, Kirkens Bymisjon, Kreftforeningen, Røde Kors og Pårørendesenteret oppgitt å ha søskentilbud i enkelte kommuner. Fire informanter (1.2 %) oppga henholdsvis barneverntjenesten og spesialisthelsetjenesten, og én informant (0.3 %) oppga henholdsvis fysio- og ergoterapeutisk tjeneste og psykososialt kriseteam. Under kategorien «Andre» ble også stillinger uten spesifisert arbeidssted nevnt, slik som kommunepsykolog (11), barne-/pårørendekoordinator (11), kreftsykepleier (2), klinisk sosionom (1) og kreftkoordinator (1).
Hvem er kommunenes samarbeidspartnere i ivaretakelsen av søsken?
Majoriteten av informantene svarte at de i liten (42.2 %) eller ingen (23.8 %) grad samarbeider med spesialisthelsetjenesten om ivaretakelse av søsken som pårørende i deres kommune. En mindre andel oppga at de samarbeider noe (32.2 %) med spesialisthelsetjenesten om slike tjenester, og få at de gjør det i stor grad (1.9 %). Tolv informanter besvarte ikke spørsmålet. På spørsmål om annet samarbeid krysset majoriteten (62.1 %) ikke av noen av svarkategoriene. Det var 16.3 % som bekreftet samarbeid med brukerorganisasjoner, 10.8 % med samme tjeneste i annen kommune, 8.1 % med ideelle organisasjoner, 4.8 % annen instans innad i kommunen og 0.9 % skole. En liten andel informanter oppga i åpent tekstfelt at de ikke hadde (3.6 %) eller ikke visste om (1.8 %) noe samarbeid med andre instanser/organisasjoner.
Vurderer kommuneansatte SIBS som et egnet og passende tiltak?
Opplevd kvalitet og gjennomførbarhet av SIBS
Tabell 2 gir oversikt over informantenes vurderinger av SIBS’ kvalitet og gjennomførbarhet.
Tabell 2
Informantenes (N = 317) vurdering av SIBS’ kvalitet og gjennomførbarhet
N** |
Gjennomsnitt |
Standardavvik |
|
|---|---|---|---|
Kvalitet på SIBS* |
|||
Totalt alle profesjonsgrupper |
317 |
7.9 |
1.7 |
- Helsesykepleiere |
179 |
8.0 |
1.7 |
- Psykologer |
62 |
7.9 |
1.5 |
- Leger |
49 |
7.4 |
1.9 |
- Andre profesjoner |
21 |
7.8 |
1.8 |
Gjennomførbarhet av SIBS* |
|||
Totalt alle profesjonsgrupper |
317 |
4.9 |
2.3 |
- Helsesykepleiere |
179 |
4.6 |
2.3 |
- Psykologer |
62 |
5.7 |
2.3 |
- Leger |
49 |
4.8 |
2.2 |
- Andre profesjoner |
21 |
6.0 |
2.5 |
Merknad. *Vurderinger på skala fra 1 til 10, der 10 er best. **Femten informanter besvarte ikke spørsmålene.
På spørsmål om antatte utfordringer med å gjennomføre SIBS på eget arbeidssted krysset flest informanter av for manglende personalressurser (75.4 %), dernest tilgang på gruppedeltakere (68.5 %), økonomi (40.2 %) og gruppelederkompetanse (29.6 %). En mindre andel informanter (7.8 %) oppga mangelfull tilgang på fasiliteter/lokale som en mulig utfordring. Av «Andre hindringer» (7.5 %) ble «tid», «vilje til å prioritere» og ledelsesaspekter fremhevet i åpen tekst.
Hvilke CFIR-faktorer berøres i informantenes vurderinger av SIBS?
Vi kodet informantenes vurderinger av SIBS’ styrker og svakheter inn i CFIR-domenene «Karakteristikker ved intervensjonen», «Ytre kontekst», «Indre kontekst» eller «Individuelle karakteristika».
Karakteristikker ved intervensjonen. Utsagn kodet inn under dette domenet ble videre kodet under faktorene «Oppbygging og design», «Kompleksitet», «Tilpasningsmuligheter», «Evidensgrunnlag» og «Kostnader». SIBS’ design og format ble beskrevet med adjektiver som systematisk, oversiktlig, helthetlig og gjennomarbeidet. Informanter beskrev at tiltaket fremstår som strukturert med en tydelig metode og fremgangsmåte. Den modulbaserte oppbyggingen ble fremhevet som en styrke i denne sammenhengen og noe som kunne lette arbeidet med søsken som pårørende i kommunen:
Dette så veldig bra ut. Vi trenger et konkret opplegg som er lett å bruke. Da kan vi lettere jobbe systematisk med dette. Dette er det jeg har savnet i forhold til denne gruppen. Vi har få slike saker i liten kommune, og det er krevende å skulle lage egne opplegg. Når det kommer ferdig, er det lett å gjennomføre og lett å jobbe mer systematisk overfor denne gruppen. Det er virkelig et behov, og en viktig gruppe som er glemt i mange kommuner.
For noen få ble SIBS’ oppbygging og design derimot sett på som en barriere for gjennomføring: «Kan kanskje bli i overkant skjematisk og strukturert. […] Det må være individuelle tilpasninger, ikke alle grupper blir like og viktig å ta litt diskusjoner som oppstår spontant.»
Med hensyn til kompleksitet (for eksempel omfang, varighet) var det varierte meninger blant informantene. På den ene siden ble SIBS beskrevet som lett tilgjengelig, kortvarig og enkel og dermed overkommelig å gjennomføre i kommunene. Modulene ble vurdert som fornuftige med hensyn til tidsbruk, og det ble ansett som fordelaktig både for deltakere og fagpersoner at SIBS består av få økter.
Andre antydet at tiltakets kompleksitet kunne gjøre det vanskelig å implementere det i kommunen, at det var for omfattende og tidkrevende eller for enkelt og kortvarig. Sistnevnte ble særlig fremhevet med tanke på mulighet for tilstrekkelig forberedelse av familiene:
Mange familier har valgt å ikke snakke om disse temaene tidligere, og foreldre trenger å trenes godt på hvordan de skal snakke med barna om disse temaene, og trenger nok verktøy til å romme barnas følelser i en situasjon som også er svært krevende for dem som foreldre. Kanskje trenger foreldre noen flere moduler slik at de kan bli tryggere på samtalene de skal inn i?
Manglende tid til og retningslinjer for oppfølging av deltakere ble påpekt av noen informanter. Det ble fremhevet at dette kunne gjelde de minst ressurssterke familiene, hvor forlenget og forsterket oppfølging kunne være nødvendig for utbyttet. Det ble også kommentert at SIBS kunne anses som en god start i oppfølgingen av disse familiene: «Et slikt tilbud vil forhåpentligvis fange opp de som trenger mer, og som muliggjør losing videre til andre instanser.»
Enkelte anså manglende tilpasningsmuligheter i SIBS som en potensiell barriere for implementering. Det ble fremhevet av noen at SIBS i nåværende form krever samarbeid innad i kommunen eller med spesialisthelsetjenesten for å ha nok gruppedeltakere, og at det derfor var ønskelig at det også kunne leveres som et individuelt tiltak: «I ein liten kommune som vår vil det vera vanskeleg å få nok deltakarar til å danne ei slik gruppe. Det hadde difor vore fint om programmet også kunne tilpassast enkeltfamiliar.»
Evidensgrunnlaget til SIBS ble knapt nevnt av informantene, men i et par utsagn ble usikkerhet rundt evidensgrunnlaget nevnt: «Jeg vet ikke om tiltaket er evaluert.»
Kostnader knyttet til implementering ble knapt berørt i informantenes utsagn, men noe skepsis rundt kost/nytte av SIBS fremkom: «Kostnadskrevende/ressurskrevende som gjelder få barn, [det blir] mindre på majoriteten og universelle tiltak.»
Ytre kontekst. Utsagn kodet inn under dette domenet ble videre kodet inn i CFIR-faktorene «Eksterne retningslinjer og insentiver» og «Pasientbehov og -ressurser».
Utsagn om eksterne retningslinjer eller insentiver var ikke representert i beskrivelser av SIBS’ styrker. Blant beskrivelser av SIBS’ svakheter ble det derimot påpekt at rekruttering til intervensjonen ville kreve et samarbeid som det per dags dato mangler strukturer for: «Vi i skolehelsetjenesten får svært sjelden beskjed fra spesialisthelsetjenesten ved syke søsken. Tilfeldig hvem som oppdages/der foreldre selv er på og tar kontakt.» Spesielt for mindre kommuner ble manglende strategier og retningslinjer nevnt som en barriere; samarbeid på tvers av kommuner og tjenester ble beskrevet som en nødvendighet for rekruttering til og gjennomføring av SIBS.
SIBS ble beskrevet å ivareta et observert behov for å møte likesinnede hos mottakerne av tiltaket og for å etablere kontakt med andre familier. SIBS ble også funnet å ivareta et nødvendig familieperspektiv i arbeidet med målgruppen:
[Positivt] at tiltaket henvender seg til både søsken og til foreldre, at det legges opp til både grupper for søsken, grupper for foreldre og samtaler mellom søsken og deres foreldre individuelt. At det dermed blir mulig å snakke om generelle temaer med barn og voksne og det som er individuelt for den enkelte familien ut fra den spesifikke diagnosen og familiens individer.
Det var delte oppfatninger av hvorvidt tiltakets varighet og form er tilpasset behovet til familiene. På den ene siden ble SIBS beskrevet som godt tilpasset:
Fint at det ikke går over veldig mange samlinger, da det kan være vanskelig å sette av tid i en travel hverdag til samlinger hver uke i flere måneder. Når det bare er over noen uker, kan det være lettere å få folk til å delta.
På den andre siden delte noen bekymring for at SIBS krever for mye av familiene, spesielt hvis samarbeid med spesialisthelsetjenesten og/eller andre kommuner var nødvendig for gjennomføring: «Det blir en belastning på allerede travle foreldre å skulle få tid til dette, særlig hvis de må reise til nabokommune.»
At SIBS’ metoder kan være dårlig tilpasset deltakernes psykologiske ressurser, ble også nevnt; søsken og foreldre til barn med funksjonsnedsettelse ble av noen oppfattet som mindre klare for å dele informasjon og følelser i gruppe enn andre familier. Noen uttrykte bekymring for at SIBS er for avansert og vanskelig å gjennomføre med familier fra lavere sosiale sjikt eller med minoritetsbakgrunn.
Indre kontekst. Utsagn kodet inn under dette domenet ble videre kodet inn i CFIR-faktorene «Strukturelle karakteristika» og «Implementeringsberedskap».
Strukturelle karakteristika (for eksempel størrelse på organisasjonen) fremkom som en mulig barriere for implementering av SIBS, som ble beskrevet som mindre egnet for små kommuner. Mangel på fagpersoner å samarbeide med ble antydet som en barriere i små kommuner, samt utfordringer med rekruttering av nok barn og homogene grupper:
Jeg jobber i en liten kommune med under 2000 innbyggere. Det er usannsynlig at vi får samlet grupper. Vi har sjelden to familier med samme eller liknende diagnoser og søsken i samme aldersgruppe. Det blir lite gjennomførbart. Her blir det da av demografiske grunner mer sårbart og rettet mot enkeltsaker. Da får ingen god rutine på det og ting blir fort nokså tilfeldig.
En annen barriere for gruppetiltak som spesifikt ble beskrevet, var bygdekulturen i små kommuner: «Spesielt foreldre kan føle på vansker med å være åpne når samfunnet er lite, og alle kjenner hverandre.»
Utsagn om hvorvidt kommunene ble oppfattet som rustet for SIBS, ble kodet inn i de to underfaktorene «Tilgjengelige ressurser» og «Tilgang på kunnskap og informasjon». Det var delte oppfatninger om hvorvidt det var ressurser som penger, trening/utdanning, fysisk rom og tid i kommunen for implementering av SIBS. Mens noen informanter beskrev at tilføring av ressurser ville være nødvendig, beskrev andre at SIBS så ut til å passe med kommunens forutsetninger: «(SIBS) vil vere eit kvalitetssikra og strukturert tiltak som kan gjennomførast innan eksisterande rammer i kommunehelsetenesta.»
På spørsmål om tilgang til informasjon og kunnskap om SIBS ville påvirke implementering ble det uttrykt at det var nødvendig med kursing av god kvalitet, og at en hadde en tilgjengelig og god manual. Likevel ble krav om kurs også nevnt som en mulig barriere: «Hvis det er nok en ting hvor de som er med (helsepersonell) skal igjennom sertifisering, kurs og mye for å kunne ta i bruk. Da vil det bli mer vanskelig å iverksette.»
Individuelle karakteristika. Utsagn kodet inn under dette domenet ble alle kodet under CFIR-faktoren «Kunnskap om og oppfatninger av intervensjonen».
Individuelle holdninger til intervensjonen, kjennskap til prinsippene den er bygget på, og tiltakets samsvar med egne verdier, erfaringsgrunnlag og faglige «filosofi» ble berørt i mange utsagn. At SIBS er rettet mot målgruppen søsken som pårørende, har forankring i et familiesystemperspektiv, og et følelsesfokus ble utelukkende trukket frem som positivt, nødvendig og normaliserende. Gruppeformatet og kommunikasjonsfokuset i tiltaket var det derimot delte oppfatninger om. Flere mente at det å møte likesinnede ville kunne føre til nettverksbygging og sosial støtte: «Gruppe kan være med på å normalisere tanker/følelser, ‘jeg er ikke alene’.» Andre var mer skeptiske, spesielt med tanke på gruppesammensetning og ledelse: «Det er veldig mye som kan bli ‘helt feil’ selv om man samler interessante, trengende og engasjerte barn/unge og foreldre. God opplæring av fagpersonene på arbeid i grupper er altså overmåte viktig.»
Positive holdninger til kommunikasjonsfokuset var koblet opp mot en oppfatning av at det å støtte og styrke foreldrene som de viktigste støttespillerne for søsken både er godt for barna og vil sikre langtidseffekter av intervensjonen: «Fint at foreldre og barn får øve seg på å snakke om vanskelige ting med tilgang på veiledning, senker forhåpentligvis terskelen for å ha disse samtalene hjemme.» Likevel kom skepsis mot dette til uttrykk gjennom oppfatninger av at familiekommunikasjon må få skje naturlig uten «sykeliggjøring», at trening ikke vil føre til varige endringer, og at SIBS potensielt kan svekke foreldres autonomi og mestringsopplevelse:
De profesjonelle kan lett ta over foreldrenes rolle. Kan muligens oppleves som kunstig og unødvendig bruk av tid for de foreldre som ellers mestrer å snakke med barna selv, men en går til opplegg ut av plikt. Det som er for mange familier helt naturlig å gjøre, profesjonaliseres av andre.
Diskusjon
Mangelfull identifisering og ivaretakelse av søsken som pårørende i norske kommuner
Denne studien viser at et fåtall av norske kommuner hadde systemer for å identifisere søsken som pårørende høsten 2019. Til tross for lovtekstendringen i januar 2018 som skulle sikre ivaretakelse av pårørende søsken, hadde altså kommunene halvannet år senere en lang vei å gå. Majoriteten av kommunene tilbød tjenester, men familiene måtte selv etterspørre dem. Samarbeid om tilbud til søsken, både innad i kommunen og med andre instanser, var begrenset. Våre funn gjenspeiler studier av helsepersonells etterlevelse av den lovfestede plikten til å ivareta barn som pårørende til voksne med psykiske helseplager; endringer skjer sakte (Lauritzen et al., 2014). Forskning har vist at det ikke er tilstrekkelig med informasjon dersom en ønsket praksisendring skal skje. Den som skal gjennomføre endringen, trenger også gode verktøy og prosedyrer (Fixsen et al., 2005; Reupert & Maybery, 2008). Dette mangler per i dag for ivaretakelse av søsken som pårørende. Vi vil derfor argumentere sterkt for at helsemyndighetene utarbeider retningslinjer, og at kommunene etablerer rutiner, slik at en kan sikre den lovpålagte ivaretakelsen av pårørende søsken.
Funnene gir innblikk i forhold av betydning når retningslinjer og rutiner skal utarbeides. En første forutsetning for implementering av helsefremmende og forebyggende tiltak i kommunene er at tjenesteyterne vet hvilke barn og familier de skal tilby tjenestene sine til (Helland & Mathiesen, 2009). Vi fant at søsken sjelden blir systematisk registrert av ansatte i de kommunale tjenestene, men heller oppdaget tilfeldig ved kontakt med familier. Dette tilsvarer funn fra en studie fra psykisk helsevern for voksne, som viste at en betydelig andel helsepersonell fremdeles ikke systematisk registrerte pasienters mindreårige barn i journal fem år etter at det ble lovpålagt å gjøre dette (Lauritzen et al., 2018).
Hvilke tjenesteytere som er i kontakt med familiene til søsken som pårørende, er avhengig av vanskene til barnet med diagnose. Det kan derfor være mange ulike kommunale instanser involvert. Fafo-rapporten «Trøbbel i grenseflatene» (Hansen et al., 2020) påpeker at manglende samarbeid mellom tjenester fører til at barn ikke får oppfølgingen de har behov for. Trolig kan ansvaret for søsken diffundere når for eksempel både PPT, tjeneste for personer med funksjonsnedsettelse og fysioterapitjeneste er involvert samtidig. I vår studie ble helsestasjonen/skolehelsetjenesten hyppigst nevnt som tilbyder av tjenester til søsken. Dette er i tråd med helsemyndighetenes retningslinjer om denne instansens rolle i kommunalt forebyggende psykisk helsearbeid (Helsedirektoratet, 2017b). Vi vil argumentere for at en systematisk registrering av søsken som pårørende skjer ved at instanser som møter barnet med diagnose, spør rutinemessig om søsken og konsekvent melder fra til helsestasjon/skolehelsetjeneste, slik at søsken blir registrert der og en kan vurdere behov for støtte.
I vår studie oppga majoriteten av informantene at tilbud ble gitt når søsken eller foreldre selv etterspurte det. Dette er problematisk. Søsken skjuler ofte sine vansker (Haukeland et al., 2015), og foreldrene er gjerne i en presset livssituasjon (Cousino & Hazen, 2013; Tøssebro et al., 2014) og makter derfor ikke nødvendigvis å ta dette initiativet. Dermed kan muligheten til å forebygge vansker i tide glippe, og behandling av oppståtte vansker bli nødvendig. Dette kan innebære store menneskelige og samfunnsøkonomiske kostnader (Holte, 2017). Retningslinjer bør fokusere på hvordan en kan kartlegge søskens behov og gjøre egnede tiltak tilgjengelige. Vi vil vektlegge betydningen av at kommunenes rutiner innebærer oppsøkende virksomhet.
Retningslinjer om ivaretakelse av søsken som pårørende bør også inneholde krav til tiltak som skal tilbys. Vår studie viste at det stort sett er individuelle samtaler som tilbys søsken i norske kommuner, til tross for at gruppetiltak for denne gruppen er anbefalt (Helsedirektoratet, 2017a; Smith et al., 2018). Riksrevisjonen (2021) konkluderte med at kommunehelsetjenesten jobber for lite kunnskapsbasert. Den danske Socialstyrelsen (2020) har gjort et grundig arbeid for å evaluere og informere om kunnskapsbaserte intervensjoner rettet mot pårørende søsken. Våre funn indikerer at det er behov for en liknende vurdering i Norge, og at Pårørendeveilederen (Helsedirektoratet, 2017a) oppdateres med anbefalinger om gode intervensjoner for søsken som kan gjennomføres kommunalt. Implementeringsforskning har vist at tilstrekkelig kunnskap og kompetanse kan fremme gjennomføring av nye rutiner og tiltak på kommunenivå (Weiss et al., 2016). Noen kommuner har arrangert fagseminarer om barn som pårørende etter lovendringen i 2009, og vi vil argumentere for at dette gjøres i hele landet der en også fokuserer på søsken. Kunnskapsheving bør rettes mot alle som jobber med barn med helseutfordringer, og en bør legge vekt på lovverk, søskens behov, kommunens rutiner for registrering av søsken og effektive tiltak for denne gruppen.
Identifisering av søsken og leveranse av forebyggende tjenester kan være ressurskrevende, og økte bevilgninger til kommunene fulgte ikke med lovendringen i 2018. Samarbeid kan sikre fornuftig ressursbruk. Samhandlingsreformen ble varslet å kunne innebære endringer i lokale samarbeidsstrukturer, organisering av tjenester og forebyggende virksomhet (Helse- og omsorgsdepartementet, 2011). Det ser ikke ut til at dette har omfattet ivaretakelse av søsken. Vår studie antyder en stor mangel på samarbeid mellom tjenester både innad i og utenfor kommunen. Spesialisthelsetjenesten gjennomfører ofte utredning, setter diagnose og gir eventuelt behandling til barnet med diagnose. Likevel rapporterte få kommunalt ansatte om samarbeid med spesialisthelsetjenesten om identifisering av søsken. Da støtte til pårørende barn ble lovpålagt i 2009, fulgte det et krav om at barneansvarlig helsepersonell i alle helseforetak og behandlere systematisk skulle registrere om en pasient har mindreårige barn, og etter 2018 også søsken, i journal (Helsedirektoratet, 2018a). Akershus universitetssykehus har testet ut et elektronisk system for å sende samhandlingsskjema til kommunehelsetjenesten når barn som pårørende blir oppdaget (Bergh & Gravingen, 2018). Vi vil argumentere sterkt for at slike systemer innføres i alle helseforetak, og at samhandlingen om søsken som pårørende avtaleføres og settes i system i tråd med samhandlingsreformen (Helse- og omsorgsdepartementet, 2011).
Til tross for at flere ulike instanser gir tilbud til søsken i enkelte kommuner, oppga informanter få at tjenestene samarbeidet om å levere et tilbud. Heller ikke samarbeid med nabokommuner ble rapportert i særlig grad. Samler man søsken som pårørende, på tvers av instansene som «oppdager dem», eller på tvers av kommunegrenser, kan barna få et gruppetiltak og møte likesinnede heller enn å få individuelle samtaler. Personalressurser kan da også styrkes og kostnader fordeles. Den nasjonale veilederen for samarbeid mellom kommuner (Helse- og omsorgsdepartementet, 2011) refererer til helse- og omsorgstjenesteloven 6, § 6–6, som stadfester at «departementet kan pålegge samarbeid mellom kommuner når det anses påkrevd for en forsvarlig løsning av oppgaver innen kommunenes helse- og omsorgstjeneste, herunder gi bestemmelser om hvilke oppgaver det skal samarbeides om og fordeling av utgifter». I retningslinjer for ivaretakelse av søsken bør det fremkomme hva man anser som et forsvarlig tilbud, og når avtalefestet samarbeid på tvers av kommunegrenser er påkrevd.
Kan SIBS være et aktuelt tiltak for norske kommuner?
Denne studien viste at SIBS vekket begeistring blant fagpersoner i kommunen. Kvaliteten ble vurdert som høy, noe som kan gjenspeile en grundig utviklingsprosess der brukermedvirkning, kunnskapsforankring og utprøvning har stått sentralt (Vatne et al., 2019). Den høye prospektive aksepten for SIBS som disse funnene innebærer, er viktig for vellykket implementering; oppfattet kvalitet av en intervensjon promoterer bruken av den (Graham & Logan, 2004; Helfrich et al., 2007).
SIBS syntes også i stor grad å samsvare med informantenes verdier og faglige «filosofi». Et gruppebasert tiltak med aktiv foreldreinvolvering og kommunikasjonsfokus ble av mange ansett som en egnet måte å ivareta søsken på. Dette er lovende, da en av nøkkelfaktorene for vellykket implementering er at de som skal tilby intervensjonen, har en entusiastisk holdning til den (Damschroder et al., 2009; Durlak & DuPre, 2008). Vi avdekket likevel at evidensgrunnlaget for SIBS ikke ble tatt i betraktning når informantene vurderte tiltaket, noe som er et tankekors gitt føringene om at forebyggende arbeid i kommunen skal være kunnskapsbasert (Helsedirektoratet et al., 2017).
Informantene i studien hadde viktige erfaringer og kompetanse og ga betydningsfulle innspill til aspekter en må ta hensyn til i videreutviklingen av SIBS, blant annet om hvordan tiltaket må tilpasses og kommunene ruste seg om det skal tilbys på kommunalt nivå. Til tross for høy prospektiv aksept av SIBS var informantenes vurderinger av tiltakets gjennomførbarhet i kommunene mer moderate og også svært varierende. Spesielt fremkom dette i vurderinger av intervensjonens kompleksitet, kommunens indre kontekst (forutsetninger) og ytre kontekst (f.eks. samarbeid med andre instanser). Den store variasjonen kan reflektere forskjellene i Kommune-Norge med hensyn til innbyggertall, økonomi, organisering og tjenestetilbud til barn og unge (UNICEF, 2021). Det som blir ansett som overkommelig i én kommune, er for komplekst og ressurskrevende i en annen.
Implementeringsteori fremhever betydningen av at intervensjonsmanualer spesifiserer kjernekomponenter som må gjennomføres, og angir hvilke tilpasningsmuligheter som finnes (Fixsen et al., 2005). Vurderingene av SIBS’ oppbygning, kompleksitet, tilpasningsmuligheter og avstemming opp mot familienes oppfattede behov gjorde det tydelig at SIBS-manualen må eksemplifisere hvordan man kan variere formen på øktene for å tilpasse dem deltakerne, hvorvidt man kan legge til økter for å imøtekomme familienes behov, og hvordan man kan ivareta familier som trenger mer enn SIBS for å forebygge vansker hos søsken. Som enkelte informanter påpekte, kan tidsbruk og reisevei gjøre deltakelse utfordrende for noen familier. Utviklerne av SIBS er i gang med å prøve ut en onlineversjon av tiltaket. Et digitalt tilbud vil fjerne noen av barrierene for deltakelse.
Funnene fra denne studien har tydeliggjort et behov for systematisk innhenting av erfaringene til de som per dags dato prøver ut SIBS i norske kommuner. For implementering av SIBS synes det å være viktig at manualen inneholder gode beskrivelser av de ressurser og strukturer som kreves, og at det gis eksempler på hvordan kommuner, av ulik størrelse og med ulike ressurser, kan organisere seg for å møte disse kravene. Tilpasninger av en intervensjon, i innhold, intensitet og format, er viktig for at den skal være egnet og nyttig i den gitte konteksten (Hasson & Schwarz, 2017). Høsten 2021 var i underkant av 150 fagpersoner i Norge trenet som gruppeledere i SIBS, og innsikt i hvordan disse har anvendt SIBS, vil gi utviklerne kunnskap om nødvendige tilpasninger i en revidert manual. For å informere videre revisjon av manualen gjennomfører vi våren 2022 en spørreundersøkelse med sertifiserte SIBS-gruppeledere, samt dybdeintervjuer av ansatte i kommuner som er med i den randomiserte kontrollerte studien.
Begrensninger ved studien
Flere begrensninger ved denne studien må tas i betraktning. Invitasjonen til undersøkelsen gikk via ulike kanaler, hvilket gjør det vanskelig å beregne svarprosent. Basert på at alle norske kommuner skal ha én eller flere leger ansatt i kommunelegefunksjon (helse- og omsorgstjenesteloven, 2011), at antall helsesykepleiere i Norge utgjør 3 585 årsverk (Lassemo & Melby, 2020), og at det per 2018 var ansatt over 500 psykologer i norske kommuner (Kaspersen et al., 2018), var svarprosenten lavere enn forventet. Det gjør det usikkert hvorvidt utvalget av informanter er representativt. Imidlertid var det god geografisk spredning ved at det deltok informanter fra alle landets fylker og fra både store og små kommuner.
Vi spurte informantene åpent om deres vurderinger av styrker og svakheter ved SIBS. Vi ville antagelig ha fått annen eller mer informasjon om vi hadde spurt etter CFIR-faktorene som er av betydning for implementering. Studien gir likevel god informasjon til fremtidige implementeringsstrategier for søskentiltak og tema som kan følges opp eller utdypes gjennom andre metoder, for eksempel dybdeintervju med relevante aktører, slik SIBS-utviklerne har planlagt.
Implikasjoner
Denne kartleggingsundersøkelsen antyder at fagpersoner i kommunene ønsker å gi oppfølging til søsken og er oppmerksomme på denne gruppen barn og unges behov, men mangler rammer, strukturer og ressurser til å gjøre det i sine stillinger. Studien viser at de fleste fagpersonene vurderer det kunnskapsbaserte tiltaket SIBS som en god og egnet måte å ivareta denne pårørendegruppen på, men at en del strukturelle og organisatoriske barrierer oppfattes å kunne hindre vellykket gjennomføring i kommunene. For å sikre at gode rutiner for ivaretakelse av søsken som pårørende blir en del av kommunehelsetjenestens vanlige drift, er det nødvendig med god og tydelig forankring på ledelsesnivå. Godt beskrevne planer med tydelig ansvarsplassering må utarbeides og vedtas. Det er ønskelig med offentlige anbefalinger og prosedyrer og en langsiktig satsing fra helsemyndighetenes side i form av bevilgninger for å kunne drive forebyggende og helsefremmende arbeid med denne pårørendegruppen. Både helsesykepleiere, kommunepsykologer og kommuneoverleger er sentrale aktører i dette, og bør være målgrupper for kunnskapstilførsel og kompetanseheving. Kommunepsykologer har en sentral rolle når det gjelder å sette i gang lokale lavterskeltilbud (f.eks. Sønstebø, 2015), og de kan påvirke beslutningstakere i organisasjonen til å satse på kunnskapsbaserte forebyggende tiltak rettet mot søsken som pårørende.
Konklusjon
Helsepersonell har en lovfestet plikt til å identifisere og ivareta søsken som pårørende til barn med langvarig sykdom eller funksjonsnedsettelser. Imidlertid synes det langt igjen til man har fått på plass et systematisk og rutinemessig arbeid med denne pårørendegruppen i kommunene. Søsken utgjør en risikogruppe, og det bør satses på proaktivt og oppsøkende arbeid, ettersom det kan være både vanskelig og belastende for familiene å selv be om eller søke seg frem til nødvendig støtte. Det finnes kunnskapsforankrede metoder med gryende evidens for å møte søskens behov (SIBS), men resultatene fra denne studien tyder på at iverksetting av egnede tiltak kan bli hindret av organisatoriske forhold, som manglende samarbeid mellom kommunene og spesialisthelsetjenesten. Søsken som pårørende er et viktig satsingsområde når det gjelder helsefremmende arbeid blant barn og unge, som ikke må uteglemmes. Et viktig steg videre vil være en offentlig satsing for å sikre god og tidlig oppfølging til denne gruppen barn som pårørende. Det er behov for godt beskrevne prosedyrer og anbefalinger for de ulike tjenestenivåene og samarbeidet mellom dem, slik at norske pårørende søsken skal få den støtten de har krav på der de bor.
Appendiks
Oversikt over informantenes geografiske tilhørighet
Fylke* |
Antall
|
% av
|
Antall
|
Dekningsgrad**** |
|---|---|---|---|---|
Hordaland |
44 |
13.3 |
22 |
66.7 % |
Møre og Romsdal |
31 |
9.3 |
22 |
64.7 % |
Trøndelag |
30 |
9.0 |
24 |
50.0 % |
Rogaland |
23 |
6.9 |
17 |
73.9 % |
Nordland |
22 |
6.6 |
20 |
48.8 % |
Troms |
22 |
6.6 |
17 |
70.8 % |
Akershus |
20 |
6.0 |
17 |
77.3 % |
Aust-Agder |
17 |
5.1 |
9 |
60.0 % |
Hedmark |
17 |
5.1 |
14 |
63.7 % |
Sogn og Fjordane |
17 |
5.1 |
15 |
57.7 % |
Telemark |
16 |
4.8 |
12 |
66.7 % |
Finnmark |
14 |
4.2 |
13 |
68.4 % |
Buskerud |
11 |
3.3 |
8 |
38.1 % |
Oppland |
11 |
3.3 |
11 |
42.3 % |
Oslo |
10 |
3.0 |
– |
– |
Vest-Agder |
10 |
3.0 |
8 |
53.3 % |
Vestfold |
8 |
2.4 |
6 |
66.7 % |
Østfold |
8 |
2.4 |
8 |
44.4 % |
Merknad: *Fylke og kommune etter inndeling 2019. **Én informant oppga ikke ansettelseskommune. ***Antall kommuner tilhørende hvert fylke som var representert i utvalget. ****Andel av fylkets kommuner representert i utvalget.
Referanser
Bergh, T. & Gravingen, K. A. (2018). Å se det usynlige barnet. Rusfag, (2). Regionale Kompetansesentre Rus (KoRUS).
Brennan, C., Hugh-Jones, S. & Aldridge, J. (2013). Pediatric life-limiting conditions: Coping and adjustment in siblings. Journal of Health Psychology, 18(6), 813–824. https://doi.org/10.1177/1359105312456324
Bufdir. (2021). Antall med nedsatt funksjonsevne: Estimering av antall barn med nedsatt funksjonsevne. Barne-, ungdoms- og familiedirektoratet. https://bufdir.no/Statistikk-og-analyse/nedsatt_funksjonsevne/Antall/#heading7776
Cousino, M. K. & Hazen, R. A. (2013). Parenting stress among caregivers of children with chronic illness: A systematic review. Journal of Pediatric Psychology, 38(8), 809–828. https://doi.org/10.1093/jpepsy/jst049
Damschroder, L. J., Aron, D. C., Keith, R. E., Kirsh, S. R., Alexander, J. A. & Lowery, J. C. (2009). Fostering implementation of health services research findings into practice: a consolidated framework for advancing implementation science. Implementation Science, 4, 50. https://doi.org/10.1186/1748–5908–4–50
Deavin, A., Greasley, P. & Dixon, C. (2018). Children’s perspectives on living with a sibling with a chronic illness. Pediatrics, 142(2), e2017415. https://doi.org/10.1542/peds.2017–4151
Durlak, J. A. & Dupre, E. P. (2008). Implementation matters: a review of research on the influence of implementation on program outcomes and the factors affecting implementation. American Journal of Community Psychology, 41(3–4), 327–350. https://doi.org/10.1007/s10464–008–9165–0
Elo, S. & Kyngäs, H. (2008). The qualitative content analysis process. Journal of Advanced Nursing, 62(1), 107–115. https://doi.org/10.1111/j.1365–2648.2007.04569.x
Fixsen, D., Naoom, S., Blase, K., Friedman, R. & Wallace, F. (2005). Implementation research: A synthesis of the literature. Tampa, Fl: University of South Florida.
Fjermestad, K. W., Silverman, W. K. & Vatne, T. M. (2020). Group intervention for siblings and parents of children with chronic disorders (SIBS-RCT): study protocol for a randomized controlled trial. Trials, 21(1), 851. https://doi.org/10.1186/s13063–020–04781–6
Folkehelseloven. (2011). Lov om folkehelsearbeid (LOV2011–06–24–29). Lovdata. https://lovdata.no/dokument/NL/lov/2011–06–24–29
Graham, I. D. & Logan, J. (2004). Innovations in knowledge transfer and continuity of care. The Canadian Journal of Nursing Research, 36, 89–103.
Hansen, I.-L. S., Jensen, R. S. & Fløtten T. (2020). Trøbbel i grenseflatene (Fafo-rapport 2020:02). Oslo: Fafo.
Hasson, H. & Schwarz, U. v. T. (2017). Användbar evidens: Om anpassningar och följsamhet. Stockholm: Natur & Kultur.
Haukeland, Y. B., Czajkowski, N. O., Fjermestad, K. W., Silverman, W. K. & Vatne, T. M. (2020). Evaluation of «SIBS»: an intervention for siblings and parents of children with chronic disorders. Journal of Child and Family Studies, 29, 2201–2217. https://doi.org/10.1007/s10826–020–01737-x
Haukeland, Y. B., Fjermestad, K. W., Mossige, S. & Vatne, T. M. (2015). Emotional experiences among siblings of children with rare disorders. Journal of Pediatric Psychology, 40(7), 712–720. https://doi.org/10.1093/jpepsy/jsv022
Helfrich, C. D., Weiner, B. J., McKinney, M. M. & Minasian, L. (2007). Determinants of implementation effectiveness: adapting a framework for complex innovations. Medical Care Research and Review, 64(3), 279–303. https://doi.org/10.1177/1077558707299887
Helland, M. J. & Mathiesen, K. S. (2009). 13–15-åringer fra vanlige familier i Norge – hverdagsliv og psykisk helse (Rapport 2009:1). Oslo: Folkehelseinstituttet.
Helsedirektoratet. (2017a). Veileder om pårørende i helse- og omsorgstjenesten. Oslo: Helsedirektoratet. https://www.helsedirektoratet.no/veiledere/parorendeveileder
Helsedirektoratet. (2017b). Nasjonal faglig retningslinje for det helsefremmende og forebyggende arbeidet i helsestasjon, skolehelsetjeneste og helsestasjon for ungdom [nettdokument]. https://www.helsedirektoratet.no/retningslinjer/helsestasjons-og-skolehelsetjenesten
Helsedirektoratet. (2017c). Psykolog: Helsestasjon, skolehelsetjenesten og helsestasjon for ungdom skal samarbeide med psykolog og kommunenes øvrige psykiske helsetjenester. Oslo: Helsedirektoratet. https://www.helsedirektoratet.no/retningslinjer/helsestasjons-og-skolehelsetjenesten/fellesdel-samhandling-og-samarbeid/psykolog-helsestasjon-skolehelsetjenesten-og-helsestasjon-for-ungdom-skal-samarbeide-med-psykolog-og-kommunenes-ovrige-psykiske-helsetjenester
Helsedirektoratet. (2018a). Helsepersonelloven med kommentarer (§ 10 a). Lastet ned fra https://www.helsedirektoratet.no/rundskriv/helsepersonelloven-med-kommentarer/kravtil-helsepersonells-yrkesutovelse#%C2%A7–10a.-helsepersonells-plikt-til-aa-bidra-til-aaivareta-mindreaarige-barn-som-paarorende
Helsedirektoratet. (2018b). Program for folkehelsearbeid i kommunene. Oslo: Helsedirektoratet. https://www.helsedirektoratet.no/tema/folkehelsearbeid-i-kommunen/program-for-folkehelsearbeid-i-kommunene
Helsedirektoratet. (2020). § 10 a. Helsepersonells plikt til å bidra til å ivareta mindreårige barn som pårørende. https://www.helsedirektoratet.no/rundskriv/helsepersonelloven-med-kommentarer/krav-til-helsepersonells-yrkesutovelse/-10a.helsepersonells-plikt-til-a-bidra-til-a-ivareta-mindrearige-barn-som-parorende
Helsedirektoratet, Folkehelseinstituttet, Helse- og omsorgsdepartementet & KS. (2017). Program for folkehelsearbeid i kommunene 2017–2027: En satsning for å fremme barn og unges psykiske helse og livskvalitet. https://www.helsedirektoratet.no/tema/folkehelsearbeid-i-kommunen/program-for-folkehelsearbeid-i-kommunene/Program%20for%20folkehelsearbeid%20i%20kommunene%202017-2027.pdf/_/attachment/inline/e03655e0–8769–465c-8d7b-742f01851a58:d085662920c55a2f4ff038d58200b16170d31fef/Program%20for%20folkehelsearbeid%20i%20kommunene%202017–2027.pdf
Helse- og omsorgsdepartementet. (2011). Samhandlingsreformen – Lovpålagte samarbeidsavtaler mellom kommuner og regionale helseforetak/helseforetak: Nasjonal veileder. https://www.regjeringen.no/no/dokumenter/samhandlingsreformen---lovpalagte-samarb/id661886/
Helse- og omsorgstjenesteloven. (2011). Lov om kommunale helse- og omsorgstjenester (LOV2011–06–24–30). Lovdata. https://lovdata.no/dokument/NL/lov/2011–06–24–30
Helsepersonelloven. (1999). Lov om helsepersonell (LOV-1999–07–02–64). Lovdata. https://lovdata.no/dokument/NL/lov/1999–07–02–64
Holte, A. (2017). Slik fremmer vi psykisk helse, forebygger psykiske lidelser og får en mer fornuftig samfunnsøkonomi. Utposten, (2). https://www.utposten.no/journal/2017/2/utposten-2–2017b-457/Slik_fremmer_vi_psykisk_helse,_forebygger_psykiske_lidelser_og_f%C3%A5r_en_mer_fornuftig_samfunns%C3%B8konomi
Incledon, E., Williams, L., Hazell, T., Heard, T. R., Flowers, A. & Hiscock, H. (2015). A review of factors associated with mental health in siblings of children with chronic illness. Journal of Child Health Care, 19(2), 182–94. https://doi.org/10.1177/1367493513503584
Innst. 378 L (2016–2017). Innstilling fra helse- og omsorgskomiteen om Endringer i helselovgivningen (overføring av det offentlige tannhelsetjenesteansvaret, lovfesting av kompetansekrav m.m.). Stortinget: Helse- og omsorgskomiteen. https://www.stortinget.no/no/Saker-og-publikasjoner/Publikasjoner/Innstillinger/Stortinget/2016–2017/inns-201617–378l/
Kaspersen, S. L., Lassemo, E., Kroken, A., Ose, S. O. & Ådnanes, M. (2018). Tilskudd til rekruttering av psykologer i kommunale helse- og omsorgstjenester: En delevaluering i forbindelse med følgeevalueringen av Kompetanseløft 2020 (Rapport 2018:01004). SINTEF Digital, avdeling helse: Helsetjenesteforskning.
Kelada, L., Wakefield, C. E., Drew, D., Ooi, C. Y., Palmer, E. E., Bye, A., De Marchi, S., Jaffe, A. & Kennedy, S. (2021). Siblings of young people with chronic illness: caring responsibilities and psychosocial functioning. Journal of Child Health Care. https://doi.org/10.1177/13674935211033466
Knecht, C., Hellmers, C. & Jun, S. M. (2015). The perspective of siblings of children with chronic illness: A literature review. Journal of Pediatric Nursing, 30(1), 102–116. https://doi.org/10.1016/j.pedn.2014.10.010
KS. (2020). Noen fakta om nye kommuner fra 2020. Kommunesektorens interesseorganisasjon. https://www.ks.no/fagomrader/demokrati-og-styring/kommunereform/noen-fakta-om-nye-kommuner-fra-2020/
Källquist, A. & Salzmann-Erikson, M. (2019). Experiences of having a parent with serious mental illness: an interpretive meta-synthesis of qualitative literature. Journal of Child and Family Studies, 28, 2056–2068. https://doi.org/10.1007/s10826–019–01438–0
Lassemo, E. & Melby, L. (2020). Helsesykepleiere i helsestasjons- og skolehelsetjenesten: Status, utvikling og behov (Rapport 2020:01346). SINTEF Digital: Helsetjenesteforskning.
Lauritzen, C., Reedtz, C., Van Doesum, K. T. M. & Martinussen, M. (2014). Implementing new routines in adult mental health care to identify and support children of mentally ill parents. BMC Health Services Research, 14, 58. https://doi.org/10.1186/1472–6963–14–58
Lauritzen, C., Reedtz, C., Rognmo, K., Nilsen, M. & Walstad, A. (2018). Identification of and support for children of mentally ill parents: a 5 year follow-up study of adult mental health services. Frontiers in Psychiatry, 9, 507. https://doi.org/10.3389/fpsyt.2018.00507
Long, K. A., Lobato, D. J., Kao, B. T., Plante, W., Grullón, E., Cheas, L., Houck, C. & Seifer, R. (2013). Perceptions of emotion expression and sibling-parent emotion communication in Latino and non-Latino white siblings of children with intellectual disabilities. Journal of Pediatric Psychology, 38(5), 551–562. https://doi.org/10.1093/jpepsy/jst012
Lummer-Aikey, S. & Goldstein, S. (2021). Sibling Adjustment to Childhood Chronic Illness: An Integrative Review. Journal of Family Nursing, 27(2), 136–153. https://doi.org/10.1177/1074840720977177
Ma, N., Roberts, R., Winefield, H. & Furber, G. (2015). The prevalence of psychopathology in siblings of children with mental health problems: a 20-year systematic review. Child Psychiatry & Human Development, 46, 130–149. https://doi.org/10.1007/s10578–014–0459–1
Major, E. F., Dalgard, O. S., Mathisen, K. S., Nord, E., Ose, S., Rognerud, M. & Aarø, L. E. (2011). Bedre føre var – Psykisk helse: Helsefremmende og forebyggende tiltak og anbefalinger (Rapport 2011:1, ISBN: 978–82–8082–442–4). Folkehelseinstituttet.
Meld. St. 47 (2008–2009). Samhandlingsreformen: Rett behandling – på rett sted – til rett tid. Helse- og omsorgsdepartementet. https://www.regjeringen.no/no/dokumenter/stmeld-nr-47–2008–2009-/id567201/
Mitchell, A. E., Morawska, A., Vickers-Jones, R. & Bruce, K. (2021). A systematic review of parenting interventions to support siblings of children with a chronic health condition. Clinical Child and Family Psychology Review, 24, 651–667. https://doi.org/10.1007/s10567–021–00357–1
Murphy, L. K., Murray, C. B. & Compas, B. E. (2017). Topical review: Integrating findings on direct observation of family communication in studies comparing pediatric chronic illness and typically developing samples. Journal of Pediatric Psychology, 42(1), 85–94. https://doi.org/10.1093/jpepsy/jsw051
Prop. 121 S (2018–2019). Opptrappingsplan for barn og unges psykiske helse (2019–2024). Helse- og omsorgsdepartementet. https://www.regjeringen.no/no/dokumenter/prop.-121-s-20182019/id2652917/S (2018–2019)
QSR International Pty Ltd. (2018). NVivo Qualitative Data Analysis Software [Version 12]. https://qsrinternational.com/nvivo/nvivo-products/
Reupert, A. & Maybery, D. (2008). Lessons learnt: enhancing workforce capacity to respond to the needs of families affected by parental mental illness. International Journal of Mental Health Promotion, 10, 32–40. https://doi.org/10.1080/14623730.2008.9721774
Riksrevisjonen. (2021). Riksrevisjonens undersøkelse av psykiske helsetjenester (Dokument 3:13 2020–2021).
Ruud, T., Birkeland, B., Faugli, A., Hagen, K. A., Hellman, A., Hilsen, M., Kallander, E. K., Kufås, E., Løvås, M., Peck, G. C., Skogerbø, Å., Skogøy, B. E., Stavnes, K., Thorsen, E. & Weimand, B. M. (2015). Barn som pårørende: Resultater fra en multisenterstudie (Rapport IS-05–022). Akershus universitetssykehus HF.
Sekhon, M., Cartwright, M. & Francis, J. J. (2017). Acceptability of healthcare interventions: an overview of reviews and development of a theoretical framework. BMC health services research, 17(1), 88. https://doi.org/10.1186/s12913–017–2031–8
Shivers, C. M. & Textoris, S. (2021). Non-psychopathology related outcomes among siblings of individuals with mental illness: a systematic review. Clinical Child and Family Psychology Review, 24(1), 38–64. https://doi.org/10.1007/s10567–020–00331–3
Smith, M. M., Pereira, S. P., Chan, L., Rose, C. & Shafran, R. (2018). Impact of well-being interventions for siblings of children and young people with a chronic physical or mental health condition: a systematic review and meta-analysis. Clinical Child and Family Psychology Review, 21(2), 246–65. https://doi.org/10.1007/s10567–018–0253-x
Socialstyrelsen. (2020). Søskende til børn og unge med funktionsnedsættelse. Vidensportalen på det sociale området. https://vidensportal.dk/handicap/soskende-til-born-og-unge-med-funktionsnedsaettelse
Spesialisthelsetjenesteloven. (1999). Lov om spesialisthelsetjenesten (LOV-1999–07–02–61). Lovdata. https://lovdata.no/dokument/NL/lov/1999–07–02–61
SSB. (2021). Familier og husholdninger. Statistisk sentralbyrå. https://www.ssb.no/befolkning/barn-familier-og-husholdninger/statistikk/familier-og-husholdninger
Sønstebø, I. (2015). Psykisk helse i alt vi gjør – men hvordan? (Rapport). Norsk psykologforening. https://www.psykologforeningen.no/medlem/psykolog-i-kommunen/aktuelle-rapporter/psykisk-helse-i-alt-vi-gjoer-men-hvordan
Theisen, O. M. & Ådnanes, M. (2014). Evaluering av SMIL – Styrket Mestring i Livet – et gruppetilbud for barn og ungdom som har foreldre med psykiske- og/eller rusrelaterte helseutfordringer (SINTEF Rapport, ISBN 978 - 82 - 14 - 05669 - 3). SINTEF Teknologi og samfunn, Avdeling Helse, Gruppe for Helsetjenesteforskning.
Tudor, M. E. & Lerner, M. D. (2015). Intervention and support for siblings of youth with developmental disabilities: a systematic review. Clinical Child and Family Psychology Review, 18, 1–23. https://doi.org/10.1007/s10567–014–0175–1
Tøssebro, J., Paulsen, V. & Wendelborg, C. (2014). En vanlig familie? Om parforhold, familiestruktur og belastninger. I J. Tøssebro & C. Wendelborg (red.), Oppvekst med funksjonshemming: Familie, livsløp og overganger (s. 80–104). Oslo: Gyldendal Akademisk. UNICEF. (2021). Kommuneanalyse 2021: Alle barn har rett til en god og trygg oppvekst. https://www.unicef.no/sites/default/files/2021–08/Kommuneanalysen_2021_UNICEF_0.pdf
Vatne, T. M., Haukeland, Y. B., Mossige, S. & Fjermestad, K. W. (2019). The development of a joint parent-child intervention for siblings of children with chronic disorders. Fokus på Familien, 1, 20–35. https://doi.org/10.18261/issn.0807–7487–2019–01–03
Vatne, T. M., Helmen, I. Ø., Bahr, D., Kanavin, Ø. & Nyhus, L. (2015). «She came out of mum’s tummy the wrong way»: (Mis)Conceptions among siblings of children with rare disorders. Journal of Genetic Counselling, 24(2), 247–258. https://doi.org/10.1007/s10897–014–9757–9
Vermaes, I. P. R., van Susante, A. M. J. & van Bakel, H. J. A. (2012). Psychological functioning of siblings in families of children with chronic health conditions: a meta-analysis. Journal of Pediatric Psychology, 37(2), 166–184. https://doi.org/10.1093/jpepsy/jsr081 Vis, S. A. & Havnen, K. J. S. (2017). Kunnskapsoppsummering og klassifisering av tiltaket SMIL – Styrket mestring i livet (2. utg.).
Ungsinn, 2, 1. http://ungsinn.no/post_tiltak_arkiv/kunnskapsoppsummering-og-klassifisering-av-tiltaketsmil-styrket-mestring-i-livet-2-utg/
Weiss, D., Lillefjell, M. & Magnus, E. (2016). Facilitators for the development and implementation of health promoting policy and programs: a scoping review at the local community level. BMC Public Health, 16, 140. https://doi.org/10.1186/s12889–016–2811–9
