Sanse- og bevegelsesrom (SMART) i behandling av utviklingstraumatiserte barn
Mari Kjølseth Bræin, Gry Sannem Hustad, Margot van Korlaar & Anette Thu Andersson
- Mari Kjølseth Bræin
- Gry Sannem Hustad
- Margot van Korlaar
- Anette Thu Andersson
De tradisjonelle behandlingsomgivelsene vi tilbyr barn og unge, baserer seg på «å kunne sitte og snakke om det». Når kroppen spinner, eller ordene ikke er der, kan behandling i sanse- og bevegelsesrom være mer hensiktsmessig.
Nyere hjerneforskning antyder at alvorlig stress og belastninger fra tidlig alder kan medføre nevrologiske endringer i hjernen som gir økt risiko for en rekke ulike psykiske lidelser og andre helseplager (Teicher & Samson, 2016). De sammensatte vanskene kan komme til uttrykk som reguleringsvansker beskrevet som utviklingstraumer (van der Kolk, 2005; Courtois, 2004; Nordanger et al., 2011). Reguleringsvanskene innebærer også vansker med koordinering, balanse og orientering i tid og rom (Streeck-Fischer & van der Kolk, 2000). Overveldende opplevelser kan sette seg fast i kroppen som rask respons ved fare, mer enn klare og avgrensede minner som kan uttrykkes gjennom ord. Barn med utviklingstraumer kan virke umodne og ha en utviklingsalder som er langt lavere enn kronologisk alder skulle tilsi (Perry, 2006, 2008; Perry & Winfrey, 2021).
Vi kommer ofte til kort når det gjelder behandling for disse barna, og spesialisthelsetjenesten kritiseres for å ikke gi nødvendig helsehjelp (se Kayed, 2015; Barneombudet, 2018). Stort sett er behandlingsmetodene avhengig av verbale ferdigheter, noe som kan være krevende for barn med utviklingstraumer. Kjente og anbefalte terapiformer for barn som EMDR, TF CBT og leketerapi krever evne til å symbolisere, sette ord på eller oppmerksomhetskapasitet som barn med reguleringsvansker strever med. Disse metodene har også vist seg mindre effektive jo mer komplekse vanskene er (retningslinjene fra International Society for Traumatic Stress, ISTSS, 2019).
Som behandlere på BUP er vi på jakt etter en tilnærming som kan hjelpe barn med utviklingstraumer bedre.
Trauma Center i Boston grunnlagt av Bessel van der Kolk har utviklet nye behandlingsmetoder for utviklingstraumatiserte barn. Med utgangspunkt i utviklingspsykologi, tilknytningsteori, traumeteori og sanseintegreringsteori har senteret etablert sanse- og bevegelsesrom der barna kan bevege seg, leke og uttrykke seg på ulike måter sammen med terapeuten og eventuelt omsorgsgivere. Her er det blant annet baller, store puter, vekttepper, balansebrett og husker tilgjengelig. Antakelsen er at sansemotoriske opplevelser kan virke «bottom up»-regulerende på nervesystemet slik at personen blir mer fleksibel i motoriske, emosjonelle, sosiale og kognitive responser (Warner et al., 2020). Tilnærmingen kalles Sensory Motor Arousal Regulation Treatment (SMART) og står på listen over lovende metoder i USA (National Registry of Evidence-Based and Promising Practices, 2016). SMART gir anledning til å jobbe med traumeprosessering på en rekke ulike måter, alt avhengig av barnets modning, preferanse og toleranse for de vonde temaene. Det kan være kroppslig lek, eller fysiske uttrykk, eller det kan være gjennom symbolsk lek og samtale/narrativ fortelling. Terapeuten deltar i leken, setter ord på det som skjer, utforsker følelser og utdyper handling. Målet er å skape mening og sammenheng på en måte som barnet tåler, og samtidig gi nye erfaringer med mestring, kontroll og relasjonell støtte. En pilotstudie (Warner & Spinnozola et al., 2014) fant signifikant større reduksjon av PTSD-symptomer, internaliserende symptomer og somatiske plager målt med CBCL og PTSD-RI, sammenliknet med kontrollgruppen som fikk annen behandling.
Våren 2019 etablerte BUP Asker det første SMART-rommet i Norge med støtte fra RVTS Øst. De siste årene er flere rom etablert, både i spesialisthelsetjenesten og i barneverntiltak. SMART-rommet er inviterende, barnevennlig og har blitt populært både blant behandlerne, omsorgspersonene og ikke minst barna. Artikkelen presenterer SMART-metoden, og vil drøfte potensialet for bruk i Norge.
SMART legger vekt på tre elementer, eller «tråder»: kroppslig regulering, traumeprosessering og tilknytningsbygging (se figur 1). I terapien jobbes det parallelt med disse «trådene» slik at barnet får hjelp til å utvide sitt toleransevindu (Siegel, 1999). Barn med utviklingstraumer strever med å regulere, endre og tåle egen tilstand. Et typisk behandlingsmål vil være at barnet kan være i og endre tilstand på en fleksibel måte som passer med situasjonen her og nå. I SMART jobber terapeuten og et barn med regulering her og nå i rommet, gjerne sammen med omsorgsgiver, alt etter hva som er mest hensiktsmessig. Dette er barn med komplekse utfordringer, som ofte trenger oppfølging over lengre tid med hjelp på ulike områder i livet (hjem, skole, fritid). Et tett samarbeid mellom tjenestene er nødvendig for å lykkes. SMART kan fungere som et «laboratorium» for å finne ut hva som kan hjelpe barnet til å fungere bedre i hverdagen.
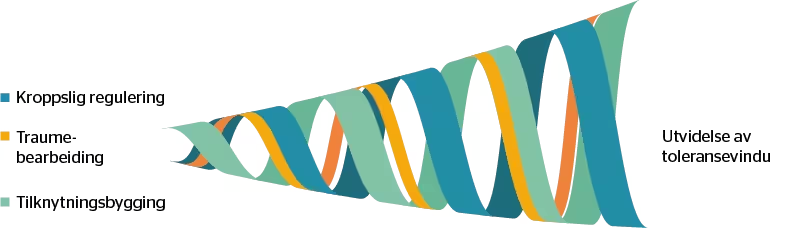
Figur 1 SMART-spiralen. Merknad. Figuren er gjengitt med tillatelse fra Warner et al., 2014.
Kroppslig regulering
Kroppslig regulering er selve ankeret i SMART-modellen og bygger på kunnskapen om sanseerfaringers betydning for utvikling og samspill. Tidlige erfaringer med koregulering kan kalles for et «sansemotorisk bad» (Perry & Winfrey, 2021). Omsorgsgiver hjelper barnet med å finne roen med hele sin tilstedeværelse, gjennom bevegelse, berøring, lukt, stemme, rytme. Disse erfaringene blir gradvis internalisert, og barnet lærer å regulere egen tilstand. Neglekt og overgrep forstyrrer utviklingen (Harricharan, 2021). Mens neglekt er fravær av nødvendige erfaringer som gir utviklingsmessig næring, så kan overgrep forstyrre og forvirre sansemessige erfaringer. Når sansemotoriske system jobber godt sammen, gir det barnet en kjerneopplevelse av her og nå, som er sentralt for utvikling av selvet (Bundy & Koomar, 2002; Lanius, 2021). I SMART er det særlig vekt på tre sanser som anses som spesielt viktige for tilstandsregulering og selvopplevelsen her og nå (Warner et al., 2020): den taktile sansen, vestibulærsansen og den proprioseptiske sansen.

SMART-ROMMET I SMART benyttes vekttepper, lycra og ulike baller for at barnet skal få erfare fysisk berøring med en distanse som gjør det trygt, skriver artikkelforfatterne. Foto: Privat
Den taktile sansen
For mange traumatiserte barn kan berøring være en trigger og assosieres med fare. Gradvis eksponering på områder av kroppen der berøring tåles, kan være en hjelp til bedre regulering. Dyp og moderat berøring er ofte nedregulerende, mens lett berøring vil for mange være aktiverende. I SMART benyttes vekttepper, lycra og ulike baller for at barnet skal få erfare fysisk berøring med en distanse som gjør det trygt.
Vestibulærsansen
Vestibulærsansen omtales som hjernens GPS. Den er viktig for opplevelsen av tyngdekraft, stabilitet og balanse (Lanius, 2021), og er sentral for å følge objekt, timing og rytme i samspill, og for koordinering av kroppen og trygg bevegelse i rommet. Utviklingstraumatiserte barn kan streve med slike ferdigheter. SMART-rommet tilbyr aktiviteter som involverer vestibulærsansen. Ulike former for balansetrening (f.eks. balansebrett, balanseløyper) kan ha en sentrerende effekt. Lineær stimulering som å hoppe opp og ned eller gli frem og tilbake kan virke både opp- og nedregulerende. Mange av barna vi møter i SMART-rommet, foretrekker å sitte eller ligge på huska. Det virker som om det gir dem en stimulering som gjør at det er lettere å komme i kontakt, eller berøre sensitive temaer.
Modellen er formet som en spiral, som gradvis åpner seg og utvider toleransevinduet slik at barnet blir mer fleksibelt i sine responser
Muskel- og leddsansen
Muskel- og leddsansen aktiveres i alle naturlige fysiske aktiviteter barnet holder på med, slik som klatring, krabbing, løping, løfting, hopping, dytting, bæring og rulling. Slike aktiviteter bidrar til en grunnleggende bevissthet om hvor kroppsdeler er i forhold til hverandre, og til den ytre verden. (Kandel et al., 2013). I SMART er det en rekke aktiviteter hvor barnet får brukt muskel- og leddsansen, f.eks. hoppe på fysioball eller trampoline, krabbe gjennom tunell, kaste seg inn i madrasser, klatre på oppblåsbar pute, dytte mot puter, turne eller løfte på ting i rommet.
Sansetilfredsstillelse
SMART tar utgangspunkt i at «all atferd har en årsak og at et barn som søker eller unngår sansning, ofte gjør det for å møte et nevrologisk behov» (Ayres, 1972). SMART-rommet kan fungere som et «laboratorium» hvor vi utforsker dette. Begrepet *«sansetilfredsstillelse» (sensory satiation) betegner at barnet får tilfredsstilt sitt nevrologiske behov gjennom sansestimulering og dermed blir mer tilgjengelig for kontakt, læring og utvikling (Koomar, 2009). For å oppnå sansetilfredsstillelse må man justere varighet, hyppighet og intensitet ut fra hvordan sanseerfaringene virker på det enkelte barn. Når barnet oppnår sansetilfredsstillelse, vil det falle mer til ro, og bli mer tilgjengelig for kontakt.
Traumeprosessering
I tradisjonell traumebehandling som TF-CBT og EMDR er traumeprosessering planlagt og styrt fra terapeutens side. I SMART er traumeprosessering i større grad styrt av barnet, og terapeutens oppgave er å fasilitere en naturlig og dynamisk prosess. Erfaringen er at traumetemaer dukker opp spontant, og at det virker som om kroppslig regulering gjør at det er lettere å nærme seg vonde temaer.
Tilstandsendring
Når traumetemaer dukker opp, endres ofte tilstanden hos barnet og de voksne i rommet. Det kan bli vanskeligere å få kontakt med barnet, og rytmen i samspillet forsvinner. I SMART brukes begrepet «fluid zones», som er området i ytterkanten av toleransevinduet, eller i grenseområdet til dysregulering. Her er det høy eller lav aktivering hos barnet, men en viss relasjonell kontakt. Dette området fremheves som svært potent for terapeutisk endring, og det er her traumebearbeiding skjer. Terapeuten forsøker å gjenopprette kontakt, og vil da ha nytte av å kjenne til sanseinput som virker regulerende for akkurat dette barnet. En jente utsatt for store belastninger var tydelig underaktivert og mistet til tider kontakt med egne bein (kroppslig dissosiering). Å ligge på en stor pute med vektteppe over seg mens terapeuten rullet en fysioball med pigger over beina, så ut til å hjelpe henne tilbake i toleransevinduet, og inn i kontakt med terapeuten. Slike erfaringer kan gi barn opplevelse av en fysisk trygghet som kan gi korrigerende erfaring slik at nye assosiasjoner blir knyttet til minnet.
Aktivisering av forsvarsresponser
Traumatisering handler ikke bare om å bli utsatt for overveldende erfaringer, men om forsvarsresponser som blir stoppet, og kroppslige reaksjoner som holdes tilbake og ikke kan uttrykkes (Ogden & Fisher, 2015; Levine, 2010). Dette kan sette seg fast som opplevelse av hjelpeløshet og mangel på kontroll. I SMART benytter vi fysisk aktivitet for å fremme aktive forsvarsresponser og mulighet til å kanalisere sterke følelser på en trygg måte. Gjennom kroppslig lek kan barnet få uttrykke hevnfantasier og redningsfantasier, og på denne måten kanskje få gjenopprettet en indre ubalanse.
Tilknytningsbygging
Rytme og følelsesmessig nonverbal kommunikasjon er grunnlaget for trygghet og de relasjonelle ferdighetene vi trenger for å fungere godt sammen med andre. Barn utsatt for omsorgssvikt og traumer har opplevd uforutsigbare, fraværende og skremmende voksne. De har håndtert vanskelige erfaringer på egen hånd og har funnet egne måter å trøste seg på, for eksempel fikle, sutte, rugge eller selvskade (autoregulering). De har ikke fått tilstrekkelig erfaringer med koregulering, strever relasjonelt og mangler ofte sosiale ferdigheter.
Rytme og engasjement
Barn med utviklingstraumer mangler grunnleggende tillit til andre, og kan ha forventninger om å bli avvist, om at rytmen avbrytes og ikke kommer i gang igjen. Et eksempel er jenta på 12 år som gjerne vil kaste ball sammen, men som til tross for gode motoriske ferdigheter ikke mestrer turtakingen. I SMART arbeider vi med å gjenoppta rytme, turtaking og kontakt. Metodikken gir barn og omsorgsgivere nye erfaringer gjennom kroppslig lek, og hjelp til å danne felles opplevelser og styrke tilknytning på et kroppslig nivå som kan bedre sosiale ferdigheter. Terapeuten utforsker hvilke sansemotoriske aktiviteter som kan bidra til å styrke kontakten og rytmen i samspillet. For eksempel kan ballkasting være en effektiv måte å regulere barnet tilbake i kontakt på.
Trygghet og beskyttelse
Tilknytning- og omsorgssystemets funksjon er at den voksne skal være «det beskyttende skjoldet (Liberman & van Horn, 2008) som passer på at det ikke skjer noe farlig med barnet. Dette kan vi jobbe helt konkret med i SMART. Gutt 9 år skal snart flytte tilbake til sin biologiske mor, og i SMART-rommet arbeider vi med at moren er til stede og passer på når gutten utfordrer seg selv i ulike fysiske aktiviteter. Han husker høyt og med stor fart mens mor står ved siden av og passer på. Gjennom lystbetont lek blir de samtidig kjent og bygger tilknytning. Gjennom lek og sansemotoriske aktiviteter vil det oppstå øyeblikk av utrygghet, f.eks. der barnet prøver ut fysiske aktiviteter som kan være utfordrende eller skumle. Eksempelvis gir moren hjelp med noe utfordrende, trøst når gutten faller og slår seg i leken, og hun tester ut dyp berøring med vektteppe. I slutten av timen kan han ligge rolig på en stor pute og bli vugget av mor og terapeuten som prøver å finne rytmen han liker.

SANSELIG Kroppslig regulering fungerer som selve ankeret, som fasiliterer traumeprosessering, og som kan gi nye relasjonelle erfaringer med reparasjon og opplevd reguleringsstøtte, skriver artikkelforfatterne. Foto: Privat

BALLSPILL Terapeuten utforsker hvilke aktiviteter som kan bidra til å styrke kontakten og rytmen i samspillet. For eksempel kan ballkasting være en effektiv måte å regulere barnet tilbake i kontakt på, skriver artikkelforfatterne. Foto: Privat
Trådene veves sammen
I SMART arbeider terapeuten etter prinsippene kroppslig regulering, tilknytningsbygging og traumeprosessering på en dynamisk måte. Kroppslig regulering fungerer som selve ankeret, som fasiliterer traumeprosessering, og som kan gi nye relasjonelle erfaringer med reparasjon og opplevd reguleringsstøtte. Dette bygger tilknytning som gjør at tidligere og nåværende belastninger tåles bedre. Modellen er formet som en spiral, som gradvis åpner seg og utvider toleransevinduet slik at barnet blir mer fleksibelt i sine responser. På denne måten vil barnet bli i bedre stand til å tilpasse seg situasjonen her og nå, og vil kunne mestre nye utfordringer. Et eksempel på dette er ei jente på 13 år som hadde bodd i fem ulike fosterhjem. Vi studerte videoopptak av timene, og benyttet SMART-spiralen som rammeverk for våre observasjoner. Jenta avviste å snakke om ting hun hadde opplevd, noe som gjorde at det ville være vanskelig å gå i gang med TF-CBT eller EMDR på dette tidspunktet. I SMART-rommet syntes hun det var vanskelig å vite hva hun ville gjøre, men var med på de ulike aktivitetene som terapeuten foreslo, slik som balanseøvelser, kaste ball og få massasje. Etter hvert ble hun bedre kjent med hvordan aktivitetene virket på henne, og ga uttrykk for at hun likte at terapeuten rullet den store pilatesballen over ryggen hennes. Da hun lå her, begynte hun spontant å snakke om ting som var vanskelig. Hun fant ut at pilatesballen var god å ligge over, at hun ble roligere i kroppen av å ligge der. Hun testet dette hjemme når hun hadde behov for å selvskade. Etter noen måneder i SMART-rommet viste hun tydelige preferanser for hva hun likte og ikke likte. Hun søkte typisk aktiviteter som stimulerer vestibulærsystemet, og likte godt dyp berøring. Gradvis kunne hun ta imot reguleringsstøtte og omsorg fra terapeuten, og fra fosterforeldrene når hun var hjemme. Mens hun satt på husken, kunne hun forestille seg at hun hadde den lille jenta på fem år som ble akuttplassert, på fanget. Hun kjente på sorgen over det hun ikke hadde fått som liten, og øvde på selvomsorg gjennom å vugge frem og tilbake med «den lille jenta» inni seg på fanget. I videoopptak fra terapitimer kunne vi se en utvikling fra å streve med å kjenne egne behov til å gradvis bli kjent med egne følelser og til å kunne formidle egne meninger, rettigheter og mål for fremtiden. Hun gikk fra primært å benytte autoregulering (selvskading) til koregulering (ta imot hjelp og støtte) og bevisst selvregulering (oppsøke regulerende aktiviteter).
For kanskje ikke alt MÅ snakkes om for at kroppen skal merke at det er over?
Muligheter med SMART
Traumatisering er komplekst og barn forskjellige, og vi trenger et stort spekter av behandlingstilnærminger for å gi best mulig skreddersøm. SMART er et godt tilskudd. SMART har et grundig teoretisk rammeverk og baseres på nyeste forskning innen nevrobiologi om hvordan omsorgssvikt og traumer påvirker hjernens utvikling. Metoden bygger også på erfaringsbasert kunnskap fra terapeuter som har studert videoopptak av terapi med barn i SMART-rom. Fra et brukerperspektiv blir metoden tatt godt imot. Mange barn som går forbi rommet, spør om de kan få gå inn og leke. En 11-åring bosatt på barnevernsinstitusjon sa etter første time: «Jeg vil bare tilbake til BUP om jeg får lov til å være på det rommet.» Den samme jenta hadde sagt til miljøterapeuten før timen at det eneste hun skulle si på BUP, var «mind your own business, bitch!». Denne timen ble ikke som forventet: Hun hoppet på trampolinen, sto på hendene, klatret i yogaslynga – og til slutt lå hun helt rolig på luftputa med et tungt teppe over seg. Miljøterapeuten hadde aldri sett henne med en slik ro tidligere, og vi lærte allerede da at dyp berøring var noe som virket umiddelbart regulerende på henne. Ikke minst kom vi i behandlingsposisjon til ei jente med stort behov for hjelp, men som ville hatt store vansker med å gjennomføre førstegangssamtale på et ordinært kontor. Ei jente på 15 år klarte å snakke seg gjennom et overgrep når hun lå på en stor pute med hodet vendt bort fra terapeuten og var pakket inn i tunge pledd, men ble overveldet da vi forsøkte EMDR. Jenta fortalte «det er som om jeg kjenner på følelsene på en litt annen måte når jeg ligger her på denne store puta, det gjør vondt, men på en måte kjennes det tryggere». Kanskje var det lettere for henne å tåle det vonde samtidig som hun fikk vestibulær input og dyp berøring, og at EMDR ble for aktiverende på dette tidspunktet?
Utviklingstraumatiserte barn har komplekse vansker og trenger ofte ulike hjelpetiltak over lang tid. SMART er som regel bare et av flere tiltak i en større sammenheng og kan med fordel kombineres med andre behandlingsmetoder. I mange tilfeller kan det være hensiktsmessig å gå over til andre behandlingsmetoder (f.eks. EMDR og TF CBT) dersom barnet blir klar for å gå inn i de vonde erfaringene på en mer strukturert måte. I andre tilfeller kan kanskje SMART være tilstrekkelig som traumebearbeidingsmetode. For kanskje ikke alt MÅ snakkes om for at kroppen skal merke at det er over? Eller at det nettopp er mer enn ord som noen ganger skal til.
SMART er imidlertid en ung metode, og vi har foreløpig begrenset forskning på de teoretiske antakelsene om at kroppslig regulering fremmer kapasitet til traumeprosessering og tilknytningsbygging. Det er behov for studier som kan lære oss mer om mekanismene. Det er en pågående studie i regi av Ruth Lanius (2021) som kanskje kan gi oss mer kunnskap om betydningen av å inkludere sansemotorisk regulering i traumebehandling. Vår erfaring så langt er at vi har fått en metode og omgivelser som gjør oss i bedre stand til å hjelpe de barna som kanskje trenger oss mest.
Merknad. Kasusbeskrivelsene er anonymisert og vi har innhentet samtykke.
Referanser
Ayres, A. J. (1972). Sensory Integration and Learning Disorders. Western Psychological Services.
Blanke, O., Slater, M. & Serino, A. (2015). Behavioral, Neural and Computational Principles of Bodily Self-Consciousness. Neuron, 88(1), 145–166.
Barneombudet (2018). Råd til helsetjenestene fra barn utsatt for vold og seksuelle overgrep. https://www.barneombudet.no/uploads/documents/Publikasjoner/Fagrapporter/Raad_til_helsetjenestene.pdf
Cohen, J. A., Mannarino, A. P. & Deblinger, E. (2017). Treating Trauma and Traumatic Grief in Children and Adolescents (2. utg.). Guilford Press.
Courtois, C. A. (2004). Complex trauma, complex reactions: Assessment and treatment. Psychotherapy: Theory, Research, Practice, and Training, 41, 412–425. https://doi.org/10.1037/0033–3204.41.4.412
Finn, H., Warner, E., Price, M. & Spinnazzola, J. (2018). The Boy Who Was Hit in the Face: Somatic Regulation and Processing of Preverbal Complex Trauma. Journal of Child and Adolescent Trauma, 11(3), 277–288.
Harricharan, S., Nicholson, A., Densmore, J., McKinnon, C., Neufeld, A. & Lanius, R. (2017). Sensory Overload and Imbalance. Resting- State Vestibular Connectivity in PTSD and Its Dissociative Subtype. Neuropsychologia, 106, 169–178.
Harricharan, S., Mckinnon, M. C. & Lanius, R. (2021). How Processing of Sensory Information From the Internal and External Worlds Shape the Perception and Engagement With the World in the Aftermath of Trauma: Implications for PTSD. Frontiers in Neuroscience, 15, 625490. https://doi.org/10.3389/fnins.2021.625490
ISTSS (2019). International Studies of Traumatic Stress Guidelines. https://www.istss.org/treating-trauma/new-istss-guidelines.aspx?fbclid=IwAR2EVGoQiXIYky_zpWdgT-ChjSZpiSAqvHggChPctmhk1j1Djl9guCtKaSw
Kandel, E. R., Schwart, J. H., Jessel, M., Siegelbaum, A. & Hudsepeth, A. J. (2013). Principles of Neural Science (5. utgave). McGraw-Hill Medical.
Kayed, N., Jozefiak, T., Rimehaug, T., Tjelflaat, T., Brubakk, A. M. & Wichstrøm, L. (2015). Psykisk helse hos barn og unge i barneverninstitusjoner. NTNU.
Koomar, J. A. (2009). Trauma and Attachment-Informed Sensory Integration Assessment and Intervention. Sensory Integration Special Interest Section Quarterly, 32(4), 1–4.
Koomar, J. A. & Bundy, A. C. (2002). Creating Direct Intervention from Theory. I A. C. Bundy & S. J. Lane (red.), Sensory Integration: Theory and Practice (s. 261–302).
Lanius, R. (2021). Trauma, Balance and Recovery. Restoring emotion regulation, balance, and a sense of self in the aftermath of trauma. Onlinekurs. EEG learn. https://www.youtube.com/watch?v=rX69nuRZNq4
Lenggenhager, B., Smith, T. & Blanke, O. (2006). Functional and Neural Mechanism of Embodiment: Importance of the Vestibular System and the Temporal Parietal Junction. Reviews in the Neurosciences, 17(6), 643–657. https://doi.org/10.1515/revneuro.2006.17.6.643
Liberman, A. F. & van Horn, P. (2008). Psychotherapy with infants and Young Children. Repairing the Effects of Stress and Trauma on Early Attachment. Guilford Press.
Levine, P. A. (2010). In an Unspoken Voice. How the body releases trauma and restores goodness. North Atlantic Books.
Nordanger, D. Ø., Braarud, H. C., Albæk, M. & Johansen, V. (2011). Developmental Trauma Disorder; løsningen på barnetraumatologifeltets problem? Tidsskrift for Norsk psykologforening, 48(11), 1086–1090.
Ogden, P. & Fisher, J. (2015). Sensorimotor Psychotherapy: Interventisons for Trauma and Attachment. W.W. Norton.
Perry, B. D. (2006). Applying principles of neurodevelopment to clinical work with maltreated and traumatized children. I N. Webb (red.), Working with traumatized children in child wellfare (s. 27–52). The Guilford Press.
Perry, B. D. & Hambrick, E. P. (2008). The Neurosequential Model of Therapeutics. Reclaiming Children and Youth, 17(3), 38–43.
Perry, B. D. & Winfrey, O. (2021). What Happened to You? Conversations on Trauma, Resilience and Healing. Flatiron Books.
Siegel, D. J. (1999). The Developing Mind. How Relationships and the Brain interact to shape who we are. The Guilford Press.
Streeck-Fischer, A. & van der Kolk, B. (2000). “Down Will Come Baby, Cradle and All”. Australian and New Zealand Journal of Psychiatry, 34(6), 903–918. https://doi.org/10.1080/000486700265
Teicher, M. H., & Samson, J. A. (2016). Annual Research Review: Enduring neurobiological effects of childhood abuse and neglect. Journal of child psychology and psychiatry, and allied disciplines, 57(3), 241–266. https://doi.org/10.1111/jcpp.12507
van der Kolk, B. A. (2005). Developmental Trauma Disorder; Towards a rational diagnosis for children with complex trauma histories. Psychiatric Annals, 33(5), 401–440.
van der Kolk, B. A. (2015). The body keeps the score. Brain, Mind and Body in the Healing of Trauma. Paperback. Viking.
van der Kolk, B. A. (2005). Developmental Trauma Disorder; Towards a rational diagnosis for children with complex trauma histories. Psychiatric Annals, 33(5), 401–440.
Warner, E., Cook, A., Westcott, A. & Koomar, J. (2014). SMART: Sensory Motor Arousal Regulation Treatment Manual. A Bottom up Approach to Treatment of Complex Trauma.
Warner, E., Spinnozola, J., Westcott, C. & Hodgdon, G. (2014). The Body Can Change the Score. Empirical Support for Somatic Regulation in Treatment of Traumatized Adolescents. Journal of Child and Adolescents, 7(4), 237–246.
Warner, E., Cook, A., Westcott, A. & Finn, H. (2020). Transforming Trauma in Children and Adolescents. An Embodied Approach to Somatic Regulation, Trauma Processing and Attachment-Building. North Atlantic Books.
