Atferdsaktivering for depresjon
Martin A. Myhre
-
Martin A. Myhre
stipendiat og spesialvernepleier, Nasjonalt senter for selvmordsforskning og –forebygging
Atferdsaktivering kan være vel så effektivt for depresjon som andre mer tidkrevende behandlingsformer.
Depresjon er en hyppig forekommende og kostbar psykisk lidelse som har store konsekvenser for individ og på samfunnsnivå (Luppa, Heinrich, Angermeyer, König, & Riedel-Heller, 2007; Murray & Lopez, 1997). Blant annet trengs enkle, empirisk støttede og kostnadseffektive psykologiske behandlinger av depresjon som kan spres og implementeres bredt. Atferdsaktivering er en samlebetegnelse på atferdsorienterte behandlinger av depresjon. I tilnærmingen fokuserer man på interaksjoner mellom atferd og omgivelsene uten fokus på medierende prosesser, som kognitive skjema eller grunnantagelser. Atferdsbegrepet omfatter her alt et menneske gjør; både observerbar og uobserverbar atferd, som tenking og føling.
Atferdsaktivering er en del av den tredje generasjonen atferdsterapier, sammen med blant annet aksept- og forpliktelsesterapi (ACT; Hayes, Strosahl, & Wilson, 1999) og dialektisk atferdsterapi (DBT; Linehan, 1993). Tredje generasjon atferdsterapi er en samlebetegnelse på atferdsorienterte behandlinger med et fokus på oppmerksom tilstedeværelse og aksept. Behandlingstilnærmingen har fått økt interesse i Norge, men atferdsaktivering har hittil mottatt relativt liten oppmerksomhet. En årsak kan være at det ikke eksisterer etablerte kliniske eller forskningsrettede fagmiljøer i Norge med fokus på atferdsaktivering.
Det sentrale målet med behandlingen er å øke forekomsten av adaptive atferdsmønstre på bekostning av atferdsmønstre som opprettholder eller øker risikoen for depresjon (Dimidjian, Barrera, Martell, Munoz, & Lewinsohn, 2011). Problemer med begrenset tilgang til forsterkning eller atferd under aversiv kontroll vil løses gjennom bruk av intervensjonene beskrevet under. Metaanalyser har indikert at atferdsaktivering er effektiv for behandling av depresjon (Cuijpers, van Straten, & Warmerdam, 2007). Målet med artikkelen er å gi en praktisk introduksjon til hovedkomponentene i atferdsaktivering for depresjon.
Bakgrunn og historie
Atferdsaktivering har sitt opphav i atferdsorienterte tilnærminger på 70-tallet (Ferster, 1973; Lewinsohn & Graf, 1973). Lewinsohn, Sullivan og Grosscup (1980) utviklet en atferdsorientert behandlingsform der de blant annet fokuserte på kartlegging av fornøyelige («pleasant») aktiviteter og ferdighetstrening. Senere ble atferdsaktivering inkludert som en komponent i Becks kognitive terapi for depresjon, sammen med kognitiv restrukturering og endring av grunnleggende skjema (Beck, Rush, Shaw, & Emery, 1979). Atferdsaktivering fortsatte som en komponent i kognitiv terapi for depresjon, men interessen for behandlingsformer kun basert på atferdsaktivering, var i lang tid redusert.
Interessen for atferdsaktivering gjenoppsto da Jacobson og kollegaer (1996) gjennomførte en komponentanalyse av kognitiv terapi for depresjon (N = 150). De fant at atferdsaktivering alene var like effektivt som kognitiv terapi for depresjon. De tre betingelsene I) atferdsaktivering, II) atferdsaktivering og kognitiv restrukturering og III) atferdsaktivering, kognitiv restrukturering og endring av grunnleggende skjema ble sammenlignet. Forskerne fant ingen signifikante forskjeller mellom komponentene verken rett etter behandling eller ved seks måneders oppfølging. Resultatene gjorde at interessen for rene atferdsorienterte behandlinger av depresjon gjenoppsto, og førte til utvikling av den distinkte behandlingsformen atferdsaktivering (Martell, Addis, & Jacobson, 2001).
Dimidjian og kolleger (2006) fant at atferdsaktivering var like effektivt for behandling av alvorlig depresjon som antidepressivet Paroxetine i en randomisert kontrollert undersøkelse (N = 241). Effektstørrelsene var sterke (d = 0,87 og d = 0,96) for både atferdsaktivering og Paroxetine sammenlignet med kognitiv terapi, men det var ingen statistisk signifikant forskjell mellom atferdsaktivering og Paroxetine. Atferdsaktivering hadde en lavere frafallsrate og høyere remisjonsrater enn den medikamentelle behandlingen.
Atferdsaktivering er en del av den tredje generasjonen atferdsterapier, sammen med blant annet aksept- og forpliktelsesterapi og dialektisk atferdsterapi
For å undersøke kostnadseffektiviteten til atferdsaktivering gjennomførte Richards og kolleger (2016) en randomisert kontrollert undersøkelse (N = 440) som sammenlignet atferdsaktivering med kognitiv terapi for behandling av depresjon. I studien ble atferdsaktivering gjennomført av psykisk helsearbeidere, og kognitiv terapi av profesjonelle terapeuter med spesialutdanning i kognitiv terapi. De fant at atferdsaktivering og kognitiv terapi var jevnbyrdige med tanke på effektivitet også når terapeutene som utførte det, hadde ulikt kompetansenivå. At atferdsaktivering kunne gjennomføres av psykisk helsearbeidere, gjorde atferdsaktivering mer kostnadseffektiv enn kognitiv terapi.
Atferdsaktivering for depresjon
I dag eksisterer atferdsaktivering i to lignende, men distinkte former: Behavioral Activation (BA) (Martell et al., 2001; Martell, Dimidjian, & Herman-Dunn, 2010) og Brief Behavioral Activation Treatment for Depression (BATD) (Lejuez, Hopko, Acierno, Daughters, & Pagoto, 2011; Lejuez, Hopko, & Hopko, 2001). Hovedforskjellene mellom behandlingsformene er i hovedsak grad av struktur og hvilke intervensjoner som vektlegges, der BA er relativt ustrukturert og teoridrevet, mens BATD er strukturert og protokolldrevet. Begge tilnærmingene deler tre kjernekomponenter: selvobservasjon av aktiviteter, kartlegging av verdier og mål og planlegging av aktiviteter (Kanter et al., 2010). Komponentene introduseres her kort med eksempler.
Teoretisk utgangspunkt og behandlingsrasjonale
Utgangspunktet for behandlingen er at endring av atferd brukes for å endre korresponderende tanker og følelser. Som tidligere nevnt, omfatter atferdsbegrepet alt et menneske gjør, inklusive atferd som ikke kan observeres av andre. Teoretisk antar man at atferdsrepertoaret til deprimerte personer kjennetegnes ved en høy forekomst av negativ forsterkning, som begrenser eller hemmer tilgangen til positiv forsterkning (Lejuez et al., 2011). Begrensningen fører til et smalt og passivt atferdsrepertoar, ofte preget av unngåelse, som sosial tilbaketrekning, der depressiv atferd – med korresponderende tanker og følelser – opprettholdes i en selvforsterkende negativ spiral. Unngåelsen ses på som opphavet til de karakteristiske emosjonelle og kognitive elementene ved depresjon.
Målet med behandlingen er å øke forekomsten av sunne atferdsmønstre, ved å bryte unngåelsesmønstre eller målrettet sette pasienten i kontakt med positiv forsterkning. Sunne atferdsmønstre er atferd som øker livskvaliteten til pasienten, og er inkompatible med usunne atferdsmønstre som reduserer livskvaliteten. Teoretisk sett vil sunne atferdsmønstre være atferd som er positivt forsterket, mens usunne atferdsmønstre er atferd som opprettholdes av negativ forsterkning og straff.
Selvobservasjon av aktiviteter
Selvobservasjon foregår ved at pasienten ved hjelp av et skjema skriver ned alle aktiviteter som utføres i løpet av et døgn, og rangerer aktivitetene etter grad av fornøyelse, betydning og opplevd stemningsleie (Lejuez et al., 2011). Målet med komponenten er tredelt (Kanter et al., 2010): 1) Eksemplifisere for pasienten at atferd og følelser samvarierer, 2) Gi informasjon om baseline aktivitetsnivå som utgangspunkt for å evaluere effekten av behandlingen, 3) Identifisere henholdsvis sunne og depressive atferdsmønstre, som legger føringer for planlegging av aktiviteter. For eksempel kan selvobservasjonen vise at pasienten bruker 4–5 timer om morgenen på å ligge i senga med devaluerende tankekjør og en gjennomgripende følelse av tristhet. Han rangerer denne aktiviteten som lite betydningsfull eller fornøyelig. Informasjonen eksemplifiserer for pasienten relasjonen mellom atferd (ligge i senga) og følelser (tristhet), beskriver et usunt atferdsmønster og gir et mulig mål for intervensjoner.
Kartlegging av mål og verdier
Som utgangspunkt for planlegging av aktiviteter benyttes en strukturert kartlegging av mål og verdier. Kartleggingen ivaretar den normative dimensjonen ved atferdsendring; hva pasienter ønsker å oppnå eller finner meningsfullt. Verdikonseptet er hentet fra ACT, og defineres som påstander som beskriver et fritt valgt ideal eller en ønsket tilstand (Hayes et al., 1999). Verdier representeres ved konkrete verdibaserte handlinger, som er atferd som er konsistent med pasientens verdigrunnlag. Betydningen av verdier kan eksemplifiseres gjennom metaforer. Et eksempel kan være verdier som en kompasskurs: Den viser deg hvor du ønsker å gå på lang sikt, selv om hindringer kan dukke opp på kort sikt.
Fordelen med bruk av verdier fremfor mål er at verdier er mer holdbare og favner om en større mengde atferdsmønstre som er gyldige over tid, situasjoner, og personer. Et eksempel på en verdi kan være å ha en sunn livsstil, som kan omfatte en rekke verdibaserte aktiviteter over flere ulike livsområder. Eksempler kan være spise frukt, sykle en tur eller meditere, og et eksempel på mål kan være sykle minst to turer på over en time per uke eller drikke en flaske vann om dagen.
Planlegging av aktiviteter
Etter at terapeuten har innhentet informasjon om aktivitetsnivå og kartlagt pasientens verdier og mål, er det neste steget i behandlingen strukturert og målrettet planlegging av aktiviteter. Intervensjonen regnes – sammen med selvobservasjon – som selve kjennetegnet på atferdsorienterte behandlinger av depresjon. Målet til terapeuten er å få pasientene til å gjøre noe av det de finner mest krevende; å gjøre noe annerledes, men som samtidig er i tråd med deres mål og verdier. Martell og kolleger (2010) kaller det outside-in actions, ved at pasienten skal handle i tråd med en plan, et mål, eller en verdi, fremfor følelser eller tilstander som slitenhet, tristhet, sorg eller lignende.
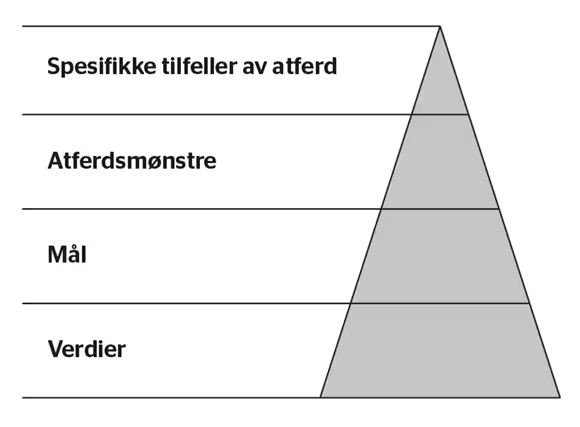
FIGUR 1 illustrerer forholdet mellom og hvordan atferd, mål, og verdier bygger på hverandre i atferdsaktivering. De to nederste komponentene – mål og verdier – utgjør behandlingens normative grunnlag, og er brede kategorier som omfatter større kategorier av atferd. De to øverste komponentene – spesifikk atferd og atferdsmønstre – utgjør handlingene som planlegges i behandlingen, som bygger på pasientens mål og verdier.
Aktivitetene som planlegges, bør være så avgrensede og tydelige at pasienten skal klare å gjennomføre dem. Særlig i starten av behandlingen vil suksessfull planlegging (og gjennomføring) av aktiviteter være viktig, for å sette pasienten i kontakt med forsterkningsbetingelser som bidrar til å opprettholde atferdsendringen. Et sentralt poeng er at alle aktiviteter i størst mulig grad bør basere seg på pasientens mål, verdier og ønsker, gjennom å bruke mål- og verdikartleggingen aktivt inn i planleggingen. Egenskaper ved aktivitetene som kan planlegges, er frekvens (hvor ofte?), varighet (hvor lenge?), intensitet (hvor mye?), situasjoner (hvor?) og tidspunkter (når?) (Martell et al., 2010). Et eksempel kan være at pasienten skal gå rolig 30 minutter til jobb, tirsdag og torsdag i løpet av neste uke.
En gradvis tilnærming til aktivitetene, der komplekse aktiviteter deles opp i mindre bestanddeler som kan utføres gradvis, er et annet sentralt element. Depresjon medfører ofte en tendens til svart-hvitt-tenkning, der pasienten planlegger krevende aktiviteter som hun ikke klarer å gjennomføre, og som derfor bidrar til å opprettholde unngåelsesatferden (Martell et al., 2010). Oppdeling av aktiviteter i mindre deler gjør dem enklere å gjennomføre – fordi de avgrenses. Oppdelingen motvirker også svart-hvitt-tankegangen, ved at de nyanserer forståelsen av aktiviteten. Et eksempel kan være aktiviteten sykle en tur. Da kan oppdelingen av aktiviteten som skritt på veien være å planlegge rute, vaske sykkelen og hente den frem fra boden. Aktiviteter med utgangspunkt i arbeid/utdanning eller relasjoner er ofte mer krevende å dele opp på en slik måte, da stegene i mindre grad er gitt enn ved praktiske aktiviteter som beskrevet over.
Komplementære intervensjoner
Hvis pasienten har sammensatt problematikk eller ikke responderer på behandlingen, kan atferdsaktivering utfylles med en rekke ulike intervensjoner. Eksempler er tradisjonelle intervensjoner som eksponeringsterapi og ferdighetstrening, men også komponenter fra nyere akseptbaserte psykoterapier som ACT (Hayes et al., 1999) og DBT (Linehan, 1993). Behandlingsformene lar seg forene på grunn av felles teoretisk og filosofisk grunnlag, der fokuset er på interaksjon mellom atferd og omgivelser.
Atferdsaktiveringens styrke ligger i dens relativt enkle utforming
Atferdsaktivering er, som nevnt, en behandlingskomponent i kognitiv terapi for depresjon. Der benytter man atferdsaktivering som en teknikk for å endre problematiske tanker – ikke for atferdsendringen i seg selv – noe som er en forskjell mellom kognitive og atferdsorienterte tilnærminger (Dimidjian et al., 2011). Addis og Jacobson (1996) fant at pasienter som oppgir eksistensielle årsaker til depresjon, responderer dårlig på atferdsaktivering og godt på kognitiv terapi. I slike situasjoner vil kognitiv terapi være en mer egnet behandlingsform.
Avslutning
Atferdsaktivering er en empirisk støtter behandling for depresjon (Cuijpers et al., 2007; Dimidjian et al., 2006; Richards et al., 2016). På grunn av at behandlingen tilpasses den enkelte person og situasjon, lar atferdsaktivering seg gjennomføre også med sammensatt problematikk. LETS ACT (Daughters, Magidson, Lejuez, & Chen, 2016), som er en behandling for samtidig rusproblematikk og depresjon, er et eksempel som har vist seg effektivt for å øke behandlingsretensjon og redusere depressive symptomer ved rusproblematikk (Magidson et al., 2011).
Som nevnt finnes atferdsaktivering i to utforminger – BA og BATD – som deler komponentene beskrevet her. Selv om de har mange likheter, må de likevel regnes som to distinkte behandlingsformer. Strukturert planlegging av aktiviteter er foreslått som en primær komponent, som har vist seg effektiv i metaanalyser (Cuijpers et al., 2007; Kanter et al., 2010). Atferdsaktiveringens styrke ligger i dens relativt enkle utforming. Ved å få mer kunnskap om aktivitetsplanlegging, og hvilke kombinasjoner av komponenter som trengs for å opprettholde effektiviteten, kan man potensielt bygge videre på denne styrken.
Atferdsaktivering er en enkel, effektiv og kostnadseffektiv behandling av depresjon, som har like god effekt for behandling av alvorlig depresjon som antidepressiva. Den enkle utformingen gjør at den kan benyttes i ulike settinger, slik som førstelinjetjeneste, og utføres av lite erfarne terapeuter (Richards et al., 2016). Fordi atferdsaktivering også er effektiv ved alvorlige depresjoner, kan den benyttes for pasienter med høyt symptomtrykk, som i psykiatrisk døgnbehandling (Folke et al., 2015). I en tid der det i økende grad fokuseres på både tids-, kostnads-, og behandlingseffektivitet, har atferdsaktivering potensial til å være et egnet valg for behandling av depresjon som dekker de nevnte kriteriene, uten at det skjer på bekostning av kvaliteten på pasientenes behandling. For eksempel kan atferdsaktivering være en egnet behandlingsform å spre og implementere i kommunehelsetjenesten, eller som depresjonsbehandling i døgnbehandling i psykisk helsevern.
Referanser
Addis, M. E., & Jacobson, N. S. (1996). Reasons for depression and the process and outcome of cognitive–behavioral psychotherapies. Journal of Consulting and Clinical Psychology, 64(6), 1417–1424. doi:10.1037/0022–006X.64.6.1417
Beck, A. T., Rush, A. J., Shaw, B. F., & Emery, G. (1979). Cognitive therapy for depression. New York, NY: The Guilford Press
Cuijpers, P., van Straten, A., & Warmerdam, L. (2007). Behavioral activation treatments of depression: a meta-analysis. Clinincal Psychology Review, 27, 318–326. doi:10.1016/j.cpr.2006.11.001
Daughters, S. B., Magidson, J. F., Lejuez, C. W., & Chen, Y. (2016). LETS ACT: a behavioral activation treatment for substance use and depression. Advances in Dual Diagnosis, 9(2/3), 74–84. doi:doi:10.1108/ADD-02–2016–0006
Dimidjian, S., Barrera, M., Jr., Martell, C., Munoz, R. F., & Lewinsohn, P. M. (2011). The origins and current status of behavioral activation treatments for depression. Annual Review of Clinical Psychology, 7, 1–38. doi:10.1146/annurev-clinpsy-032210–104535
Dimidjian, S., Hollon, S. D., Dobson, K. S., Schmaling, K. B., Kohlenberg, R. J., Addis, M. E., . . . Jacobson, N. S. (2006). Randomized trial of behavioral activation, cognitive therapy, and antidepressant medication in the acute treatment of adults with major depression. Journal of Consultion and Clinical Psychology, 74, 658–670. doi:10.1037/0022–006x.74.4.658
Ferster, C. B. (1973). A functional anlysis of depression. American Psychologist, 28, 857–870. Hentet fra http://www.apa.org/
Folke, F., Hursti, T., Tungström, S., Söderberg, P., Kanter, J. W., Kuutmann, K., . . . Ekselius, L. (2015). Behavioral activation in acute inpatient psychiatry: A multiple baseline evaluation. Journal of Behavior Therapy and Experimental Psychiatry, 46, 170–181. doi:http://dx.doi.org/10.1016/j.jbtep.2014.10.006
Hayes, S. C., Strosahl, K. D., & Wilson, K. G. (1999). Acceptance and Commitment Therapy – An Experiental Approach to Behavior Change. New York, NY: The Guilford Press.
Jacobson, N. S., Dobson, K. S., Truax, P. A., Addis, M. E., Koerner, K., Gollan, J. K., . . . Prince, S. E. (1996). A component analysis of cognitive-behavioral treatment for depression. Journal of Consulting and Clinical Psychology, 64, 295–304. doi:10.1037/0022–006X.64.2.295
Kanter, J. W., Manos, R. C., Bowe, W. M., Baruch, D. E., Busch, A. M., & Rusch, L. C. (2010). What is behavioral activation? A review of the empirical literature. Clinincal Psychology Review, 30, 608–620. doi:10.1016/j.cpr.2010.04.001
Lejuez, C. W., Hopko, D. R., Acierno, R., Daughters, S. B., & Pagoto, S. L. (2011). Ten year revision of the brief behavioral activation treatment for depression: revised treatment manual. Behavior Modification, 35, 111–161. doi:10.1177/0145445510390929
Lejuez, C. W., Hopko, D. R., & Hopko, S. D. (2001). A brief behavioral activation treatment for depression – Treatment manual. Behavior Modification, 25, 255–286. doi:10.1177/0145445501252005
Lewinsohn, P. M., & Graf, M. (1973). Pleasant activities and depression. Journal of Consulting and Clinical Psychology, 41, 261–268. doi:10.1037/h0035142
Lewinsohn, P. M., Sullivan, J. M., & Grosscup, S. J. (1980). Changing reinforcing events: An approach to the treatment of depression. Psychotherapy: Theory, Research & Practice, 17, 322–334. doi:10.1037/h0085929
Linehan, M. M. (1993). Cognitive-Behavioral Treatment of Borderline Personality Disorder. New York, NY: The Guilford Press.
Luppa, M., Heinrich, S., Angermeyer, M. C., König, H.-H., & Riedel-Heller, S. G. (2007). Cost-of-illness studies of depression: a systematic review. Journal of Affective Disorders, 98(1), 29–43. doi:10.1016/j.jad.2006.07.017
Magidson, J. F., Gorka, S. M., MacPherson, L., Hopko, D. R., Blanco, C., Lejuez, C. W., & Daughters, S. B. (2011). Examining the effect of the Life Enhancement Treatment for Substance Use (LETS ACT) on residential substance abuse treatment retention. Addictive Behaviors, 36(6), 615–623. doi:10.1016/j.addbeh.2011.01.016
Martell, C. R., Addis, M. E., & Jacobson, N. S. (2001). Depression in context – Strategies for guided action New York, NY: Norton & Company Inc.
Martell, C. R., Dimidjian, S., & Herman-Dunn, R. (2010). Behavioral activation of depression – A clinician’s guide. New York, NY: The Guilford Press.
Murray, C. J., & Lopez, A. D. (1997). Alternative projections of mortality and disability by cause 1990–2020: Global Burden of Disease Study. Lancet, 349, 1498–1504. doi:10.1016/s0140–6736(96)07492–2
Richards, D. A., Ekers, D., McMillan, D., Taylor, R. S., Byford, S., Warren, F. C., . . . Finning, K. (2016). Cost and Outcome of Behavioural Activation versus Cognitive Behavioural Therapy for Depression (COBRA): a randomised, controlled, non-inferiority trial. The Lancet. doi:10.1016/S0140–6736(16)31140–0
