Bruk av tvang i alderspsykiatrien
Kari Kristoffersen, Fariba Barmaki & Maria S. Korsnes
- Kari Kristoffersen
- Fariba Barmaki
- Maria S. Korsnes
Vi har sett på forekomsten av innleggelser på tvang og vedtak om bruk av tvang ved alderspsykiatrisk døgnenhet i perioden 2007 til 2020.
Alderspsykiatri er betegnelsen på spesialisthelsetjeneste rettet mot personer som får en psykiatrisk sykdom etter fylte 65 år. Dette omfatter pasienter med alvorlige psykiske lidelser, demenssykdom, atferdsproblemer, depresjonstilstander, angst og andre affektive lidelser. Mange pasienter har flere psykiatriske og somatiske tilstander samtidig.
Alderspsykiatrisk seksjon ved OUS tar også inn yngre pasienter enn 65 år når det er mistanke om demens. Seksjonen består per 2021 av poliklinikk, ambulant team, nevropsykologisk team, forskningsenhet og én døgnenhet med 13 sengeplasser. Døgnenheten har tilknyttet 20 sykepleierstillinger, én sykepleierstilling for fagutvikling, 10 helsefagarbeiderstillinger, én ergoterapeut, én fysioterapeut, én sosionom, to psykiatere, to LIS-leger, en psykologstilling, enhetsleder og sykepleier ansvarlig for drift. Pasientene har tilbud om fysisk aktivitet, turgåing, sansebegrensning/-stimulering, billedterapi (tegne/male, samtale om produktet), musikkterapi, fysioterapi og miljøterapi. Det planlegges faglig begrunnet terapeutisk virksomhet med utgangspunkt i lokasjon og miljø i samhandling mellom yrkesdisiplinene. Målsettingen er å tilrettelegge for «fysisk, psykisk, sosial og åndelig vekst og å styrke brukerens egenomsorg» (Lillevik & Øien, 2015). Tilbudene blir individuelt tilrettelagt, og pasientene motiveres til å delta frivillig. Organisering og lokalisering av seksjonen har endret seg over årene, senest i 2021 da døgnenheten flyttet fra Vardåsen i Asker til Gaustad og ble samlokalisert med poliklinikken. Den første alderspsykiatriske avdelingen ved OUS ble opprettet i 1970 på Vardåsen, som den gang var del av Dikemark sykehus. Avdelingen besto av flere poster, for eksempel var det syv poster (nå enheter) i 1993. Gjennom de påfølgende årene har man gått fra å legge hovedvekt på omsorg og pleie til avansert utredning og spesialisert individuell behandling. Pasientene blir tilbudt et tilrettelagt opplegg, der for eksempel en somatisk undersøkelse, psykologisk utredning, bildediagnostikk som MR-caput, PET-scan, DAT-scan, samtaleterapi, elektrokonvulsiv terapi (ECT) og psykiatrisk intervensjon med legemidler inngår. Bildediagnostikken er viktig for å kunne predikere pasientens prognose og er en sentral del av utredningen der det er mistanke om hjerneorganisk svikt.
Behandling og omsorg av pasienter med demens med og uten atferdsforstyrrelser og psykiske symptomer (APSD) ivaretas i dag i mye større grad av poliklinikk, ambulerende team og bydels-/kommunehelsetjenesten enn av alderspsykiatrisk døgnenhet. Døgnbehandling er bare aktuelt når helsehjelp på lavere helsenivå ikke er tilstrekkelig. Frivillig innleggelse gjøres av lege når pasienten selv ønsker hjelp i døgnenhet. Dersom pasientens tilstand er så alvorlig at frivillig innleggelse er vanskelig, kan tvangsinnleggelse bli nødvendig.
Tvangsinnleggelse i døgnenhet kan for eksempel være aktuelt hvis helsetilstanden medfører at pasienten ikke er samtykkekompetent og det anses som formålsløst å forsøke frivillig hjelp. Helsehjelpen skal så langt som mulig være i overensstemmelse med pasientens behov og selvbestemmelsesrett, og bruk av tvang skal kun være en alternativ løsning, uavhengig av pasientens alder (jf. psykisk helsevernloven [phvl.], 1999). Innleggelse er stigmatiserende for mange og kanskje særlig for den eldre generasjonen, som har hørt mye negativt og skremmende om psykiatri fra tidligere tider. Det er derfor viktig med varsomhet og at en involverer omsorgspersoner. Mange som tvangsinnlegges, kan føle avmakt og resignasjon, eller angst og aggresjon, når de får vite at de ikke kan reise hjem når de vil. Det er avgjørende at personalet opptrer med respekt, empati, fleksibilitet og kreativitet for å opprette tillitskapende relasjoner til pasientene. Viktige egenskaper i pasientomsorgen er å ha innsikt i og vise interesse og sensitivitet for pasientenes individuelle utfordringer, i tillegg til å fremstå trygg og tydelig.
Innleggelse er stigmatiserende for mange og kanskje særlig for den eldre generasjonen
Alderspsykiatri og forebygging av tvang
Eldre kan ha somatiske utfordringer som gir få, svake eller atypiske kliniske symptomer. Det er viktig å kunne ekskludere eventuell somatisk sykdom som årsak til symptomene og for å diagnostisere sykdommen riktig. Kartleggingsverktøy og aktiv observasjon når det gjelder grunnleggende behov som næringsstatus og ernæring, står sentralt. National Early Warning Score (NEWS) er et verktøy som benyttes for å observere tidlig varsel om klinisk tilstand (Royal College of Physicians, 2012). Videre er smertekartlegging, angstkartlegging, depresjon, demens, psykose, voldsrisiko, atferds- og døgnrytmeskjema med mer nødvendig for å komme i posisjon for å utrede og behandle pasienten.
Dersom det blir behov for å utføre tvangstiltak, må det gjøres med forsiktighet for ikke å skade pasienten. Personalet må da kartlegge fare for utagering/vold som kan være en utfordring for pasienten. Dette innebærer revisjon av bakgrunnsopplysninger om pasienten, og videre observasjoner og dokumentasjon som kan opplyse om hva som kan gjøre pasienten irritert eller aggressiv. Det benyttes Brøset Violence Checklist (BVC), som er et godt redskap til å vurdere kortsiktig voldsrisiko (Almvik et al., 2000), og Staff Observation Aggression Scale-RE (SOAS) for hendelsesregistrering, håndtering av hendelser og for å analysere voldsepisoder (Morken et al., 2018). E-håndbok for OUS har flere titalls detaljerte retningslinjer og prosedyrer som beskriver tiltak ved fare for utagering og vold, risikofaktorer, varslingsprosedyrer og ettersamtaler. For å utrede mulige årsaker til symptomer og utfordringer har helsepersonellet tverrfaglige samtaler med pasientene og pårørende, der man vurderer individuelle behandlingsmuligheter. Helsepersonellet kan eksempelvis være et miniteam med pasientansvarlig lege, sykepleier og sosionom.
I pasientens behandlingsplan beskriver man detaljert hva som er:
sårbarhetsområder for uro/utagering/risikosituasjoner med fokus på situasjoner med grensesetting, stell, ukjent personell, medisinering
tilnærming: for eksempel å ikke gå inn i diskusjon om avtaler, foreslå positive aktiviteter, tilrettelegge for pasientens mestrings- og trivselsområder
varselsignaler: for eksempel manglende søvn, verbal irritasjon, pasienten nekter å ta foreskrevne medisiner
I alderspsykiatrien er det viktig å huske at pasientene er personer som har levd et langt liv og har sin særegen livshistorie. Noen har iboende ressurser som har hjulpet dem i utfordringer tidligere i livet, mens andre har hatt færre psykiske utfordringer. For helsepersonellet er det helt sentralt å bli kjent med den enkeltes individuelle ressurser og utfordringer. Det at alle pasientene har livserfaring og har mestret livet sitt på personlige måter, gjør at alderspsykiatri er et inspirerende og spennende fagfelt.
Bevisstheten og kunnskapen om bruk av tvang hos personalet er vesentlig i omsorg, utredning og behandling av eldre psykisk syke. Grenseoppgangen for når det er behov for å fatte vedtak om bruk av tvang, er derfor meget viktig for å ivareta både den enkelte pasient, medpasienter og helsepersonellet generelt. Ved for eksempel begynnende motorisk eller verbal uro hos en pasient er initiale tiltak dialog og utredning av bakgrunnen for uroen og eventuelt arealbegrensning uten tvang. Dialogen kan videre inkludere tilbud om aktiviteter pasienten liker, tur ut, kontakt med pårørende, samtale med lege, eller legemiddel. Dersom pasientens uro likevel eskalerer med utagering og det oppstår fare for helse og sikkerhet hos pasienten og/eller omgivelsene, kan det bli nødvendig med skjerming, fastholding, tvangsmedisinering, bruk av mekaniske tvangsmidler (belter) eller eventuelt isolering.
I alderspsykiatrien er det viktig å huske at pasientene er personer som har levd et langt liv
I denne artikkelen ser vi på utviklingen i tvangsinnleggelser og bruk av tvangstiltak ved alderspsykiatrisk døgnenhet, OUS. Sykere pasienter tilsier mer bruk av tvang, mens lovendringen tilsier høyere terskel for tvangstiltak. Vår hypotese, basert på den store endringen i pasientgrunnlaget, var likevel en svak økning i tvangstiltak i perioden.
Materiale og metode
Døgnenhetene Vardåsen ble i årene 2009–2020 redusert fra tre til én enhet, som i 2021 flyttet til Gaustad. For å undersøke både eventuelle endringer i antall tvangsinnleggelser av totalt antall innleggelser og frekvens i bruk av tvangsvedtak på inneliggende pasienter i døgnenhetene, gikk vi gjennom årsmeldinger fra 2007 til 2020 (Psykisk helsevern døgnbehandling, Klinikk psykisk helse og avhengighet, OUS HF, 2009, 2010–2013, 2014.2015, 2017–2020), samt DIPS-dokumenter fra 2017 til 2019. Data som ble hentet ut:
Antall innleggelser totalt per år
Antall innleggelser på tvang per år
Antall senger per år
Antall tvangsvedtak på inneliggende pasienter per år
-
Frekvensen av diagnosene hjerneorganiske lidelser og ikke-hjerneorganiske per år
Hjerneorganiske lidelser: demens, delirium, hjerneslag, Parkinsons sykdom; forstyrrelser i tenkning, følelser og/eller atferd som skyldes organisk påvirkning av hjernens funksjon
Ikke-hjerneorganiske lidelser: i dette utvalget er angst, depresjon, bipolar lidelse og psykose inkludert
Data blir presentert som absolutte tall, gjennomsnitt med standardavvik (SD), samt prosent. Merk at samme pasient kan være innlagt flere ganger per år, og ulike vedtak kan være fattet på samme pasient. Tallene for disse parameterne må derfor tolkes med varsomhet.
Antall tvangsvedtak fattet på inneliggende pasienter ved alderspsykiatrisk døgnenhet(er) ble sammenlignet med tilsvarende vedtak rapportert ved psykoseenhetene ved OUS (Dikemark og Gaustad), som rapportert av Alexandersen i 2020. Psykoser opptrer også innen alderspsykiatrien, i tillegg til kognitiv svikt og delirium.
Det ble av resursmessige årsaker valgt ikke å utrede antall tvangsinnleggelser og -vedtak per pasient per år. På grunn av sammenslåing av enheter opp gjennom tidene og flytting er det begrenset tilgang på data om tidligere innlagte pasienter og tvangsprotokoller tilknyttet disse. Tilgang ville krevd spesiell tillatelse. Gjennomgang av årsmeldinger for perioden ble derfor valgt som kildemateriale. Under gjennomgangen ble det avdekket mangler tilknyttet data, særlig for 2017 til 2019. Derfor så vi også på DIPS-dokumentasjon for utfyllende informasjon.
Resultater
Sengeantallet ved alderspsykiatrisk avdeling har gradvis blitt redusert fra 119 i 1970 til dagens 13 (tabell 1), og behandlingstiden har blitt redusert fra år til uker.
Tabell 1
Antall sengeplasser og gjennomsnittlig liggetid ved alderspsykiatrisk døgnenhet, OUS, 2009–2021

Liggetiden fra 2009 til 2020 har gått ned med tilnærmet 41 %, noe som impliserer raskere utredning og behandling. I løpet av perioden fra 2007 til 2021 har antall døgnplasser blitt mer enn halvert, derav har terskelen for innleggelser blitt hevet, og de friskeste pasientene behandles nå poliklinisk. Vedtak om skjerming og undersøkelse og behandling uten eget samtykke har økt i perioden, noe som kanskje gjenspeiler lavere grad av sykdomsinnsikt og samtykkekompetanse hos pasienter som nå innlegges. I det samme tidsrommet har lovverket fokusert på mindre bruk av tvang. Undersøkelse og behandling av psykisk lidelse uten eget samtykke kan bare skje med hjemmel i Psykisk helsevernloven (phvl.), som ble skjerpet i 2017. Hvis en pasient med demens også har psykiske lidelser, er det phvl. som regulerer eventuell tvangsbehandling.
Totalt antall innleggelser er redusert fra 2007 til 2020, mens antall innleggelser på tvang etter Psykisk helsevernloven (phvl.) økte svakt (figur 1).
Figur 1
Fordeling av antall innleggelser frivillig og på tvang ved alderspsykiatrisk avdeling, OUS, i perioden 2007 til 2020
Merknad. Figuren viser antall frivillige innleggelser (lys oransje søyler) og antall tvangsinnleggelser (oransje søyler) etter § 3–2 (tvungen observasjon) og § 3–3 (tvungen innleggelse) av totalt antall innleggelser per år i alderspsykiatrisk døgnenhet ved OUS. Merk at det kan være flere innleggelser på samme pasient både i det enkelte år og fra år til år.
Tabell 1 og figur 1 over representerer data for innleggelser på tvang i perioden 2007 til 2020. Det kan oppstå behov for tvangsvedtak på inneliggende pasienter uavhengig av om pasienten er innlagt frivillig eller på tvang.
Fra 2007 til og med 2016 var gjennomsnittlig prosent tvangsinnleggelser cirka 17 %, mens fra 2017 til 2020 var gjennomsnittet 23 %. Antall tvangsinnleggelser økte med 10 % fra 2016 til 2017. Fra 2017 til 2020 falt antall tvangsinnleggelser med 14 %. I 2020 var andel tvangsinnleggelser 17 % og tilsvarte snittet i perioden 2007 til 2016. Den største gruppen innleggelser i hele perioden var pasienter med ikke-hjerneorganiske lidelser (angst, depresjon, bipolar lidelse og psykose), og i 2020 utgjorde denne gruppen 64 av 113 innleggelser.
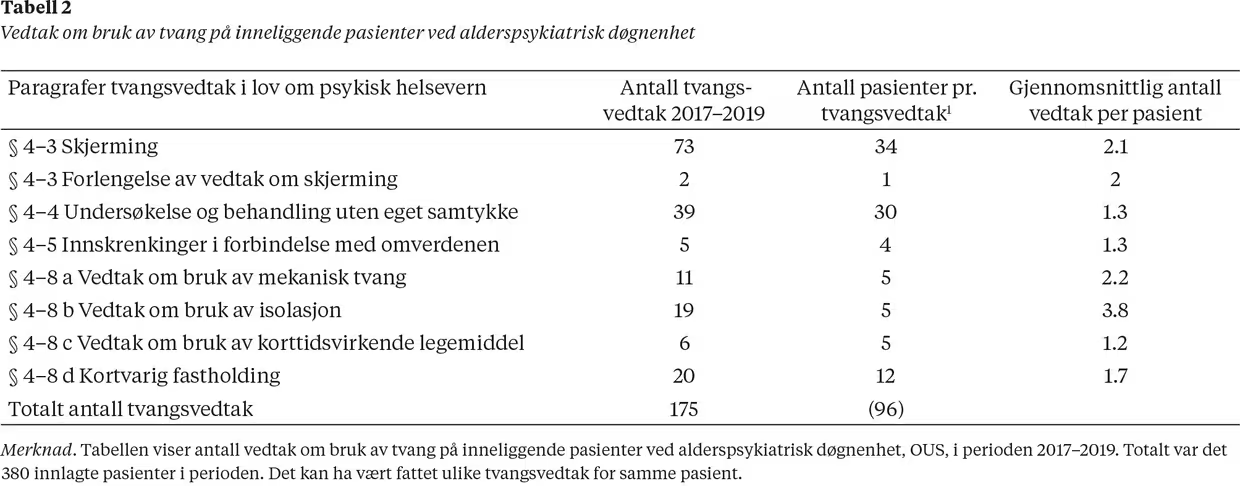
Tvangsvedtak fattet på inneliggende pasienter i perioden 2017–2019 er vist i tabell 2. Hyppigst forekommende er bruk av skjerming (n = 73) og undersøkelse og behandling uten eget samtykke (n = 39). Deretter kommer vedtak om kortvarig fastholding (n = 20), isolasjon (n = 19) og bruk av mekanisk tvang (n = 11). Antall tvangsvedtak fordelt på pasienter som opplevde tvangstiltak i samme periode, varierte fra cirka 1 (§ 4–8 c) til cirka 4 (§ 4–8 b).
Totalt antall tvangsvedtak fattet på inneliggende pasienter i perioden 2009–2019 er vist i figur 2. Antall tvangsvedtak øker gjennom perioden, og bruk av skjerming (§ 4–3) og undersøkelse og behandling uten eget samtykke (§ 4–4) er hyppigst forekommende. Årene 2016 og 2017 har spesielt høyt antall tvangsvedtak, og vedtak om skjerming (§ 4–3) utgjør hovedandelen. Det er en økende trend med vedtak om bruk av undersøkelse og behandling uten eget samtykke (§ 4–4) og overføring uten samtykke (§ 4–10) fra 2015 til 2019.
Figur 2
Totalt antall vedtak om bruk av tvang fordelt på paragrafer
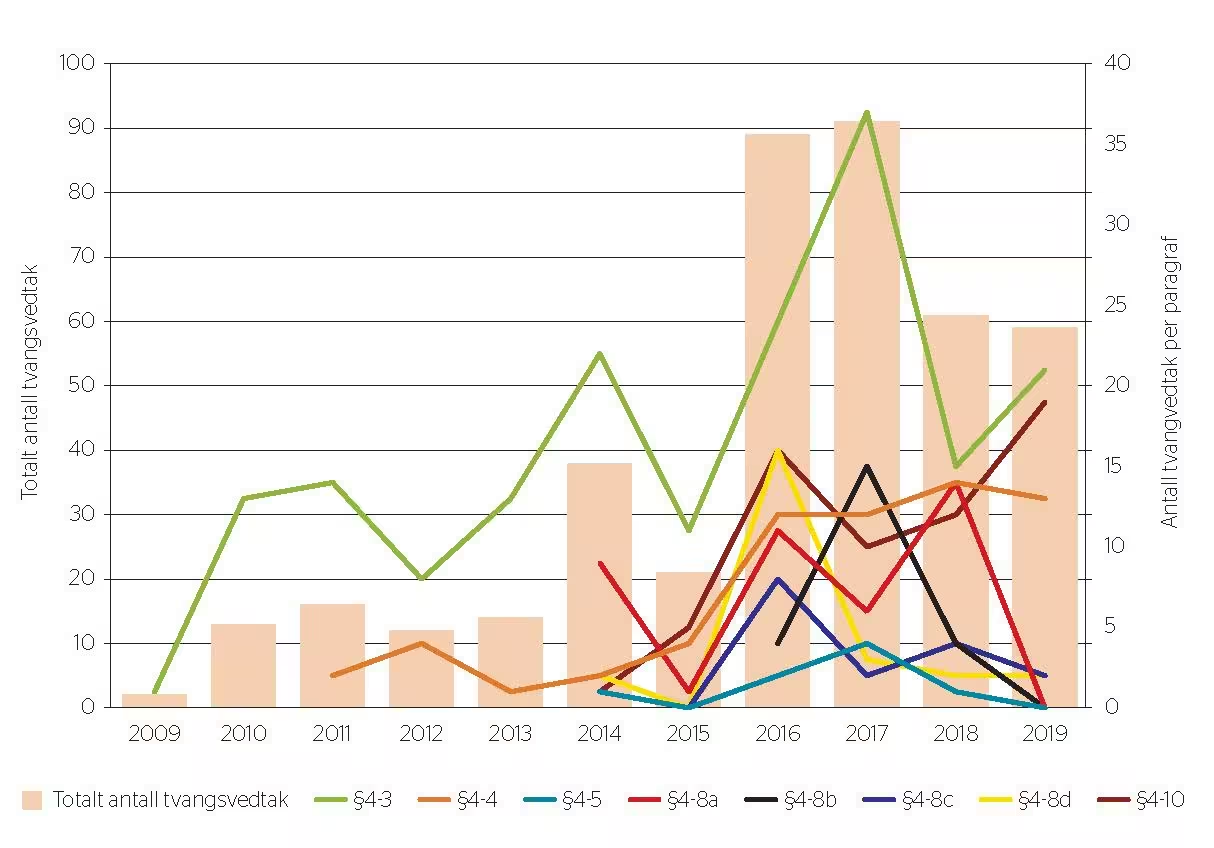
Merknad. Illustrasjon av totalt antall tvangsvedtak forankret i psykisk helsevernlov ved alderspsykiatrisk døgnenhet(er), OUS, og tvangsvedtak per paragraf, angitt per år. Merk ulik skala på aksene. § 4–3: skjerming; § 4–4: undersøkelse og behandling uten eget samtykke; § 4–5: innskrenkinger i forbindelse med omverdenen; § 4–8 a: mekaniske tvangsmidler; b: isolasjon; c: korttidsvirkende legemiddel; d: kortvarig fastholding; § 4 - 10: overføring uten samtykke. Kilde: Årsmeldinger.
Sammenlignet med psykoseenheter ved OUS ble det fattet betydelig færre tvangsvedtak i alderspsykiatrien i perioden 2017 til 2019 (tabell 3).
Tabell 3
Tvangsvedtak i henholdsvis alderspsykiatrisk døgnenhet og psykoseenhetene ved OUS
Diskusjon
Tvangsinnleggelser
I likhet med alderspsykiatrisk avdeling viser forekomsten av tvangsinnleggelser en økning i hele landet fra 2017 (Helsedirektoratet, 2020).
Helsedirektoratets rapport (2020) viser en økning i andelen tvangsinnleggelser generelt i voksenpsykiatri fra 2017. Tilsvarende finner vi en svakt økende trend i andelen tvangsinnleggelser på alderspsykiatrisk døgnenhet, OUS, i perioden mellom 2007 og 2020 (fig. 1). Gjennomsnittlig økning av tvangsinnleggelser før og etter 2017 var henholdsvis 17 % og 23 % av totalt antall innleggelser. Det var dessverre ikke mulig å sammenligne antall tvangsinnleggelser med andre alderspsykiatriske avdelinger grunnet få rapporterte data i Helsedirektoratets oversikt (Helsedirektoratet, 2018a). Noe av årsaken til økningen i tvangsinnleggelser innen psykisk helsevern på landsbasis kan være vedtaksfestingen av tilbakeholdelse og behandling av pasienter som ikke kan avgi et gyldig samtykke, og økt oppmerksomhet om at vedtaksplikten også gjelder for pasienter som ikke aktivt motsetter seg behandlingen (Helsedirektoratet, 2020).
Det kan være flere årsaker til en eventuell økning i andel tvangsinnleggelser i alderspsykiatrien. Pasientene er kanskje sykere enn tidligere grunnet endringer i helsetjenesten med økt behandling på lavere nivå, døgnenheten er blitt mer spisset og med færre sengeplasser (tabell 1), og kravet om vurdering av samtykkekompetanse basert på at pasienten skal forstå kriteriene, reflektere og anerkjenne vedtaket, ble skjerpet i phvl. 01.09.2017. Innføring av samtykkekravet kan ha vært medvirkende til økt andel tvangsinnleggelser i 2017. Kunnskap og erfaring om hva samtykkekravet innebærer, kan ha økt etter 2017, siden andel tvangsinnleggelser i 2020 var på 16.8 % og tilsvarte snittet i perioden 2007 til 2016 (fig. 1).
Når eldre blir psykisk syke, er tidsfaktoren spesielt viktig for å komme i posisjon for å hjelpe pasienten. Eldre har generelt redusert kapasitet til å være i en sykdomstilstand. Dersom tiltak ikke iverksettes tidlig, kan det få uheldige konsekvenser for pasienten både fysisk, psykisk, sosialt og økonomisk. Mange eldre bor alene eller har samboer/ektefelle som også er svekket, slik at sykdommen kan utvikle seg i lang tid før de får hjelp for sine utfordringer, noe som kan resultere i tvangsinnleggelse.
Tvangsvedtak fattet på inneliggende pasienter
Dersom dialog og arealbegrensning uten tvang ikke fører frem når pasienten er urolig, fattes vanligvis først vedtak om skjerming ved tvang (se tabell 2), både av hensyn til pasienten selv, medpasienter og personalet. Personale som behersker terapeutisk mestring av vold, leser ofte situasjonen tidlig, slik at de unngår, eller reduserer, hyppigheten av vedtak om bruk av mekanisk tvang (belter). Enheten avholder fagdager to ganger per år, både for fast personale og ekstravakter, der konflikthåndtering og forebygging av uro og utagering er fast innhold.
Innføring av samtykkekravet kan ha vært medvirkende til økt andel tvangsinnleggelser
Håndtering av tvangsvedtak krever økt kunnskap og kompetanse hos personalet. Det hender imidlertid at pasienten er så utagerende at bruk av mekanisk tvang er unngåelig, noe som gjenspeiles i at gjennomsnittlig antall vedtak per pasient varierte fra cirka 1 til cirka 4 (tabell 2). Det er for øvrig sannsynlig at noen pasienter ble utsatt for flere ulike typer tvangstiltak, slik at andelen pasienter per vedtak er enda lavere enn vist i tabell 2. Til sammenligning økte også andelen pasienter i døgnbehandling med minst ett tvangsvedtak fra 7.5 i 2017 til 8.98 i 2020 på landsbasis (Helsedirektoratet, 2018b).
Antall tvangsvedtak øker fra 2009 til 2019 (figur 2). De hyppigst forekommende tvangsvedtakene var bruk av skjerming og undersøkelse og behandling uten eget samtykke. Deretter kommer vedtak om henholdsvis kortvarig fastholding, isolasjon og bruk av mekaniske tvangsmidler (belter), som er tiltak for pasienter med utagering og som utgjør en fare for sikkerheten. Den økende trenden med bruk av overføring uten samtykke (§ 4–10) fra 2015 til 2019 kan gjenspeile økt antall pasienter som overføres med tvang fra akuttpsykiatrisk avdeling til døgnenheten. Flere typer vedtak ble fattet fra 2014 (figur 2). Det kan skyldes at alle typer vedtak ikke er dokumentert i årsmeldingene, men i journaler og tvangsprotokoller som ikke er gjennomgått, se avsnitt «Materiale og metode». Når det er svingninger i bruk av vedtaksparagrafer de fire siste år (figur 2), kan det tilskrives flere vedtak på samme pasient, noe som gir utslag som vist i tabell 2.
I alderspsykiatrien opptrer psykoser i tillegg til kognitiv svikt og delirium. Den største gruppen innleggelser i 2020 var pasienter med ikke-hjerneorganiske lidelser (n = 64 av 113). Det betyr ikke nødvendigvis at det ikke er behov for tvangsvedtak, både skjerming og tvungen undersøkelse og behandling uten eget samtykke har økt (figur 2). Det kan for eksempel gjenspeile behov for raskt å behandle lidelsen for å unngå at pasienten dekompenserer mer enn nødvendig, det vil si blir sykere. Sammenlignet med psykoseenhetene, OUS, ble det fattet betydelig færre tvangsvedtak i alderspsykiatrien, OUS, i perioden 2017 til 2019 (tabell 3). Årsakene til forskjellen ligger kanskje i at alderspsykiatri både behandler og utreder færre pasienter med hjerneorganiske lidelser, fra 118 i 1970 til 16 pasienter i denne gruppen i 2020.
Brukerundersøkelser viser at flertallet av pasientene som ble behandlet med tvang, i stor grad (77 % i 2020) opplevde å ha fått informasjon om at det ble fattet et vedtak om bruk av tvang overfor dem (Folkehelseinstituttet, 2021).
Personalets kunnskap og kompetanse om bruk av tvang er avgjørende for best mulig håndtering, omsorg og behandling av pasienten. Dersom bruk av tvang er nødvendig for å få gitt helsehjelp, er det vesentlig at det så langt som mulig skjer på en omsorgsfull måte med respekt for pasientens fysiske og psykiske integritet (Helsedirektoratet, 2021). Ved alderspsykiatrisk døgnenhet jobbes det internt med kompetansebygging og tverrfaglig samarbeid for å håndtere tvangssituasjoner mest mulig skånsomt.
Konklusjon og videre arbeid
Med forbehold om at samme pasient kan være innlagt flere ganger per år og ulike vedtak kan være fattet på samme pasient, viser tallene at andel tvangsinnleggelser og antall tvangsvedtak ved alderspsykiatrisk døgnenhet har økt fra 2009 til 2019. I løpet av denne perioden har de formelle kravene til og fokus på tvangsvedtak i psykisk helsevern blitt strengere. Samtidig har det skjedd endringer som påvirker tallmaterialet, både organisatorisk i helsetjenesten og i pasientgrunnlaget. Det har også vært reduksjon i antall sengeplasser samt endringer i personalsammensetning og intern drift. Driveren i tvangsvedtak er skjerming og tvangsmedisinering i tillegg til tvungen overføring. Selv med et kompetent og bevisst personale kan pasientens tilstand kreve bruk av tvang. Miljøpersonalet, det vil si sykepleiere og helsefagarbeidere, jobber fortløpende med opplæring og vedlikehold av kunnskap om hvordan utagering og vold skal håndteres. Enheten har utviklet og gjennomført ukentlige litteraturmøter der man diskuterer forsknings- og fagartikler som er aktuelle for praksis, for å kunne jobbe forsknings- og kunnskapsbasert. I 2015 fikk avdelingen besøk av Europarådets Menneskerettighetskommisjon, som uttalte at det var «som å komme til et akademi med praktiske eksemplifiseringer», og at de var fornøyd.
Videre fagutvikling er imidlertid viktig. Et tiltak for å bedre behandlingen i tilfeller der tvang er nødvendig, kan være å samtale med pasienten om hvordan behandlingen kan bli bedre ved eventuelle senere situasjoner. For å fremme samarbeidet mellom tjenesten og pasienten kan det gjøres skriftlige avtaler, en slags «fremtidsfullmakt» for ivaretakelse av pasientens psykiske helse. En slik samtale bør fortrinnsvis gjennomføres ved utskriving fremfor rett etter hendelsen og når pasienten er i stand til å uttrykke sine erfaringer og følelser rundt temaet.
Sammendrag
I denne artikkelen har vi sett på utviklingen i tvangsinnleggelser og bruk av tvangstiltak ved alderspsykiatrisk døgnenhet, OUS, ved å gjennomgå årsmeldingene fra 2007 til 2020 og DIPS-dokumenter i perioden 2017 til og med 2019. I løpet av perioden har antall døgnplasser blitt mer enn halvert, derav har terskelen for innleggelser blitt hevet, og de friskeste pasientene behandles nå poliklinisk. Vedtak om skjerming og undersøkelse og behandling uten eget samtykke har økt i perioden, noe som kanskje gjenspeiler lavere grad av sykdomsinnsikt og samtykkekompetanse hos pasienter som nå innlegges. I det samme tidsrommet har lovverket fokusert på mindre bruk av tvang. Undersøkelse og behandling av psykisk lidelse uten eget samtykke kan bare skje med hjemmel i Psykisk helsevernloven (phvl.), som ble skjerpet i 2017. Hvis en pasient med demens også har psykiske lidelser, er det phvl. som regulerer eventuell tvangsbehandling. Sykere pasienter tilsier mer bruk av tvang, mens lovendringen tilsier høyere terskel for tvangstiltak. Vår hypotese, basert på den store endringen i pasientgrunnlaget, var likevel en svak økning i tvangstiltak i perioden.
I alderspsykiatri møter vi pasienter med ulike tilstander. Tankeforstyrrelse, angst, frustrasjon, agitasjon og aggresjon kan skape situasjoner som går ut over helse og sikkerhet, og kan derfor utløse bruk av tvang. For å forebygge og unngå slike situasjoner er det nødvendig med bakgrunnsinformasjon om pasienten, diagnostisering og optimalisering av tillitskapende tiltak både mellom personale og pasient og i miljøet, i tillegg til legemidler. Samarbeid med pårørende vektlegges sterkt, og gjensidig informasjonsutveksling mellom behandlere og pårørende kan bedre den individuelle behandlingen. Bruk av tvang er siste utvei når man ikke lykkes med dialog og samarbeid med pasienten. Hovedregelen er at man først forsøker adekvat og kvalitativt godt frivillig behandlingstilbud. Pasient- og brukerrettighetsloven § 4A-2 gir pasienter og brukere rett til øyeblikkelig og nødvendig hjelp fra kommunen, også når vedkommende ikke er samtykkekompetent på grunn av sykdommens art, som ved alvorlig sinnslidelse som psykose, demens eller psykisk utviklingshemming.
Ved døgnenheten, OUS, var det som forventet en svak økning i andelen av tvangsinnleggelser i perioden fra 2007 til 2020. Antall tvangsvedtak som ble fattet, har økt markant fra 2016, mens type vedtak viser liten variasjon i denne perioden.
Referanser
Alexandersen, G. (2020). Vedtak klinikken. DIPS, rapport D-88, OUS, internt dokument.
Almvik, R., Woods, P. & Rasmussen, K. (2000). The Broset violence checklist: Sensitivity, specificity, and interrater reability. Journal of Interpersonal Violence, 15(12), 1284–1296. https://doi.org/10.1177/088626000015012003
E-Håndbok OUS:https://ehandboken.ous-hf.no/searchDocuments?keyword=vold&searchInContents=0&type=1
Folkehelseinstituttet. (2021). Pasienters erfaringer med døgnopphold i psykisk helsevern. Årsrapport 2020, Helse Sør-Øst RHF [Inpatients' experiences with specialist mental health care] (PasOpp-tabellrapport 2021:415).
Helsedirektoratet. (2018a). Tvangsinnleggelser i psykisk helsevern for voksne [nettdokument] (sist faglig oppdatert 16. september 2021, lest 31. oktober 2021). https://www.helsedirektoratet.no/statistikk/kvalitetsindikatorer/psykisk-helse-for-voksne/tvangsinnleggelser-i-psykisk-helsevern-for-voksne
Helsedirektoratet. (2018b). Tvangsmiddelbruk i psykisk helsevern for voksne [nettdokument] (sist faglig oppdatert 16. september 2021, lest 02. november 2021). https://www.helsedirektoratet.no/statistikk/kvalitetsindikatorer/psykisk-helse-for-voksne/tvangsmiddelbruk-i-psykisk-helsevern-for-voksne
Helsedirektoratet. (2020). Tvang i psykisk helsevern – status etter lovendringene i 2017 (Rapport IS-2888).
Helsedirektoratet. (2021). Nasjonale faglige råd for forebygging og riktig bruk av tvang i psykisk helsevern for voksne [høringsutkast]. https://www.helsedirektoratet.no/horinger/nasjonale-faglige-rad-for-forebygging-og-riktig-bruk-av-tvang-i-psykisk-helsevern-for-voksne
Lillevik, O. G. & Øien, L. (2015). Hva er miljøterapi? Sykepleien, 103(5), 62. https://doi.org/10.4220/Sykepleiens.2015.54066
Morken, T., Baste, V., Johnsen, G. E., Rypdal, K., Palmstierna, T. & Hjulstad Johansen, I. (2018). The Staff Observation Aggression Scale – Revised (SOAS-R) – adjustment and validation for emergency primary health care. BMC Health Services Research, 18, Artikkel 335. https://doi.org/10.1186/s12913-018-3157-z
Psykisk helsevernloven. (1999). Lov om etablering og gjennomføring av psykisk helsevern (LOV-1999 - 07 - 02 - 62. Sist endret i LOV-2021 - 05 - 07 - 34). Lovdata. https://lovdata.no/dokument/NL/lov/1999-07-02-62
Royal College of Physicians. (2012). National Early Warning Score (NEWS) – Standardising the Assessment of Acute-Illness Severity in the NHS (Rapport).
Psykisk helsevern døgnbehandling, Klinikk psykisk helse og avhengighet, OUS HF, Ullevål sykehus. (2009). Årsmelding Alderspsykiatrisk seksjon Vardåsen.
Psykisk helsevern døgnbehandling, Klinikk psykisk helse og avhengighet, OUS HF, Ullevål sykehus. (2010–2013). Årsmelding Alderspsykiatrisk seksjon Vardåsen.
Psykisk helsevern døgnbehandling, Klinikk psykisk helse og avhengighet, OUS HF, Ullevål sykehus. (2014–2015). Årsmelding Alderspsykiatrisk seksjon Vardåsen.
Psykisk helsevern døgnbehandling, Klinikk psykisk helse og avhengighet, OUS HF, Ullevål sykehus. (2017–2020). Årsmelding Alderspsykiatrisk seksjon Vardåsen.
