Kartlegging av vansker hos sped- og småbarn
Rigmor Grette Moe & Pia Risholm Mothander
- Rigmor Grette Moe
- Pia Risholm Mothander
This paper presents the results of a study where disorders were diagnosed using the Diagnostic Classification of Mental Health and the Developmental Disorders of Infancy and Early Childhood (DC: 0–3) at Nic Waals Institute (NWI), in Oslo, Norway. During a three-year period 138 children under four who were referred to a parent-infant clinic, and were assessed and independently classified using both the DC: 0–3 and the ICD-10 systems. Fifty nine per cent of the children received a DC 0–3, Axis I classification. Regulatory disorders, disorders of affect and traumatic stress disorders were the most common diagnoses. Forty eight per cent received a DC: 0–3 Axis II classification of relationship disorder and 27 % received classifications in both DC: 0–3 Axes I and II.
Keywords: assessment, infant mental health, DC: 0–3, DC: 0–3 R, regulatory disorders, affect Disorders, Stress Disorders, Relationship Disorders.
Det nye diagnosesystemet «Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood (DC: 0–3)» gir psykologer og andre fagfolk et verktøy til å hjelpe sped- og småbarn i risikosonen for emosjonelle forstyrrelser.
Undersøkelsen er finansiert med midler fra R.BUP Øst og Sør. Deler av prevalensdataene er tidligere publisert i Mothander, P. R., & Moe, R. G. (2008). Infant mental health assessment: The use of DC 0–3 in an outpatient child psychiatric clinic in Scandinavia. Scandinavian Journal of Psychology, 49, 259–267.
Kunnskap om spedbarns- og småbarnsårenes betydning for barnets senere utvikling har ført til økt oppmerksomhet på behovet for forebyggende tiltak og tilpassede behandlingstilbud for barn i risiko i forhold til sårbarhet hos barnet og psykososiale belastninger i omsorgsmiljøet. I Regjeringens strategiplan for barns og unges psykiske helse fra 2003 (Tiltak 42) legges det vekt på tidlig intervensjon. Både prospektive og retrospektive undersøkelser viser at mye av den patologi som forekommer hos eldre barn og unge, kunne vært kartlagt og møtt med forebyggende tiltak eller behandling på et langt tidligere tidspunkt (Cummings et. al., 2000; Hundevadt, 2000; Mathiesen & Prior, 2006). Til tross for dette er psykososiale hjelpetilbud til spedbarns- og småbarnsfamilier lite utbygget på landsbasis.
For å kunne utvikle og iverksette forebyggende og behandlingsmessige tiltak er det nødvendig med økt kunnskap både om sped- og småbarns normale psykososiale utvikling og om hvordan emosjonelle forstyrrelser kommer til uttrykk hos små barn (Risholm Mothander & Moe, 2007; Moe, Moe & Smith, 2007). Spedbarnsforskningen har vist at spedbarnet har evne til å inngå i mellommenneskelig kontakt og samspill helt fra fødselen av (Trevarthen, 1979). Fra intersubjektiv utviklingsteori og klinisk erfaring vet vi mye om betydningen av den emosjonelle relasjonen mellom spedbarnet og de primære omsorgsgivere for barnets selvutvikling (Emde & Sameroff, 1989; Stern, 1985/2000). Forskningen omkring nevrobiologiske, atferdsmessige og sosiale spørsmål har ført til en større forståelse av alle de ulike aspekter som påvirker barnets utvikling og relasjonen mellom foreldre og barn. Utviklingen skjer som et resultat av en gjensidig påvirkning mellom barnet og miljøet. Barnet med sine biologisk betingede egenskaper endres i samspill med sine omgivelser over tid, samtidig som det påvirker og endrer sine omgivelser gjennom en transaksjonsprosess (Jf. Sameroff & Chandler, 1975; Sameroff, 2000).
Selv om spedbarnsforskningen har vist at spedbarn til en viss grad har sosial kompetanse, er det viktig å understreke at de er avhengige av emosjonelt tilgjengelige omsorgspersoner for at utviklingen skal forløpe normalt. Foreldrenes entusiasme og oppmuntring av spedbarnet til å utforske miljøet, og deres evne til å fungere som formidlere av felles opplevelser og inntrykk, er viktig for utviklingen av grunnleggende kognitive og sosiale ferdigheter (Broberg, Granqvist, Ivarsson & Risholm Mothander, 2006). Et godt eksempel på dette er språkutviklingen. Ifølge Kuhl (2000) er det emosjonelle, intersubjektive samspillet med de primære omsorgsgivere, med felles fokus, turtaking og imiteringen av språklyder, viktig for barnets innlæring av ord og språklig kompetanse. Fordi så godt som all grunnleggende språktilegnelse finner sted i løpet av de fire første leveår, konstituerer det intersubjektive samspillet etter hvert en viktig komponent i barns kommunikasjon og lek med andre, samt i deres indre representasjoner av relasjoner og følelser.
De vurderinger som gjøres i forhold til sped- og småbarns utvikling og psykiske helse, må bygge på det faktum at de er deltagere i relasjoner med voksne omsorgspersoner som de er totalt avhengige av for emosjonell og fysisk omsorg. Selv om alle barn har individuelle variasjoner i motorisk, sensorisk, språklig og interaktive mønstre og i sin egen utviklingsprogresjon, er kvaliteten på det affektive samspillet mellom barn og deres nærmeste omsorgspersoner av stor betydning for den tidlige psykososiale og kognitive utviklingen (Gopnik, Meltzoff & Kuhl, 1999; Broberg, Risholm Mothander, Granqvist & Ivarsson, 2008).
Vi vet i dag også mer om hvordan spedbarnets transaksjoner med det emosjonelle miljøet påvirker hjernens utvikling (Schore, 1994; Perry, 1995; Siegel, 1999). Formbarheten hos barn i den første levetiden er stor i forhold til å kunne rette opp en begynnende skjevutvikling. Alt dette er med på å understreke betydningen av å forstå sped- og småbarns vansker i et utviklingsperspektiv og å kunne komme tidlig til med individuelt tilpasset forebygging og behandling for å forhindre utvikling av mer alvorlige vansker.
Alle fem akser bør brukes for å få et best mulig helhetsbilde av alle de ulike faktorene som kan være medvirkende til barnets og familiens vansker
Ifølge retningslinjer for drift av Barnepsykiatriske poliklinikker skal alle barn som får hjelp i BUP-systemet, diagnostiseres. ICD 10 er det systemet som brukes i Norge i dag (WHO, 1992). I andre land i Europa, for eksempel Sverige, anvendes i større utstrekning det amerikanske DSM-systemet (APA, 2000). Til tross for at ICD-systemet er et fleraksesystem, som brukes for å beskrive sykdom og lidelser hos mennesker i alle aldre, har erfaringene vist at det er vanskelig å anvende ICD 10 for å beskrive forstyrrelser i små barns adferd. Det samme gjelder også for DSM IV (Risholm Mothander & Moe, 2007). Mange av kriteriene forutsetter en høyere motorisk, kognitiv og emosjonell modenhet enn de yngste barna har nådd på sitt utviklingstrinn. Symptomene hos små barn er oftest ikke så tydelige og klart avgrensede som de kriteriene som beskrives i ICD 10. Selv om det lille barnets symptomer eller utviklingsproblemer blir oppfattet som alvorlige, er oftest kategoriene i ICD 10 for grove til å kunne anvendes. Som en følge av dette blir det enten ikke satt noen diagnose, eller en bruker de uspesifikke kategoriene for forstyrrelser i tidlig barndom, noe som minsker diagnosens informasjonsverdi
Diagnosesytemet Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood (DC 0–3) og den reviderte utgaven DC: 0–3 R (Zero to Three, 2005) er i likhet med ICD 10 et deskriptivt klassifiseringssystem, men utviklet spesielt for å beskrive utviklingsforsinkelser og atferdsavvik hos barn under fire år. DC: 0–3 er utarbeidet av en tverrfaglig gruppe erfarne klinikere og spedbarnsforskere fra USA, Canada og Europa. «The Diagnostic Classification Task Force» ble nedsatt i 1987, på initiativ fra ZERO TO THREE National Center for Infants, Toddlers and Families i Washingon, DC, USA. Aksesystemet i DC: 0–3 tilbyr en måte å beskrive sped- og småbarns problemer på, innenfor en omsorgs- og samspillsramme. Dette gir en bedre mulighet for å ivareta en transaksjonell forståelsesmodell, det vil si hensynet til den gjensidige avhengigheten og påvirkningen som skjer over tid mellom barnet og dets primære omsorgsgivere. Samtidig tas det hensyn til den hurtige utviklings- og endringsprosessen som skjer hos små barn, og klassifiseringen eller diagnosen ses på som en ferskvare som må revurderes etter som barnet vokser og modnes. DC 0–3 er ikke tenkt brukt istedenfor ICD 10, men er et viktig tilleggsverktøy for å forstå og planlegge adekvate hjelpetiltak for de minste barna.
På bakgrunn av en fortløpende utprøving og evaluering av systemet ble det foretatt en revisjon som kom ut i 2005. Revisjonen skulle ikke endre klassifiseringskategoriene, men foreta nødvendige spesifikasjoner og klargjøring av kriterier for å muliggjøre større reliabilitet blant klinikerne, og fremme den evidensbaserte utviklingen av systemet. Noen av de viktigste endringene i den reviderte utgaven er tatt med i denne presentasjonen av systemet, til tross for at de data som presenteres her, er vurdert ved hjelp av første versjon av DC: 0–3 (Zero to Three,1994).
DC: 0–3 er bygget opp omkring fem akser, og dette systemet er beholdt i DC: 0–3 R, med noen endringer i betegnelsen av aksene:
Akse I: Primærdiagnoser (I DC: 0–3 R kalt Kliniske forstyrrelser). Denne aksen fokuserer på det enkelte barns symptomer
Akse II: Relasjonsklassifisering tar for seg kvaliteten i relasjonen til den eller de primære omsorgspersonene
Akse III: Medisinske og utviklingsrelaterte forstyrrelser og tilstander
Akse IV: Psykososiale stressfaktorer
Akse V: Funksjonelt emosjonelt utviklingsnivå (I DC: 0–3 R kalt Emosjonell og sosial fungering)
Akse I
Akse I inneholder syv diagnosekategorier: Traumatisk stressforstyrrelse (I DC: 0–3 R, kalt Posttraumatisk stress forstyrrelse), Affektiv forstyrrelse, Maladaptive stress forstyrrelser (I DC 0–3 R, kalt Tilpasningsforstyrrelse), Reguleringsforstyrrelse (I DC: 0–3 R, kalt Reguleringsforstyrrelse i forhold til bearbeiding av sensoriske stimuli), Forstyrrelse av adferd i forhold til søvn, Forstyrrelse av adferd i forhold til mat og Gjennomgripende relasjons og kommunikasjonsforstyrrelse MSDD (Multisystem Developmental Disorder), som er en beskrivelse av en sammensatt gruppe karakterisert ved ulik grad av utviklingsforsinkelser, atferdsavvik og autistiske trekk
Som svar på den kritikken som har vært reist rundt uklarheter om de ulike diagnosene, er det også gjort noen tilføyelser og endringer i undergrupper innenfor de ulike diagnosekategoriene for å sikre større brukervennlighet og grad av reliabilitet blant brukerne (Emde &Wiese, 2003). I retningslinjene for å sette diagnose ble det tidligere anbefalt at en valgte en primærdiagnose hvis mulig, mens DC: 0–3 R åpner for å kunne sette flere diagnoser parallelt.
Relasjonsvurdering, Akse II
Etter å ha vurdert barnets symptombilde etter kriteriene for Akse I er neste skritt å se barnets atferd i sammenheng med relasjonene til de nærmeste omsorgsgiverne. Ikke noe annet diagnosesystem legger så stor vekt på relasjonene som DC: 0–3. En del barn kan både ha et eget symptombilde på Akse I og relasjonsproblemer eller forstyrrelser beskrevet på Akse II. Andre barn viser ingen symptomer som fører til en diagnose under Akse I, men kan allikevel ha problemer som først og fremst forekommer i relasjonen med en eller begge foreldrene (Risholm Mothander & Moe, 2008). Dersom barnets vanskeligheter bare er knyttet til en spesifikk situasjon eller vansker i samvær med en bestemt person, registreres dette under Akse II. Det er imidlertid viktig å ikke overdiagnostisere relasjonen og patologisere for eksempel stress som er rimelig å forvente hos foreldre til barn med en spesiell følsomhet og reguleringsvansker.
Parent-Infant Relationship Global Assessment Scale, (PIR-GAS). PIR-GAS er en vurderingsskala som anvendes for å vurdere graden av tilpasning mellom barnet og foreldrene før en eventuell relasjonsforstyrrelsesdiagnose settes. Vurderingen er relasjonsspesifikk og blir gjort i forhold til begge foreldrene hver for seg, sammen med barnet. I vurderingen tas det hensyn til at relasjonen mellom foreldre og barn alltid er asymmetrisk, og at foreldre har større mulighet til å påvirke relasjonen enn barnet. Kvaliteten på samspillet, den affektive tonen og det psykologiske engasjementet vurderes etter spesifikke kriterier. Vurderingene graderes fra velfungerende, grader av belastning, til forstyrret relasjon, hvor barnets sikkerhet og utvikling kan stå i fare dersom det ikke interveneres.
I den første utgaven av DC: 0–3 beskrives seks ulike relasjonsforstyrrelseskategorier med undergrupper: Overinvolvert, Underinvolvert, Angstfylt/Spent, Aggressiv/Fiendtlig, Blandet relasjonsforstyrrelse, Overgrepsrelasjon. (I DC: 0–3 R er de ulike diagnosekategoriene sløyfet og erstattet med en Relationship Problem Checklist som tillater en å beskrive relasjonen basert på forekomst av overinvolvert, underinvolvert, engstelig/spent eller sint/fiendtlig atferd.)
Akse III
Denne aksen utgjør broen over til de mer medisinsk orienterte deskriptive diagnosesystemene. Her noteres informasjon om medisinske undersøkelser eller problemer som kanskje allerede er diagnostisert ved hjelp av ICD, DSM eller et annet kartleggingssystem.
Akse IV
Her er fokus flyttet fra en vurdering av individets symptom til en vurdering av hvordan barnet, innenfor rammen for sine relasjoner, kan møte det stress som finnes i de nærmeste omgivelser. Det handler både om hvordan foreldrene er i stand til å opptre som buffere mellom barnet og det ytre stress som familien utsettes for, og om hvordan barnet ut fra sin egen individuelle kompetanse er i stand til å bruke den beskyttelse som foreldrene tilbyr, og hvordan de faktiske stressfaktorene ser ut.
Akse V
Denne aksen beskriver barnet ut fra et sosioemosjonelt funksjons- og modningsperspektiv. Her betoner DC: 0–3 barnets emosjonelle modenhet som grunnlag for atferdsutviklingen, noe som er en forskyvning mot et tidligere fokus på et mer kognitivt utviklingsperspektiv innenfor barnepsykiatrien
Den kliniske kartleggings- og planleggingsprosessen
Å søke hjelp for problemer i forhold til et lite barn er vanskelig og sårbart (Greenspan, 1992; Sameroff & Mc Donough & Rosenblum, 2004; Stern, 1996; Moe, 1996). Respekt og lydhørhet overfor foreldrenes ønsker og den hjelp de ber om, må være grunnlaget for det samarbeidet som utvikles. Foreldrene kan ha søkt hjelp fordi de selv er bekymret, eller etter oppfordring fra andre som er bekymret for barnets utvikling. Klinikernes første oppgave er derfor sammen med foreldrene å prøve å ringe inn hva som er problemet slik de opplever det. I tillegg til anamnestiske opplysninger som omhandler barnets og familiens historie, samt spesielle hendelser rundt svangerskap, fødsel og tidlig utvikling, er det viktig med konkrete samspillsobservasjoner. Korte videoopptak av en lekesituasjon, samt en mer strukturert situasjon mellom foreldre og barn, er et godt hjelpemiddel for å kunne foreta en systematisk analyse av det som skjer i samspillet. Samtidig gir observasjonene en mulighet for å vurdere barnets fungering og holdepunkter for hvor en eventuelt bør gå videre med andre undersøkelser og tester av barnet. For å forstå det som skjer, må en se både på barnets og den voksnes bidrag, samt på den følelsesmessige grunntonen og kvaliteten i relasjonen. Ved å se tilbake på slike opptak sammen med foreldrene vil en kunne få en utvidet forståelse av det som skjer på filmen og hvordan dette stemmer med eller avviker fra hvordan barnet vanligvis fungerer og hva som ellers skjer i samspillet. Det er også en god måte for å sikre at foreldrenes bekymring er forstått og mottatt.
I vurderingen av barnets adferd prøver en å kartlegge barnets styrker og svakheter og å relatere dette til barnets utviklingsnivå. Ulike barnepsykiatriske undersøkelsesmetoder og psykologiske tester av barnet kan være nødvendig, og brukes etter behov i den enkelte familie. For barn med spesielle utviklingsvansker kan det også være behov for videre henvisning for spesialutredninger.
Når alt materialet er samlet inn, foretas det en samlet vurdering, og diagnosen som til slutt settes, bygger på alle de ledd som er beskrevet ovenfor, og innebærer mye mer enn en beskrivelse av barnets symptomer. Den bygger på det en sammen med foreldrene har klart å forstå av årsakene til de observerte symptomene, og blir i dette perspektivet en aktuell og samlet beskrivelse av barnets atferd og et grunnlag for hva slags tiltak som trengs og er adekvate på dette tidspunktet i barnets og familiens utvikling. Diagnosen er en ferskvare, med kortere holdbarhetstid jo yngre barnet er.
Den diagnostiske oppsummeringen er en kvalitetssikring for familien og et utgangspunkt for at klinikeren skal kunne tilby en meningsfull intervensjon. Diagnose er i seg selv til liten nytte dersom den ikke fører frem til en plan i samarbeid med de primære omsorgsgivere om hvordan den støtte og hjelp familien trenger, skal kunne utformes og iverksettes. Støtte til foreldrene slik at de selv kan gi best mulig utviklingsstøtte til barnet, ut fra barnets spesielle behov, er en viktig målsetting i arbeidet med sped- og småbarn. De psykologiske tiltakene kan være ulike former for samspillsbehandling eller andre former for foreldre–barn-tiltak rettet mot den enkelte familie eller en gruppe familier sammen.
Metode
Den kliniske bakgrunnen for prosjektet var det arbeidet som var gjort i sped- og småbarnsseksjonen ved NWI helt siden starten i 1982 (Moe, 1995) En viktig forutsetning for den empiriske kunnskap seksjonen har bygget sin virksomhet på, er det store og brede pasienttilfanget gjennom mange år. De kliniske erfaringene er samlet i samarbeid med ulike henvisende instanser, som barneavdelinger ved somatiske sykehus, voksenpsykiatriske klinikkavdelinger og distriktskontorer og fra førstelinjeinstitusjoner som helsestasjoner, habiliteringsteam, lokalt barnevern og bydelsbarnevern med flere.
Den omfattende virksomheten i forhold til ulike grupper og problemstillinger har vært mulig å gjennomføre fordi sped- og småbarnsseksjonen er en integrert del av en større klinisk enhet ved NWI med tilgang til de samlede ressurser som finnes der. Det nære samarbeidet mellom sped- og småbarnsseksjonen og den nevropsykologiske seksjonen har vært spesielt viktig for å kunne foreta en grundig utredning av barn med en biologisk sårbarhet og ulike utviklingsforstyrrelser for så å kunne utvikle et behandlingsopplegg på bakgrunn av en slik kartlegging. Målsettingen med prosjektet var å implementere DC: 0–3-diagnostikken i sped- og småbarnsseksjonen for å:
få en mer systematisk kunnskap om de barna som ble henvist til seksjonen
bli bedre i stand til å se og hjelpe det enkelte barn ut fra barnets unike egenskaper og muligheter,
utvikle en felles forståelse og et felles språk for å beskrive et barns styrke og sårbarhet,
få et bedre grunnlag for å kunne utvikle varierte behandlingstilbud ut fra det enkelte barns og den enkelte families behov.
Utvalg
I perioden januar 2001 till juli 2004, det vil si i en periode på 3½ år, har alle barn under fire år som ble henvist til NWIs sped- og småbarnsseksjon, blitt registrert i prosjektet (se også Risholm Mothander & Moe 2007; Risholm Mothander & Moe 2008) Av de 203 registrerte barna ble 138, (68 %) vurdert etter den samme diagnostiske prosedyren. Av de øvrige 65 familiene (32 %), som i denne rapporten utgjør bortfallsgruppen, ble 26 familier (12 %) henvist til andre hjelpeinstanser. Nitten familier (10 %) møtte ikke til timen de ble tilbudt på NWI, og 20 familier (10 %) hadde en kontakt på mindre enn 3 besøk, noe vi har vurdert til ikke å gi tilstrekkelig grunnlag for en diagnostisk klassifisering.
Alle registrerte barn ble klassifisert etter foreldrenes etniske bakgrunn. Mer enn halvparten, 76 %, av barna hadde norsk mor. I 60 % av familiene var begge foreldrene av norsk herkomst, og i 40 % var en eller begge foreldre av utenlandsk herkomst. Majoriteten av alle barna (65 %) bodde sammen med begge foreldrene. Den vurderte gruppen ble sammenholdt med bortfallsgruppen. Vi fant ingen signifikante forskjeller mellom gruppene når det gjaldt etnisk tilhørighet eller barnas bosted.
Alderen på de vurderte barna viste en jevn variasjon over de fire aldersklassene 0–1, 1–2, 2–3 og 3–4 år (figur 1). Kjønnsfordelingen i materialet var 61 gutter og 31 piker. Når alder ble relatert til kjønn, framstod det et mønster der andelen gutter øker med stigende alder (figur 2, se bilag). Vi fant ingen signifikante kjønnsforskjeller mellom den vurderte gruppen og bortfallsgruppen, men en signifikant forskjell mellom gruppene når det gjaldt alder (khi-2 = 9.697; df = 3; p = .021). Denne forskjellen innebar at det var flere barn i alderen 0–1 år i bortfallsgruppen.
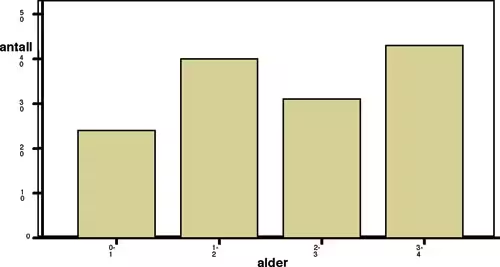
Figur 1. Antall vurderte barn i hver aldersgruppe
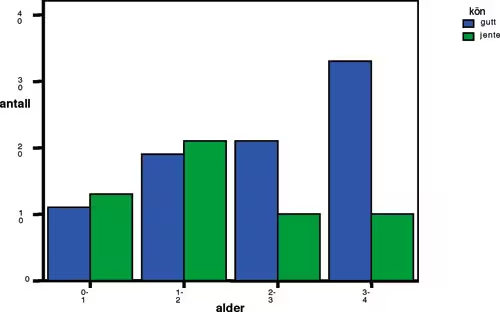
Figur 2. Antall vurderte barn i hver aldersgruppe relatert til kjønn. Blå farge = gutter. Grønn farge = jenter
Kliniske vurderinger
En deskriptiv vurdering av symptom- og problembildet ble gjort av samtlige barn med bruk av DC: 0–3-systemet, Akse I og Akse II. Klassifiseringen ble gjort av det kliniske teamet i sped- og småbarnsseksjonen, på grunnlag av anamnestiske opplysninger, videoinnspilte samspillsobservasjoner, evtentuelt barnepsykiatrisk legeundersøkelse eller andre psykologiske tester samt øvrig journalmateriale. Ambisjonen var å gjøre en vurdering etter 3–5 besøk og at et seniormedlem av teamet alltid skulle delta i den diagnostiske diskusjonen sammen med ansvarlig behandler. Ved fastsetting av diagnose på de to aksene ble manualen til DC: 0–3 fulgt (Zero to Three, 1994). Som norm for reliabilitet fungerte to seniormedarbeidere, Rigmor Grette Moe (RGM) og Pia Risholm Mothander (PRM), vekselvis. Det ble gjort en testing av interbedømmer-reliabilitet mellom de to bedømmerne. I fem tilfeldig utvalgte saker gjorde RGM og PRM uavhengige vurderinger på bakgrunn av skriftlig og videoinnspilt journalmateriale. I fire av sakene var det overensstemmende vurderinger både på Akse I og Akse II, i den femte saken mente begge at barnet hadde en diagnose på Akse I, men den ene vurderte barnets vansker primært som søvnproblemer, mens den andre vurderte det som reguleringsforstyrrelser. På vurderingen i Akse II var det ingen forskjell mellom de to bedømmerne. Tatt i betraktning at det i vurderingssituasjonen ikke fantes mulighet til dialog med ansvarlig behandler, men at vurderingen utelukkende ble foretatt ut fra skriftlig anamnestisk materiale og ut fra filmene, ansås reliabiliteten mellom RGM og PRM å være tilfredsstillende.
Foreldreskjemaer
En tid ute i prosjektet innførte vi spørreskjemaer som vi tilbød foreldre å fylle ut. Skjemaene ble delt ut til begge foreldrene av behandlingsansvarlig kliniker i forbindelse med ett av de tre første besøkene, og de ble oppfordret til å fylle ut hver sine skjemaer. I denne artikkelen presenteres data fra de to skjemaene som spør etter foreldrenes syn på barnets problem:
Child Behavior Checklist (CBCL) gir en samlet sum samt to delskalaer, en for ekstrovert og en for introvert symptombilde (Achenbach, 1997/ R-BUP, 2002).
Infant Toddler Symptom Checklist (ITSC) spør etter foreldrenes opplevelse av barnets sensitivitet og sensoriske følsomhet i en summert poengberegning (0–86) samt en vurdering av grad av bekymring på en firedelt skala (DeGangi, 1995)
CBCL finnes i norsk versjon, og ITSC er oversatt fra engelsk.
Resultater
Av 138 vurderte barn fikk 82 barn (59 %) en primærdiagnose i noen av de sju diagnosekategoriene som finnes under Akse I. De øvrige 56 barn (41 %) fikk en 00 diagnose. Resultatene er vist i tabell 1.
Tabell 1. DC 0–3 klassifisering akse I, n % av totalt antall barn | ||
|---|---|---|
Ingen diagnose |
56 |
(41 %) |
Traumatisk stressforstyrrelse |
14 |
(11 %) |
Affektiv forstyrrelse. |
21 |
(15 %) |
Maladaptiv stressforstyrrelse |
3 |
(2 %) |
Reguleringsforstyrrelse |
26 |
(19 %) |
Søvnforstyrrelse |
6 |
(4 %) |
Spiseforstyrrelse |
4 |
(3 %) |
«MSDD» |
8 |
(6 %) |
Sum |
138 |
(100 %) |
Av 138 vurderte barn ble 66 barn (48 %) vurdert til å ha en relasjonsforstyrrelse i akse II. Til dette kommer 55 barn (40 %) som ble vurdert å befinne seg i risiko for relasjonsforstyrrelse.
En sammenligning ble gjort mellom klassifiseringer i DC: 0–3-systemets Akse I og Akse II (tabell 2). Av tabellen framgår det at 27,5 % av den vurderte barngruppen ble vurdert til å ha både en akse I- og en Akse II-diagnose.
Tabell 2. Akse I og Akse II klassifiseringer uttrykt i absolutte tall samt prosent av total populasjon | ||
|---|---|---|
|
Akse II |
|
Akse I |
Ikke rel.forstyrrelse |
Rel.forstyrrelse |
|
Ikke primær diagnose % av totalt ant. barn |
28 (20,3 %) |
28 (20,3 %) |
|
Primær diagnose % av totalt ant. barn |
44 (31,9 %) |
38 (27,5 %) |
I gruppen barn som ikke fikk en relasjonsforstyrrelse, var det en stor andel barn med risiko for relasjonsforstyrrelser (40 % av totalmaterialet). Ettersom denne gruppen var så stor, ble det gjort en oppdeling av den (se tabell 3). Oppdelingen viser at 23,9 % av den totale gruppen har fått både en primærdiagnose og en risiko for relasjonsforstyrrelse. Kun 4,3 % av totalmaterialet gjenfinnes i gruppen med verken primærdiagnose eller problem i relasjonen. Det vil si at i 6 henviste bekymringssaker har dette ikke ført til diagnostiserbare problemer hverken hos barnet eller i relasjonen på undersøkelsestidspunktet. Tabellen viser også at diagnostiserte problemer hos barnet ikke alltid medfører forstyrrelser i relasjonen.
Tabell 3. Akse I og Akse II kategorier uttrykt i absolutte tall samt prosent av total populasjon | |||
|---|---|---|---|
|
Akse II |
|
|
Akse I |
Velfungerende relasjon |
Risiko for rel. forstyrrelse |
Relasjonsforstyrrelse |
|
Ikke primær diagnose % av totalt ant. barn |
6 (4,3 %) |
22 (15,9 %) |
28 (20,3 %) |
|
Primær diagnose % av totalt ant. barn |
11 (8,0 %) |
33 (23,9 %) |
38 (27,5 %) |
Av tabell 4 fremgår det hvordan barna innenfor Akse I-klassifiseringer fordelte sig i de ulike Akse II-klassifiseringene. Fordelingen viser at traume- og affektforstyrrelser gjenfinnes i alle de tre Akse II-klassifiseringene, mens søvn-, mat- og stressproblemer ikke gjenfinnes i gruppen med velfungerende relasjoner.
Tabell 4. Akse I diagnose i forhold til Akse II kategorier | |||
|---|---|---|---|
|
Akse II |
|
|
Akse I |
Velfungerende relasjon |
Risiko for rel. forstyrrelse |
Relasjonsforstyrrelse |
Traumeforstyrrelse |
3 (21,4 %) |
3 (21,4 %) |
8 (57,1 %) |
Affektforstyrrelse |
5 (23,8 %) |
6 (28,6 %) |
10 (47,6 %) |
Maladapt. Stressforstyrrelse |
0 |
2 (66,7 %) |
1 (33,3 %) |
Reguleringsforstyrrelse |
2 (7,7 %) |
11 (47,3 %) |
13 (50,0 %) |
Søvnforstyrrelse |
0 |
5 (83,3 %) |
1 (16,7 %) |
Spiseforstyrrelse |
0 |
3 (75,5 %) |
1 (25,0 %) |
MSDD |
1 (12,5 %) |
3 (37,5 %) |
4 (50,0 %) |
ICD 10
129 barn har også vært vurdert ved hjelp av ICD 10. Av disse 129 barna fikk 71 barn (55 %) en ICD-diagnose. Det har vært vanskelig å gjøre noen statistisk beregninger av forholdet mellom ulike DC 0–3- og ICD-diagnoser, da det var brukt en rekke ulike underdiagnoser og cellene derfor var altfor små for å gjøre tilforlatelige beregninger.
Foreldreskjemaer
Ved hjelp av de to spørreskjemane har foreldrene selv sagt noe om sin oppfatning av sine barns adferd ved hjelp av CBCL og sine barns følsomhet for stimuli ved hjelp av ITQ.
Antallet mødre som svarte på de ulike spørreskjemaene, var generelt høyere enn antallet fedre, noe som kan forklares med at mødrene generelt har vært engasjert i kontakten med NWI i større utstrekning enn fedrene.
Når det gjelder foreldrenes vurdering av barnets atferd CBCL (n = 28), var der ingen signifikante forskjeller mellom mødrenes og fedrenes vurderinger. Mødrenes CBCL T-verdi var m = 54.21; sd = 11.36 og fedrenes m = 51.82; sd = 11.59. Mødrenes CBCL-verdi for internt problembilde var m = 52.43, sd = 11.00 og fedrenes m = 49.57 sd = 10.95. Mødrenes CBCL-verdi for eksternt problembilde var m = 53.61; sd = 13.98, og fedrenes m = 52.32; sd = 11.33.
Ved foreldrenes vurdering av barnets følsomhet for stimuli ITSC (n=32) viste en parvis signifikansmåling av forskjeller mellom gruppene ingen forskjeller mellom mødregruppen og fedregruppen når det gjaldt ITSC-vurderingen. Verdien for mødregruppen var m = 20.97; sd = 15.40 og for fedregruppen m = 18.63; sd = 15.25. I den delskalaen som måler allmenn bekymring, fantes en tendens til at mødre var mer bekymret enn fedre i samme familie (Mødrenes verdi m = 2.14; sd = 1.07 og fedrenes m = 1.89; sd = 0.87, t = 1.655; df = 27; p = .10).
Vår konklusjon på analysene av mødrenes og fedrenes svar på spørreskjemaene er at når det gjelder vurdering av barnets adferd og følsomhet for stimuli, er det ingen signifikant forskjell mellom mødrenes og fedrenes opplevelsesnivå bortsett fra en tendens til større bekymring for barnets følsomhet for stimuli hos mødrene.
Diskusjon
Grunnlaget for det statistiske materialet som er samlet inn, er alle barn mellom null og fire år som ble henvist til seksjonen for sped- og småbarn og deres familier ved NWI innenfor et definert tidsrom. Bortfallet på 32 % kan sies å være forventet for en klinikk med en åpen inntakspolitikk. De første møtene med familien og henviseren må betraktes som en inntaksfase der behovet for videre hjelp eller henvisning til andre instanser blir avgjort. I bortfallet inngår også en gruppe som har fått mindre enn tre kontakter. Dette kan være familier som har hatt et mindre hjelpbehov og der ting har endret seg raskt ved en eller to samtaler med en barnepsykiatrisk fagperson, eller det kan være personer som er misfornøyd med den hjelpen som kan tilbys, og ønsker seg noe annet. I noen tilfeller har familien flyttet før en kartlegging er avsluttet eller barnevernet har overtatt.
Vår analyse av gruppene viser ingen signifikante forskjeller mellom den vurderte gruppen og bortfallsgruppen når det gjelder etnisk tilhørighet, boforhold eller kjønnsfordeling. Den eneste signifikante forskjellen er at andelen barn i den yngste aldersgruppen er større i bortfallsgruppen enn blant de vurderte barna. Om de vurderte barna kan en altså si at de utgjør et representativt utvalg av alle de barn som henvises til sped- og småbarnsseksjonen på NWI, med unntak av den yngste aldersgruppen, som er underrepresentert. Vår tolkning av det større bortfallet i den yngre barnegruppen er at henviseren iblant har vært mer urolig for foreldrenes evne til å ta omsorg for barnets behov enn familien selv har vært. Dette kan eksemplifiseres med at 45 % av henvisningene fra voksenpsykiatriske enheter gjaldt barn under 1 år.
Våre data viser at nesten 60 % av de barna som har vært igjennom en undersøkelsesfase, har fått en Akse I-diagnose, nesten 50 % har fått en relasjonsforstyrrelse på Akse II, og ytterligere 40 % vurderes til å være i risiko for en relasjonsforstyrrelse ifølge bedømmelsene på PIR-GAS. Kun en svært liten del av de familiene som har fått et tilbud (ca. 4 %), har blitt vurdert å være uten alvorlige problemer på det aktuelle tidspunktet. Det vil si at de familiene som henvises og får et tilbud om utredning ved NWI, har en barnepsykiatrisk problematikk som det er god grunn til å søke hjelp for. Innenfor akse I er reguleringsproblematikk, affektforstyrrelsesproblematikk og traumer de vanligste symptombildene hos barnet. Dette stemmer også med tallene som rapporteres fra andre barnepsykiatriske klinikker (Minde & Tidmarsch, 1997; Luby & Morgan, 1997; Thomas & Clarke, 1998; Thomas & Guskin, 2000). I det internasjonale arbeidet har disse barna ofte blitt samlet under rubrikken barn med «disruptive behaviour» Disse barna er ressurskrevende og får ofte problemer i barnehage og skole som krever ekstra tiltak ut over det vanlige.
Materialet viser også nytten av å ha en egen relasjonsakse. DC: 0–3 er det eneste diagnosesystemet som foruten en akse for primærdiagnose også har en egen akse for å fange inn de barna som primært er i risiko fordi de lever i et miljø som er preget av relasjonsproblematikk. Det er svært viktig å kunne fange opp de barna og familiene som har et lite vekstfremmende samspill, på et tidligst mulig tidspunkt, mens det nye familiesystemet er i utforming og barnets utviklingsmuligheter og hjernens fleksibilitet er størst, og dermed forhindre psykiske problemer og utviklingsvansker på et senere tidspunkt (Cicchetti & Tooth, 1997; Nelson & Bosquet, 2000). Behovet for to separate akser forsterkes av det faktum at vi ikke ser noen statistisk sammenheng mellom Akse I og Akse II. Det betyr at en diagnose i den ene aksen ikke automatisk leder til noen diagnose i den andre. Dette kan tolkes som at det er viktig å være oppmerksom på, og gjøre noe med, de underliggende risikable miljøfaktorene, allerede før barnet utvikler egne symptomer.
Våre data gir ingen signifikante skiller når det gjelder alder og diagnose. Når vi derimot ser på tallene samlet, finner vi en lavere forekomst av Akse I-diagnoser i aldersgruppen 0–1 år. Dette støtter også antagelsen foran om at risikofaktorer i miljøet ikke umiddelbart behøver å medføre symptomer hos barnet. Det samme gjelder den teoretiske diskusjonen som pågår omkring visse problembilder, for eksempel at reaksjoner på traume krever en viss kognitiv modenhet for å kunne uttrykkes (Guédeney et al., 2003; Keren, Feldman & Tyano, 2003). På samme måte kan det hevdes at mat-, søvn- og reguleringsproblematikk er vanskelig å diagnostisere det første halve leveåret, ettersom akkurat disse funksjonene utvikles og en vanskelig kan forvente et stabilt mønster før mot slutten av første leveår (DeGangi, 2000). Risikoen ved å bruke disse diagnosene er derfor at det en vurderer, er foreldrefunksjoner og miljøfaktorer istedenfor hva slags vansker hos barnet som ligger til grunn for adferden.
Når vi sammenligner DC: 0–3 med ICD 10, ser vi en overensstemmelse i brede kategorier, ved at de emosjonelle og adferdsrettede diagnosene er hyppigst anvendt i begge systemer. Ved bruk av ICD 10 ser vi imidlertid at det brukes en rekke ulike underdiagnoser, noe som kan være et uttrykk for at det er vanskelig å finne kriterier som er direkte anvendbare i forhold til de minste barna.
Når det gjelder foreldrenes oppfatning av sine barns adferd og følsomhet for ulike stimuli, er foreldrene ganske enige. Det finnes ingen signifikante statistiske forskjeller mellom mødrene og fedrene. Det kan naturligvis diskuteres om mødrene formidler en «familieversjon» av problemet, eller om en av foreldrene, den som er mest sammen med barnet, bestemmer hvilken oppfatning som gjelder. Innenfor tilknytningsforskning nevnes det at foreldre skaper en gjennomsnittskvalitet på den tilknytningen som tilbys barnet, og muligens gjør dette seg også gjeldende her (Cassidy & Shaver, 1999).
Oppsummering
Våre resultater viser at den kliniske situasjonen er kompleks, og at enkle sammenhenger er vanskelig å finne selv med ganske store barngrupper. I likhet med at tilknytningsforskningen i stadig større grad fokuserer på de medierende faktorenes betydning for utvikling av tilknytningsmønstre, kan vi anta at relasjonen mellom foreldres og barns psykiske helse ikke er så enkel å fastslå.. Dette bør likevel ikke hindre oss i å forsøke å kartlegge de symptombildene som barn og familier har, i den hensikt å forstå bedre likheter og ulikheter mellom ulike barns måte å uttrykke sine vansker på.
Med den kunnskap som i dag foreligger om spedbarns- og småbarnsårenes betydning for barnets senere utvikling, må det være et mål at tidlig bekymring fra foreldre eller helsepersonell blir fulgt opp og prioritert. Den grundige kartleggingsprosedyren i DC: 0–3 er en kvalitetssikring i forhold til den enkelte familie og det enkelte barn og i forhold til de tiltak som settes i verk.
Systemet er under utvikling og trenger i likhet med andre diagnostiske kartleggingsverktøy en kontinuerlig evaluering og revidering i takt med ny kunnskap (Emde & Wise, 2003).
En fortsatt systematisk utprøving av DC: 0–3R i forhold til systemets kliniske og forskningsmessige validitet og reliabilitet vil være et viktig ledd i arbeidet for å videreutvikle forebyggende tiltak og målrettede behandlingstilbud til flere sped- og småbarnsfamilier. Nasjonalt kompetansenettverk for sped- og småbarns psykiske helse, tilknyttet RBUP Øst og Sør, har derfor vedtatt at formidling av kunnskap om og systematisk utprøving av DC: 0–3R i Norge skal være et av satsningsområdene for nettverket. Målsettingen er at alle spedbarnsteam i Norge skal ha kjennskap til og kunne bruke DC: 0–3 R i tillegg til ICD 10. I det videre kliniske arbeidet og den forskningsmessige oppfølgingen av DC: 0–3 R bør alle fem akser brukes for å få et best mulig helhetsbilde av alle de ulike faktorer som kan være medvirkende til barnets og familiens vansker.
Referanser
Achenbach, T. M. (1997). Child Behavior Checklist. Liste over barns adferd i alderen 1½–5 år. R-BUP (2002).
APA, American Psychiatric Association (2000). DSM IVR, Diagnostic and Statistical Manual of Mental Disorders. Washington DC.
Broberg, A., Granqvist, P., Ivarsson, T. & Risholm Mothander, P. (2006). Anknytningsteori: Betydelsen av nära känslomässiga relationer. Stockholm: Natur & Kultur.
Broberg, A., Risholm Mothander, P., Granqvist, P. & Ivarsson, T. (2008). Anknytning i praktiken. Stockholm: Natur & Kultur.
Cassidy, J., Shaver, Ph.R. (1999). Handbook of attachment. New York: Guilford Press.
Cicchetti, D. & Tooth, S.L., (1997). Transactional ecological systems in developmental psychopathology. I S.S. Luthar, J. A. Burack, & D. Cicchetti (red.). Developmental psychopathology: Perspectives on adjustment, risk and disorder (s. 317–349) New York: Cambridge University Press.
Cordeiro, M.J., Da Silva, P.C. & Goldschmidt, T. (2003). Diagnostic Classification: Results from a clinical experience of three years with DC 0–3. Infant Mental Health Journal. Vol 24, No 4, 349–365.
Cummings, E.M., Davies, P.T. & Campbell, S.B. (2000). Developmental psychopathology and family process. New York: Guilford.
DeGangi, G. (1995). Infant/Toddler Symptom Checklist. Therapy Skill Builders.
DeGangi, G. (2000). Pediatric Disorders of Regulation in Affect and Behavior. San Diego: Academic Press.
Emde, R. N. & Sameroff, A.J. (1989). Understanding early relationship disturbances. I: A. J. Sameroff and R. N. Emde (red.). Relationship disturbances in early childhood. New York: Basic Books.
Emde, R.N. & Wise, B.K. (2003). The cup is half full: Initial Clinical Trials of DC 0–3 and a recommendation for revision. Infant Mental Health Journal. Vol 24, No 4, 437–446.
Gopnik, A., Meltzoff, A. & Kuhl, P. (1999). How babies think. London: Phoenix.
Greenspan, S.I. (1981). Psychopathology and Adaptation in Infancy and Early Childhood. Principles of Clinical Diagnosis and Preventive Intervention. NCCIP Clinical Infant Reports. No 1. Washington, DC: International University Press.
Greenspan S.I. (1992). Infancy and Early Childhood. The Practice of Clinical Assessment and Intervention with Emotional and Developmental Challenges. New York: International University Press.
Guédeney, N., Guédeney, A., Rabouam, C., Mintz, A-S., Danon, G., Moralès Huer, M. & Jacquemain F. (2003). The Zero-to-Three Diagnostic Classification: A contribution to the Validation of this Classification from a Sample of 85 Under-threes. Infant Mental Health Journal, 24, 4, 313–336.
Hundevadt, L (2000). Urolige barn i møte med hjelpeapparatet. Tidsskrift for Den norske Lægeforening, 5, (20), 584–587.
Keren, M., Feldman, R. & Tyano, S. (2003). A Five-Year Israeli Experience with the DC: 0–3 Classification System. Infant Mental Health Journal, 24, 4, 339–349.
Kuhl, P. K. (2000). Language, Mind and Brain: Experience Alters Perception. I: M.S. Gazzaniga, (red.) The New Cognitive Neuroscience. USA: MIT.
Lagerheim, B (1998). Att utvecklas med handikapp. Stockholm: Liber
Luby, J.L. & Morgan, K. (1997). Characteristics of an infant/preschool psychiatric clinic sample: Implications for clinical assessment and nosology. Infant Mental Health Journal. Vol 18, No 2, 209–220.
Mathiesen, K.S. & Prior, M. (2006). The impact of temperament factors and family functioning on resilience processes from infancy to school age. European journal of Developmental Psychology, 3, 357–387.
Minde, K. & Tidmarsch, L. (1997). The changing practices of an infant psychiatry program: The McGill experience. Infant Mental Health Journal. Vol 18, No 2, 135–144.
Moe, R. G. & Hansen, M. B. (1995). Forebygging og behandling av tidlige samspillsvansker. I: V. Bunkholdt og E. Larsen (red.). Metodisk barnevernsarbeid: Fokus på forståelse, sammenheng og tiltak. Oslo: TANO.
Moe, R.G. (1996). Tidlig satsning i sped- og småbarnsfamilier. I Einar Moe (red.). Barn i risiko i et samfunn i forandring. Skriftserie fra Nic Waals Institutt, nr.2
Moe, R. G. (1996). Foreldreterapeuten: Ekspert eller formidler og tilrettelegger for foreldrekompetanse. I: M. Kjær (red.). Skjønner du?. Kommunikasjon med barn. Oslo: Kommuneforlaget.
Moe, V. & Moe R.G. & Smith, L. (2007). I H.Haavind og H.Øvereeide (red.). Barn og unge i psykoterapi. Oslo: Gyldendal akademisk
Nelson, C. A., Bosquet, M. (2000). Neurobiology of Fetal and Infant Development: Implications for Infant Mental Health. I: Ch. Zeanah. Handbook of Infant Mental Health. New York: Guilford Press.
Perry, B.D., Pollard, R.A., Blakely, T.L. & Vigilante, D. (1995) Childhood trauma, The neurobiology of adaptation, and use-dependent development of the brain: How states become traits. Infant Mental Health Journal,nr. 16 s. 271–291
Risholm Mothander P. & Moe R.G. (2007). Småbarnspsykiatrisk diagnostik med DC 0–3, Socialmedicinsk tidskrift. Nr 1, 66–76.
Risholm Mothander P. & Moe R.G. (2008). Infant Mental Helath Assessment: The use of DC 0–3 in an outpatient child psychiatric clinic in Scandinavia. Scandinavian Journal of Psychology, Vol. 49, 259–267.
Sameroff, A.J. (2000). Ecological perspectives on developmental risk. I: J.D. Osofsky & H.E.Fitzgerald (red.). WAIMH Handbook of infant mental health, Vol. 4. Infant mental health in groups at high risk. New York: Wiley.
Sameroff, A. J. & Chandler M. J. (1975). Reproductive risk and the continuum of caretaking causualty. I: F. D. Horowiitz, M. S. Scarr Salapatek, og G. Sieegel (red.). Review of child development research: bd.4. Chicago: University of Chicago Press.
Sameroff, A.J. & Emde, R.N. (1989) Relationship disturbances in early childhood. New york: Basic Books.
Sameroff, S. C., Mc Donough, S. C. & Rosenblum, K. L. (red.) (2004). Treating parent-infant relationship problems. Strategies for intervention. New York: Guilford Press.
Schore, A.N. (1994). Affect regulation and the origin of the self: The neurobiology of emotional development. Hillsdale, NJ: Erlbaum.
Siegel, D. J. (1999). The Developing Mind Toward a Neurobiology of Interpersonal Experience. New York: Guilford Press.
Stern, D. N. (1996). The Motherhood constellation. New York: Basic Books.
Stern D.N. (1985/2000). The Interpersonal World of the Infant. New York: Basic Books.
Thomas, J.M. & Clark, R. (1998). Disruptive behavior in the very young child: Diagnostic Classification 0–3 guides identification of risk factors and relational interventions. Infant Mental Health Journal. Vol 19, 229–244.
Thomas, J.M. & Guskin, K.A. (2001). Disruptive behaviour in young children: What does it mean? Journal of the American Academy of Child and Adolescent Psychiatry, 40, 44–45.
Trevarthen, C. (1979). Communication and co-operation in early infancy. A description of primary intersubjectivity. I: M. Bullara (red.). Before speech: The beginning of human communication. London: Cambridge University Press.
World Health Organization. (1992). ICD 10. International Classification of Diseases.
Zero to Three, National Center for Clinical Infant Programs (1994). Diagnostic Classification: 0–3, Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood. Washington, DC.
Zero to Three, National Center for Clinical Infant Programs (2005). Diagnostic Classification: 0–3R, Diagnostic Classification of Mental Health and Developmental Disorders of Infancy and Early Childhood. Washington, DC.
