En metakognitiv behandlingsmodell ved tvangslidelser
Bjarne Hansen & Patrick A. Vogel
- Bjarne Hansen
- Patrick A. Vogel
Metacognitive treatmentmodel for obsessive compulsive disorder
From a metacognitive perspective obsessive thoughts are considered to be a normal and benign phenomenon that patients with obsessive compulsive disorder misinterpret as dangerous. Patients often interpret such thoughts as indicators of harmful events (Thought Event Fusion), actions (Thought Action Fusion) or contamination (Thought Object Fusion). From a metacognitive perspective the aim of treatment is to help the patients modify their erroneous and negative interpretations of obsessive thoughts. In this article a metacognitive model of OCD and a treatment based on this model is presented.
Metakognisjon er tenkning omkring egen tenkning. Gjennom behandlingen lærer pasientene at tvangstanker er meningsløse og en del av den normale strømmen av tanker og impulser.
Innledning
Tvangslidelser regnes for å være den fjerde mest utbredte psykiske lidelse, og rammer til enhver tid rundt 1.6 % av befolkningen (Karno et al., 1988). Lidelsen består som oftest av både tvangstanker og tvangshandlinger. Tvangstanker er tilbakevendende forstyrrende eller meningsløse tanker, idéer, fantasier eller impulser som pasienten forsøker å ignorere eller se bort fra, uten at dette lykkes. Innholdet er ofte knyttet til temaer som smitte, tvil og aggressive eller seksuelle impulser. Tvangshandlinger er gjentatt meningsløs atferd som vasking og sjekking, eller mentale ritualer som telling og gjentakelse av spesielle ord. Disse utføres for å forebygge fare eller nøytralisere ubehag og angst. Pasientene kan likevel oppleve atferden som meningsløs eller tåpelig (American Psychological Association, 1994).
Få personer med tvangslidelser søker behandling, noe som kan henge sammen med at behandlingsmulighetene ofte er svært begrensede. Det er fremdeles altfor få behandlere som behersker metodene som har vist seg å gi best behandlingsresultat. Psykodynamiske tilnærminger var, på tross av mangel på dokumentert effekt, lenge dominerende i behandling av lidelsen. Frem til 50-tallet ble også kirurgiske inngrep benyttet regelmessig i alvorlige tilfeller, en praksis som i dag er svært sjelden. Selv om medikamentell behandling har vist seg å gi betydelig bedring for mange pasienter, er det mange som i liten eller ingen grad responderer, og risikoen for tilbakefall etter endt behandling er meget stor (Abel, 1993).
På 60-tallet ble det utviklet behandlingsformer basert på læringsteori, som viste seg å gi bedring for mange med tvangslidelser (Meyer, 1966). Den mest effektive behandlingen har vist seg å være en kombinasjon av eksponering og responsprevensjon. Det vil si at pasienten utsetter seg for de fryktede situasjonene uten å gjøre bruk av angstreduserende ritualer. Av pasienter som fullfører behandlingen, oppnår 60 til 80 % av pasienten symptomreduksjon på 25 % eller mer (Marks et al., 1988). Selv om denne metoden har vist seg effektiv, har den også klare begrensninger. Behandlingsformen innebærer betydelig ubehag for pasientene, og mange trekker seg før eller tidlig i behandlingen. Det er derfor et stort behov for å utvikle nye behandlingsmetoder som er egnet til å hjelpe dem som ikke har nytte av de etablerte metodene.
I de senere årene har flere funn ført til en økende interesse for metakognitive modeller for forståelse og behandling av tvangslidelser. Metakognisjon kan defineres som forsøk på å regulere tanker og antakelser om tanker og tankeprosesser (Purdon & Clark, 1999). Det er vist at påtrengende og ubehagelige tanker forekommer hos så mange som 80 til 88 % av befolkningen (Rachman & de Silva, 1978). Den største forskjellen mellom dem med og dem uten tvangslidelse er hvordan man forholder seg til egne tanker (Emmelkamp & Aardema, 1999).
Personer med tvangslidelse har en tendens til å oppfatte meningsløse, påtrengende tanker som tegn på katastrofale hendelser, og disse personene vil derfor i større grad enn andre forsøker å kontrollere og undertrykke slike tanker (Abramowitz et al., 2003). Slike forsøk fører paradoksalt til økt frekvens av de aktuelle tankene (Wegner, Schneider, Carter & White, 1987). Også urealistiske antakelser om egen evne til å avverge katastrofale hendelser kan bidra til utvikling og opprettholdelse av tvangshandlinger (Wells, 2000).
En metakognitiv modell ved tvangslidelse
Den følgende fremstillingen er basert på Adrian Wells’ (2000) modell for metakognitiv terapi ved tvangslidelser. Modellen fremstiller faktorer som har betydning for opprettholdelse av tvangslidelse. Ifølge modellen tolker pasientene tvangstanker som tegn på at noe ubehagelig har skjedd, eller kan komme til å skje. Samtidig aktiveres forestillinger om løsninger for å forhindre dette i form av tvangshandlinger. I modellen antas det at tolkningene fører til emosjonelle reaksjoner og utføring av tvangshandlinger som i neste omgang ofte resulterer i økt oppmerksomhet på og sensitivitet i forhold til tvangstanker. Tolkning, emosjonell- og atferdsrespons utgjør gjennom dette en negativ sirkel. I modellen antas det at dersom pasienter ikke hadde feiltolket betydningen av tvangstanker, ville grunnlaget for den emosjonelle responsen og behovet for å utføre tvangshandlinger falt bort.
Metakognisjon
En rekke stimuli (som sirener, synlig skitt, kniver ol.) kan gi opphav til tvangstanker. Pasienter med OCD oppfatter ofte disse tankene som betydningsfulle og som tegn på fare.
Tanke–hendelse-fusjon består i antakelser om at ens tanker er tegn på, eller kan ha innvirkning på, eksterne hendelser. Eksempler er: «Når jeg ser for meg ulykker, er dette tegn på at disse kommer til å inntreffe», eller «Når jeg ser for meg ulykker, kan dette forårsake disse.»
Tanke–handling-fusjon består i antakelser om at tanker kan moralsk sidestilles med, eller forårsake, at man utfører uønskede handlinger. Et eksempel er: «Tanker om å skade andre viser at jeg kan miste kontrollen og gjøre det.»
Tanke–objekt-fusjon er antakelser om at tanker og følelser kan overføres eller «smitte» gjennom objekter. Et eksempel er: «Jeg kan bli smittet av andres tanker og følelser dersom jeg kommer i kontakt med gjenstander de har vært i kontakt med.»
Atferdsrespons
Tvangshandlinger består enten av handlinger som vasking, sjekking og overdreven orden, eller mentale ritualer som tankeundertrykkelse, grubling, telling, repetisjon, selektiv oppmerksomhet og distraksjon. Forsøk på å nøytralisere de antatt negative konsekvensene av tvangstankene innebærer økt opptatthet av egne tanker som igjen kan øke sannsynligheten for at nye uønskede tanker dukker opp.
Når katastrofale hendelser eller handlinger ikke inntreffer, blir dette tolket som bevis for at ritualene virker. Tvangshandlingene medfører med andre ord at pasientene går glipp av informasjon som kunne avkreftet de uriktige antakelsene, noe som bidrar til å opprettholde antakelsene. Tvangshandlingene blir følgelig vurdert som positive eller nødvendige. Her er noen eksempler på positive antakelser:
Jeg må kontrollere tankene mine for å forhindre uønskede konsekvenser
Jeg må utføre ritualene for å være trygg
Jeg må «huske alt» for å vite om jeg har utført noe uønsket
Jeg får det uutholdelig dersom jeg ikke utfører tvangshandlingene
2006 - 07 - 709 - 01-b.jpg Figur 1. En metakognitiv modell for beskrivelse av tvangslidelse. Fra Wells (1997) med forfatterens samtykke.
Etter hvert som utføring av tvangshandlinger øker i omfang, er det også vanlig at handlingene blir vurdert som negative eller skadelige. Her er eksempler på negative antakelser:
Jeg kan «miste kontrollen» om jeg fortsetter å utføre tvangshandlingene
Jeg kan bli syk av å holde på med tvangshandlingene
Jeg har ingen kontroll over tvangshandlingene
Tvangshandlingene kommer til å ta over livet mitt
Emosjonell reaksjon
Negative emosjoner som angst oppstår når tvangstanker blir tolket negativt, eksempelvis som tegn på fare eller at en holder på å miste kontroll. Gjennom dette kan metakognisjoner og emosjoner forsterke hverandre i en ond sirkel. Pasienter med seksuelle tvangstanker kan feiltolke angstsymptomer som bevis for at de holder på å bli seksuelt opphisset av de uønskede tankene, noe som øker sikkerheten om at de er perverse og utilregnelige.
Angst og andre negative emosjoner kan medføre økt oppmerksomhet mot potensielle tvangstanker. Terskelen for å oppdage slike tanker kan bli lavere, og slik øke behovet for utføring av tvangshandlinger. Mange pasienter har også metakognisjoner forbundet med emosjonene ved at de antar at emosjonene kan komme ut av kontroll og medføre alvorlige negative konsekvenser, eller bli varige, dersom ritualene ikke utføres.
Signaler for å regulere atferd
Ifølge modellen vektlegges også betydningen av de kriteriene pasienter benytter for å avgjøre når det er behov for igangsettelse av tvangshandlinger (startsignaler), og når dette behovet ikke lengre er til stede (stopp-signaler). Eksempelvis kan mangel på hukommelse tolkes som et tegn på at pasienten har utført en fryktelig handling og ifølge pasienten kun avkreftes dersom vedkommende klarer å danne et «perfekt minne» av hva som faktisk har skjedd.
En metakognitiv behandlingsmodell
Med utgangspunkt i aktuelle episoder kan terapeut og klient utvikle en felles forståelse av problemet. Det er i denne sammenhengen nødvendig å utvikle en kasusformulering der stimuli som aktiverer tvangstankene. Tvangstanker, tvangshandlinger, emosjonelle reaksjoner og tolkning av disse (metakognisjon), og sammenhengen mellom de ulike faktorene, blir kartlagt.
Utvikling av kasusformulering
Når tvangstankene kartlegges, bør betydningen pasienten legger i disse undersøkes. Følgende spørsmål kan være nyttige for å kartlegge pasientens tolkning av tvangstankene:
Hva betyr det for deg at du har denne tvangstanken?
Kan noe negativt skje som resultat av at du har denne tvangstanken?
Er det slik at tvangstankene tyder på at noe galt har skjedd?
Hva er det verste som kan skje når du har tvangstanker?
Hva ville skje dersom du ikke ble kvitt disse tvangstankene?
Det er ofte gunstig å etterspørre de verste konsekvensene ved ikke å utføre tvangshandlingene, fremfor bare å spørre om fordelene ved disse. Følgende spørsmål kan være nyttige for å få frem slike antakelser:
Gjør du noe for å unngå mulige katastrofale hendelser når du har tvangstanker?
Er det slik at tvangshandlinger gir trygghet?
Har du forsøkt å stoppe å utføre tvangshandlinger?
Er det en årsak til at du ikke forsøker å stoppe? Hva er det verste som kunne skje?
Eksempler på kasusformulering
Eksempel A (tanke–hendelse-fusjon, se figur 2): Pasienten har i flere år vært plaget av ubehagelige tanker og bilder knyttet til at kjæresten eller familien skal bli utsatt for alvorlige ulykker. Disse tankene dukker ofte opp i situasjoner der hun hører om ulykker eller hører sirener. Hun tolker tankene som tegn på at ulykkene virkelig har inntruffet, og blir svært engstelig. Hun får samtidig behov for å «omgjøre dette», og antar at det kan gjøres gjennom å se for seg at det går bra med dem det gjelder (danne «motbilder»), få bort de ubehagelige tankene (distraksjon) og ved å ringe for å sjekke om personene er i live og uskadd.
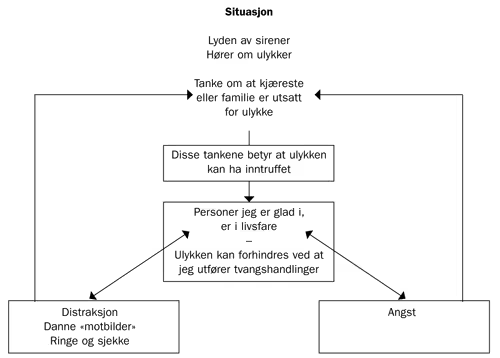
Figur 2. Kasusformulering pasient 1.
Eksempel B (tanke–handling-fusjon, se figur 3): Pasienten har det siste året blitt stadig mer plaget av tanker og forestillinger om at han kan komme til å ta livet av sin datter. Tankene dukker vanligvis opp i situasjoner der han er i nærheten av kniver, eller når han skal legge henne. Han tolker tankene som tegn på at han kan komme til å miste kontrollen. Han blir engstelig, holder seg unna kniver, sørger for at samboeren legger datteren, forsøker å bli kvitt tankene gjennom distraksjon og forsøker å «roe seg ned» ved å fortelle seg selv at han er glad i barnet sitt, at han har kontroll over tankene sine, og at han ikke ønsker å skade henne.
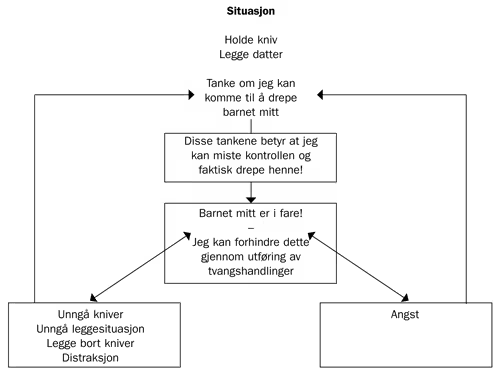
Figur 3. Kasusformulering pasient 2.
Eksempel C (tanke–objekt-fusjon, se figur 4): Pasienten har de siste to årene vært plaget av forestillinger om at tankene til avdøde personer kan «smitte» ved at han tenker på personene, eller kommer i kontakt med gjenstander de tidligere har vært i kontakt med. For å forhindre dette forsøker han å distrahere seg selv og unngår «besmittede» gjenstander. Dersom han kommer i kontakt med «smittebærende» gjenstander, vasker han seg for å fjerne smitten.
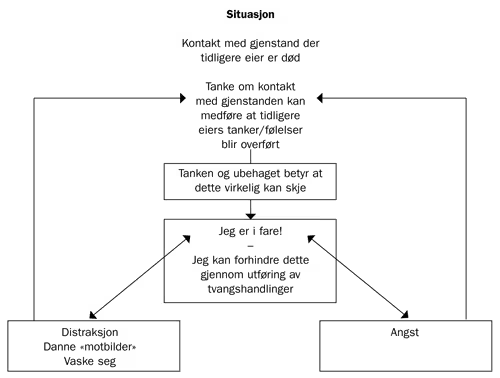
Figur 4. Kasusformulering pasient 3.
Et første steg i behandlingen er å sosialisere pasienten til modellen gjennom å presentere de ulike elementene og forholdet mellom disse. Gjennom veiledet utforskning kan metakognisjon registreres og den ferdige kasusformuleringen presenteres for pasienten. Det legges vekt på at tolkningen av tvangstankene er hovedproblemet, ikke tvangstankene i seg selv. Det kan her være hensiktsmessig å be pasienten å vurdere hvordan det hadde vært dersom tvangstanker ikke lenger ble vurdert som tegn på fare eller som personlig avslørende. Det kan deretter være nyttig å fortelle pasienten at rundt 90 % av befolkningen har tvangstanker (Clark & Purdon, 1995), og å vise pasienten en liste over tvangstanker hos «normale personer».
Det er viktig at behandleren legger til rette slik at pasienten får et metaperspektiv i forhold til tvangstankene. Følgende spørsmål kan i denne sammenhengen være nyttige:
Om tvangstanker ikke betyr noe som helst, ville du fremdeles være nødt til å utføre tvangshandlinger?
Hvordan ville det være om tolkningene dine av tvangstankene var feil?
Tankeeksperiment kan benyttes for å demonstrere hvordan tvangshandlinger kan virke mot sin hensikt. Eksempelvis kan det vises at forsøk på å undertrykke tanker kan ha en paradoksal effekt. Pasienten kan bli bedt om ikke å se for seg eller tenke på for eksempel isbjørner i ett minutt. Resultatet kan deretter diskuteres og benyttes for å demonstrere modellen. Det er også viktig å formidle og diskutere hvordan negative emosjonelle reaksjoner kan øke graden av selektiv oppmerksomhet og gjennom dette kan øke frekvensen av tvangstanker og tvil.
For å øke kapasiteten for endring av metakognisjon er det ofte viktig å redusere frekvensen og varigheten av bekymring og grubling. Analyse av fordeler og ulemper ved slike strategier kan da være nyttig. Det kan også være hensiktsmessig å øve på å utsette eller sette av begrenset tid til bekymring.
Tvangshandlingene er ofte godt innarbeidet, og pasientene har gjerne begrenset innsikt i underliggende vurderinger av konsekvenser ved ikke å utføre tvangshandlingene. I slike tilfeller vil eksponering med responsprevensjon kunne gi nyttig informasjon. Målet med behandling er at pasienter skal lære å akseptere tvangstanker som meningsløse. Dette krever endring av metakognitive antakelser og ofte betydelig trening for å erstatte automatiserte kognitive strategier og atferdsstrategier.
Strategier for endring av metakognisjon
Verbale teknikker og atferdseksperimenter kan benyttes for å modifisere metakognisjon. Pasienten kan deretter utvikle alternative strategier for å forholde seg til tvangstanker.
Verbale strategier
Ofte kan det være hensiktsmessig å stille spørsmål ved mekanismene bak de metakognitive antakelsene:
Hvordan kan tanker forårsake hendelser eller handlinger?
Gjelder dette kun for deg eller også for andre personer?
Det kan også være effektivt å indusere dissonans ved å stille spørsmålstegn ved samsvaret mellom pasientens karakter og tvangstankene. Eksempler på nyttige spørsmål er:
Hvilke personer er det som er bekymret for om de har skadet andre? Er det dem som faktisk gjør det?
Hvordan er du som person? Er du typen som alltid handler impulsivt?
Ofte kan det være nyttig å gjennomgå tidligere episoder som ifølge pasientens metakognitive vurderinger skulle ha ført til katastrofe:
Har det vært episoder der det ikke har vært mulig å utføre tvangshandlinger? Hva skjedde?
Atferdseksperimenter
Pasienter som tror at tanker kan påvirke hendelser, kan få som oppgave å øke frekvensen av positive og negative hendelser ved viljemessig å endre tankemønster. Eksempelvis kan en pasient bli spurt om å forårsake at bilen hans bryter sammen eller at han skal vinne i lotto.
Pasienter som tror at tanker kan forårsake hendelser, kan få som oppgave å oppsøke en fryktet situasjon og fremprovosere tvangstanker. Eksempelvis kan pasienter som frykter at de skal stikke ned noen, holde en skarp penn og tenke på å skade terapeuten i timen. En passende hjemmeoppgave kan være å legge en kniv på bordet og fremprovosere tanker om å stikke ned familiemedlemmer.
Pasienter som tror at tanker eller følelser kan smitte gjennom objekter, kan få som oppgave å ta på gjenstander og karakterisere folk som har eid disse.
Pasienter som tror at negative følelser kommer til å bli permanente og aldri gå over, kan utføre eksperimenter i form av eksponering med responsprevensjon der fryktede situasjoner oppsøkes. De kan da registrere hvor lang tid det tar før de ubehagelige følelsene reduseres uten at noe blir gjort for å få til dette.
Eksponering med responsprevensjon
Tvangshandlinger hindrer pasienter i å forholde seg til informasjon som kan avkrefte negative antakelser. Når katastrofale hendelser ikke inntreffer, tolkes dette som bevis for at tvangshandlingene hadde den ønskede effekten. Tvangshandlinger som overdreven vasking og sjekking er lettere å identifisere og blokkere enn mentale ritualer. Dette kan være grunnen til at pasienter med slike lett synlige tvangshandlinger har bedre behandlingsprognose.
Eksponering med responsprevensjon har vist seg å være en effektiv behandlingsform for tvangslidelser. Sett fra et atferdsparadigme skyldes behandlingsresultatet habituering. Fra et metakognitivt perspektiv skyldes effekten ved eksponering endring av metakognisjon som følge av at negative forventninger ikke inntreffer. Responsprevensjon er nødvendig for å forhindre at tvangshandlinger blir ansett som årsaken til at de negative forventningene ikke ble innfridd.
Bruk av signaler for å regulere atferd
I behandlingen er det viktig å ha kunnskap om hvilke signaler som benyttes for å regulere atferd. Utforskning og aktivering av spesifikke antakelser, handlinger og oppmerksomhet kan gjøres ved eksponering for stimuli som fremprovoserer tvangstanke og handlinger. Intervensjoner bør ta sikte på å endre kriteriene som pasienten benytter for å avgjøre oppstart, fortsettelse og avslutning av tvangshandlinger.
Signaler som regulerer igangsettelse av tvangshandlinger
Bilister som plages av tanker om at de har kjørt på fotgjengere, forsøker ofte mentalt å gjennomgå hele turen. Dersom deler av turen ikke huskes klart, tolkes dette som bevis for at katastrofen kan ha inntruffet. For å kunne vite sikkert kjører de ofte tilbake for å sjekke den aktuelle ruten. Kriteriet som benyttes for å avgjøre om noe har skjedd, er ofte mangel på hukommelse. En mer fornuftig strategi vil være å vektlegge faktisk hukommelse.
Signaler som regulerer fortsettelse eller avslutning av tvangshandlinger
Tvangshandlingene utføres til spesifikke interne kriterier er innfridd. En bilist som mentalt ikke klarer å rekonstruere bilturen hjem fra jobb, kan oppfatte dette som et tegn på at han kan ha kjørt på noen. For å forsikre seg om at dette ikke har skjedd, kan personen gå mentalt igjennom bilturen helt til denne i stor detalj er rekonstruert. Andre personer med tvangslidelse kan tolke angst og uro som tegn på at noe er galt, og utføre tvangshandlinger helt til angsten og uroen er betydelig redusert.
Hensiktsmessige strategier for regulering av atferd
Pasienter benytter ofte oppmerksomhetsstrategier som innebærer hypersensitivitet for stimuli som kan assosieres med fare. Eksempelvis kan insekter, husdyr eller spesielle gjenstander oppfattes som sikre tegn på fare. Også den generelt økte kognitive selvbevisstheten og overvåkning av egne tanker representerer uheldige strategier for styring av oppmerksomhet. Unødvendig overvåkning av omgivelser, egne tanker og handlinger reduserer tilgangen på informasjon som kan avkrefte urealistiske negative antakelser. Alternative planer for hvordan oppmerksomhet kan styres, bør utvikles og innøves. Følgende eksempel viser en alternativ plan utviklet for en pasient som ofte reiser tilbake til jobben for å sjekke om alle strømkilder er slått av:
Opprinnelig plan:
Fokusere hardt på hver bryter som blir slått av. Føle at dette er gjort riktig
Stille gjentatte spørsmål om alle strømkilder virkelig er slått av
Sjekke på nytt om dette virkelig er gjort
Tolke mangel på klart minne som tegn på at det ikke har blitt gjort
Være opptatt av og bekymret over muligheten for at det ikke har blitt gjort
Alternativ plan:
Slå av alle strømkilder og fokusere på visuelt fremfor emosjonelt inntrykk
Kort og automatisk fokusere på hver bryter fremfor å «overfokusere»
Unngå bekymring, grubling eller fokus på tvil
Unngå mental gjennomgang eller repetisjon av handlingene
Tolerere tvil og fortelle seg selv at tvil ikke er det samme som fakta
Reduksjon av tvil
Enkelte har hevdet at tvangsmessig sjekking er et uttrykk for feil ved hukommelsesfunksjonen. Det finnes lite empirisk støtte for dette, og en mer sannsynlig forklaring er at pasienter mangler tillit til sin hukommelse. For å styrke denne tilliten kan det for enkelte pasienter være nyttig å gjennomføre målinger av hukommelsesfunksjon og vise at de presterer innenfor normalområdet.
Gjennom behandlingen lærer pasientene at tvangstanker er meningsløse og en del av den normale strømmen av tanker og impulser. På tross av dette har mange pasienter problemer med å bryte assosiasjonene mellom tvangstanker og tvangshandlinger. I slike tilfeller kan det være hensiktsmessig å gjennomføre forsøk der pasienten fremprovoserer tvangstanker og i lengre perioder holder disse i bevisstheten uten å utføre tvangshandlingene. En annen mulighet er at pasienter hører på lydbånd der tvangstankene gjentas, uten at tvangshandlingene utføres. Gjennom dette kan pasienten trene på å forholde seg til tankene som meningsløs «støy».
Avslutning
I de senere årene har det blitt gjennomført flere studier som støtter modellen. I forhold til tvangstanker har det blitt funnet empirisk støtte for at tanke–handling-fusjon har stor betydning (Rachman & Shafran, 1999). Det er også funnet støtte for at metakognisjon predikerer tvangssymptomer (Gwilliam, Wells & Cartwright-Hatton, 2004). Studier har dessuten vist at metakognitive endringer predikerer endringer i tvangssymptomer uavhengig av endring i bekymring (Wells & Papageorgiou, 1998) og depresjon (Emmelkamp & Aardema, 1999). På tross av studier som støtter sentrale antakelser i modellen, er det foreløpig ikke gjennomført randomiserte kontrollerte behandlingsstudier for å dokumentere effekten av metakognitiv terapi for tvangslidelser.
Utviklingen av metakognitiv terapi for tvangslidelser er i tråd med utviklingen av behandlingsmodeller for andre angstlidelser. Tilnærmingen er både et supplement og et alternativ til eksponeringsterapi. De spesifikke modellene inneholder beskrivelser av elementer og mekanismer som er avgjørende for opprettholdelse av de ulike angstlidelsene. Metakognitiv terapi har utviklet behandlingstilnærminger der eksempelvis panikklidelse og sosialfobi kan behandles i løpet av kort tid. Disse resultatene gir grunn til optimisme og understreker behovet for studier av om metakognitiv terapi kan bidra til at flere pasienter med tvangslidelser kan oppnå bedring på kortere tid (Fisher & Wells, 2005).
Referanser
Abel, J. L. (1993). Exposure with response prevention and serotonergic antidepressants in the treatment of obsessive compulsive disorder: A review and implications for interdisciplinary treatment. Behaviour Research and Therapy, 31, 463–478.
Abramowitz, J. S., Whiteside, S., Kalsy, S. A., & Tolin, D. F. (2003). Thought control strategies in obsessive-compulsive disorder: A replication and extension. Behaviour Research and Therapy, 41, 529–540.
American Psychological Association (1994). Diagnostic and Statistical Manual of Mental Disorders, 4th ed. Washington, DC: American Psychiatric Association.
Clark, D. A., & Purdon, C. L. (1995). The assessment of unwanted intrusive thoughts: A review and critique of the literature. Behaviour Research and Therapy, 33, 967–976.
Emmelkamp, P. M. G., & Aardema, A. (1999). Metacognition, specific obsessive-compulsive beliefs and obsessive-compulsive behaviour. Clinical Psychology and Psychotherapy, 6, 139–145.
Fisher, P., & Wells, A. (2005). How effective are cognitive and behavioral treatments for obsessive-compulsive disorder? A clinical significance analysis. Behaviour Research and Therapy (i trykk).
Gwillam, P., Wells, A., & Cartwright-Hatton, S. (2004). Does metacognition or responsibility predict obsessive-compulsive symptoms: A test of the metacognitive model. Clinical Psychology and Psychotherapy, 11, 137–144.
Karno, M., Golding, J. M., Sorenson, S. B., & Burnam, M. A. (1988). The epidemiology of obsessive-compulsive disorder in five US communities. Archives of General Psychiatry, 45, 1094–1099.
Marks, I. M., Lelliot, P., Basoglu, M., Noshirvani, H., Monteiro, W., Cohen, D., & Kasvikis, Y. (1988). Clomipramine, self exposure, and therapist aided exposure in obsessive compulsive ritualisers. British Journal of Psychiatry, 152, 522–534.
Meyer, V. (1966). Modification of expectations in cases with obsessional rituals. Behaviour Research & Therapy, 4, 273–280.
Purdon, C., & Clark, D. A. (1999). Metacognition and obsessions. Clinical Psychology and Psychotherapy, 6, 102–110.
Rachman, S. J., & de Silva, P. (1978). Abnormal and normal obsessions. Behaviour Research and Therapy, 3, 89–99.
Rachman, S., & Shafran, R. (1999). Cognitive distortions: thought-action fusion. Clinical Psychology and Psychotherapy, 6, 80–85.
Wegner, D. M., Schneider, B. J., Carter, S. R. III., & White, T. L. (1987). Paradoxical effects of thoughts suppression. Journal of Personality and Social Psychology, 53, 5–13.
Wells, A. (1997). Cognitive therapy of anxiety disorders: A practice manual and conceptual guide. Chichester, England: John Wiley & Sons.
Wells, A. (2000). Emotional disorders and metacognition: Innovative cognitive therapy. Chichester Wiley.
Wells, A., & Papageorgiou, C. (1998). Relationships between worry, obsessivecompulsive symptoms and metacognitive beliefs. Behaviour Research and Therapy, 36, 899–913.
