Identifisering av psykiske helsevansker hos personer med autismespekterforstyrrelser og psykisk utviklingshemming
Marianne Halvorsen Halvorsen & Sissel Berge Helverschou
-
Marianne Halvorsen Halvorsen
Universitetssykehuset Nord-Norge HF, Habilitering for barn og unge, Tromsø
marianne.halvorsen@unn.no
-
Sissel Berge Helverschou
NevSom – Nasjonalt kompetansesenter for nevroutviklingsforstyrrelser og hypersomnier, Oslo universitetssykehus (OUS)
shelvers@ous-hf.no
Autism spectrum disorder (ASD) is an early-onset and life long neurodevelopmental condition. The significant burden of ASD and adverse prognostic course are further exacerbated by the high co-occurrence of mental health problems. However, there is no gold standard or universal consensus on methods for best practice in assessing concurrent mental health conditions in people with ASD. The presence of these symptoms not only necessitates additional treatment, but may also impede the acquisition of skills in areas of deficits associated with the ASD diagnosis. Diagnosing mental health disorders in this group is complex due to the conceptual overlap between ASD and concurrent mental health disorders. The current paper gives an overview of standardized Norwegian instruments to identify mental health problems developed or modified for use in people with ASD and intellectual disability, and presents an evaluation of their psychometric properties. The availability and use of the instruments are discussed.
Key words: assessment, autism spectrum disorder, mental health
Psykiske helsevansker er utbredt ved autismespekterforstyrrelser (ASF), men kan være vanskelig å kartlegge. Det finnes tre måleinstrumenter på norsk som er utviklet for å identifisere slike vansker hos personer med ASF og utviklingshemming. Vi undersøkte instrumentenes egnethet i klinikken.
Autismespekterforstyrrelser (ASF) er gjennomgripende utviklingsforstyrrelser kjennetegnet av vedvarende vansker i sosial kommunikasjon og begrenset, repetitiv eller uvanlig sensorisk-motorisk atferd (APA, 2013). ASF forekommer ofte sammen med andre tilstander, som utviklingshemming (ca. 45 %; Lai, Lombardo, & Baron-Cohen, 2014), epilepsi (8 - 30 %; Lai et al., 2014) og hyperkinetisk atferdsforstyrrelse (ADHD) (28 - 44 %; Lai et al., 2014). Psykiske tilleggsvansker er utbredt (16 - 72 %; Helverschou, Bakken, & Martinsen, 2011). Ubehandlet utgjør de psykiske tilleggsvanskene en stor samfunnsbyrde, i form av økt bruk av helsetjenester og sykefravær, i tillegg til nedsatt funksjonsnivå og livskvalitet for den berørte personen og familien (Buescher, Cidav, Knapp, & Mandell, 2014; Halvorsen et al., 2019; Herring et al., 2006). De vanligste tilleggsvanskene er angst, depresjon, tvangslidelse (OCD) og atferdsvansker (Helverschou et al., 2011). Disse tilleggsvanskene er det viktig å identifisere, da behandling er tilgjengelig.
Utfordringer i identifikasjon av psykiske helsevansker
Forskning på psykiske helsevansker ved ASF er relativt ny. De nyeste diagnosemanualene (DSM-5 og ICD-11) anerkjenner for første gang viktigheten av å identifisere psykiske tilleggsvansker ved ASF (APA, 2013, WHO, 2018). Identifisering og diagnostikk av psykiske helsevansker ved ASF er komplisert og krevende av flere grunner. Først og fremst har ASF og psykiske tilleggsvansker sammenfallende symptomer, det vil si at det er begrepsmessig overlapp mellom symptomer. For eksempel kan kjernesymptomer ved ASF som repetitiv atferd og begrensede interesser være vanskelig å skille fra OCD, vansker i sosiale samspill fra sosial fobi og uvanlige/stereotype interesser fra psykose (Helverschou et al., 2011). I tillegg har mange med ASF og psykisk utviklingshemming også språklige vansker / kommunikasjonsvansker og klarer ikke å sette ord på tanker og følelser, samt atypiske symptomer (f.eks. selvskading og aggressiv atferd ved alvorligere utviklingshemming, Bakken et al., 2016; Helverschou, 2010). Disse grunnene, i tillegg til mangel på egnede instrumenter for å identifisere psykiske helsevansker i denne gruppen, forklarer noe av den store variasjonen i forekomsttall av psykiske helsevansker ved ASF (16 - 72 %; Lai et al., 2014).
I dag er det ingen gullstandard for eller universell enighet om prosedyrer og diagnostiske kriterier for å identifisere psykiske helsevansker ved ASF
Et sentralt kjennetegn ved studier som rapporterer de høyeste forekomsttallene av psykiske tilleggsvansker (> 70 %), er at de benyttet seg av måleinstrumenter som opprinnelig er utviklet for den generelle befolkningen (Bakken et al., 2016). Ved å bruke instrumenter som ikke er utviklet for personer med ASF, og som derfor ikke skiller begrepsmessig mellom ASF og andre tilstander, er det stor sannsynlighet for at vanlige ASF-symptomer feilaktig tolkes som tegn på psykiske tilleggsvansker (Helverschou, 2010). Studier med lave forekomsttall har derimot benyttet strenge kriterier for å skille mellom ASF og psykiske tilleggsvansker. For å kvalifisere som en psykisk tilleggslidelse krevde Bolton og medarbeidere (2011) tilstedeværelse av en tilstand som utgjorde noe mer og annet enn en forverring av eksisterende ASF-symptomer, det vil si identifikasjon av noe mer og annet enn den underliggende ASF-tilstanden. Utfordringen ved å bruke slike strenge kriterier er at forskerne kan ha oversett symptomer og særegne uttrykksformer på psykiske tilleggsvansker ved ASF. Slike strenge kriterier står i kontrast til metodene hos andre forskergrupper, som anser nytilkomne maladaptive atferdsmønstre og en økning i typiske ASF-symptomer (dvs. mer intens grubling, repetitiv og ritualistisk atferd) som tegn på samtidige psykiske helsevansker hos personer med ASF (Helverschou, 2010, Helverschou, Bakken, & Martinsen, 2009).
I dag er det ingen gullstandard for eller universell enighet om prosedyrer og diagnostiske kriterier for å identifisere psykiske helsevansker ved ASF (Bakken et al., 2016; Helverschou, Kildahl & Bakken, 2019; Underwood, McCarthy & Tsakanikos, 2011). Det er imidlertid økende konsensus om at instrumenter utviklet for å skille mellom ulike tilstander hos personer med ASF, i fortsettelsen kalt spesialinstrumenter, bør inngå i en begynnende kartlegging for å sikre mer reliable og valide symptombeskrivelser i denne gruppen (Helverschou et al., 2019).
I denne artikkelen vil vi gi en kort presentasjon av kartlegging av psykiske helsevansker, herunder atferdsvansker, hos barn og voksne med ASF og psykisk utviklingshemming. Vi vil belyse følgende problemstillinger: (i) Hvilke instrumenter foreligger i norsk versjon utviklet for å identifisere psykiske helsevansker, herunder atferdsvansker, hos personer med ASF og psykisk utviklingshemming? ii) Hvilke måleegenskaper viser instrumentene? iii) Hvilke instrumenter har tilstrekkelig dokumentasjon for bruk i klinikken?
Metode
Det foreligger i dag tre spesialinstrumenter i norsk versjon for å kartlegge psykiske symptomer og atferdsvansker. Som det fremgår av tabell 1, velger vi å avgrense oss til disse. Et av instrumentene (Psychopathology in Autism Checklist; [PAC]) er utviklet for ungdom og voksne med ASF og utviklingshemming. To av instrumentene er utviklet generelt for personer med utviklingshemming (Aberrant Behavior Checklist [ABC] og Developmental Behavior Checklist [DBC]), men er mye anvendt i forskningslitteraturen ved ASF. Artikkelen bygger på en litteraturgjennomgang av instrumentenes psykometriske egenskaper gjennomført våren 2019, og supplert med oppdatert litteratur høsten 2019. I tillegg kontaktet vi forfattere av inkluderte instrumenter høsten 2019, for å identifisere dokumentasjon som vi eventuelt ikke hadde fanget opp. Vi søkte etter dokumentasjon på instrumentenes psykometriske egenskaper i databasen PubMed. Våre søk tok utgangspunkt i navnene på instrumentene i tillegg til søkeordene «autism», «autism spectrum disorder» og «ASD». For instrumentet ABC fikk vi 55 treff, for DBC 74 treff og for PAC 11 treff. Førsteforfatter gikk gjennom sammendragene til alle identifiserte publikasjoner. Alle publikasjoner som kunne virke relevante, ble bestilt inn i fulltekst, og prosessen over ble gjentatt for fulltekstpublikasjonene. Artikkelen utgjør ikke en fullstendig vurdering av testegenskaper, men gir en kort gjennomgang av måleegenskaper med utgangspunkt i «Test review form and notes for reviewers» (EFPA, 2013). Av plasshensyn har vi valgt å ekskludere psykometristudier med færre en 100 deltakere (dvs. Koskentausta & Almqvist, 2004; Mohr et al., 2011) for målene ABC og DBC, da det foreligger flere studier med større utvalg. For PAC, som er et relativt nytt instrument, har vi valgt å inkludere studier med færre enn 100 deltakere, med det forbehold at psykometriske egenskaper ikke er tilstrekkelig belyst i så små utvalg.
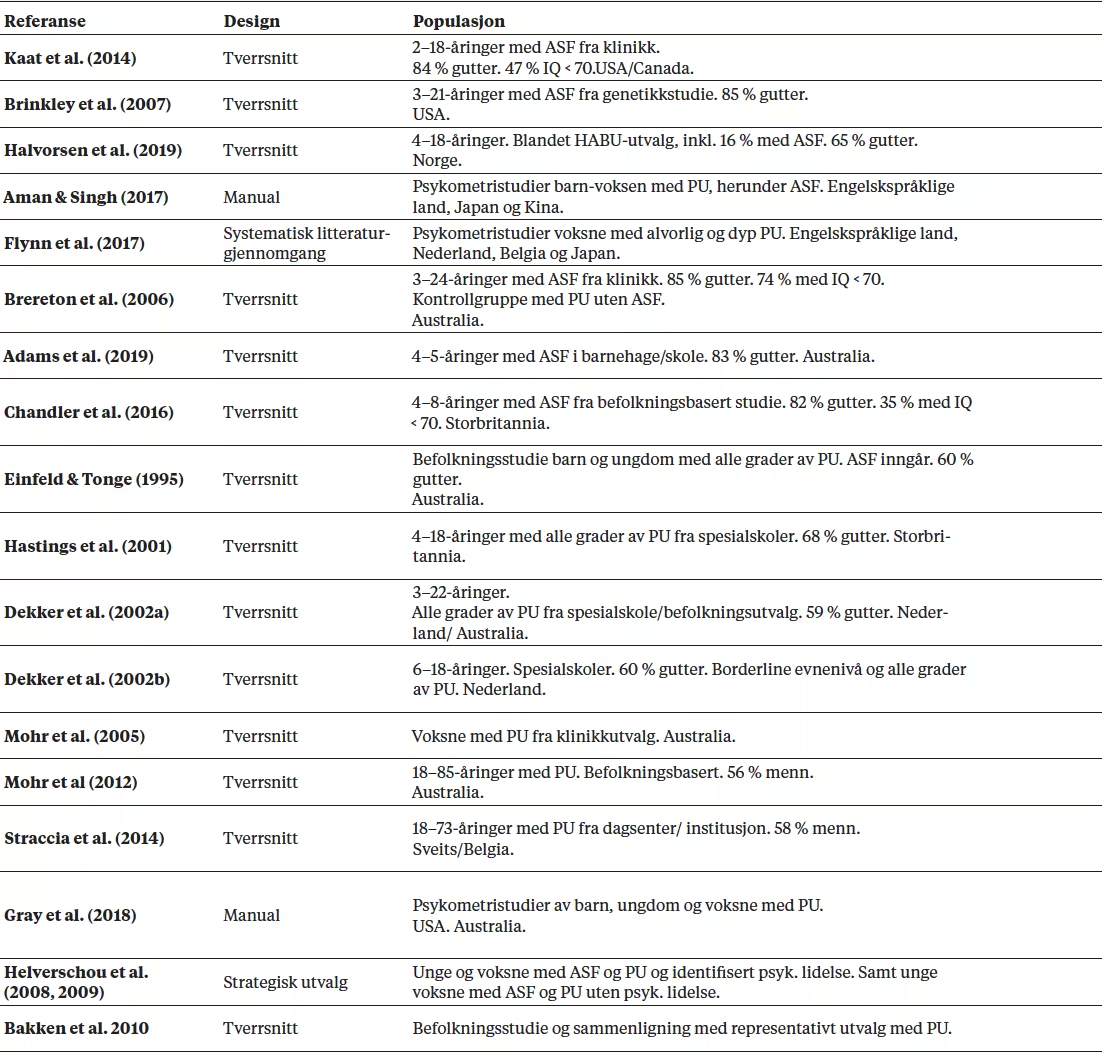
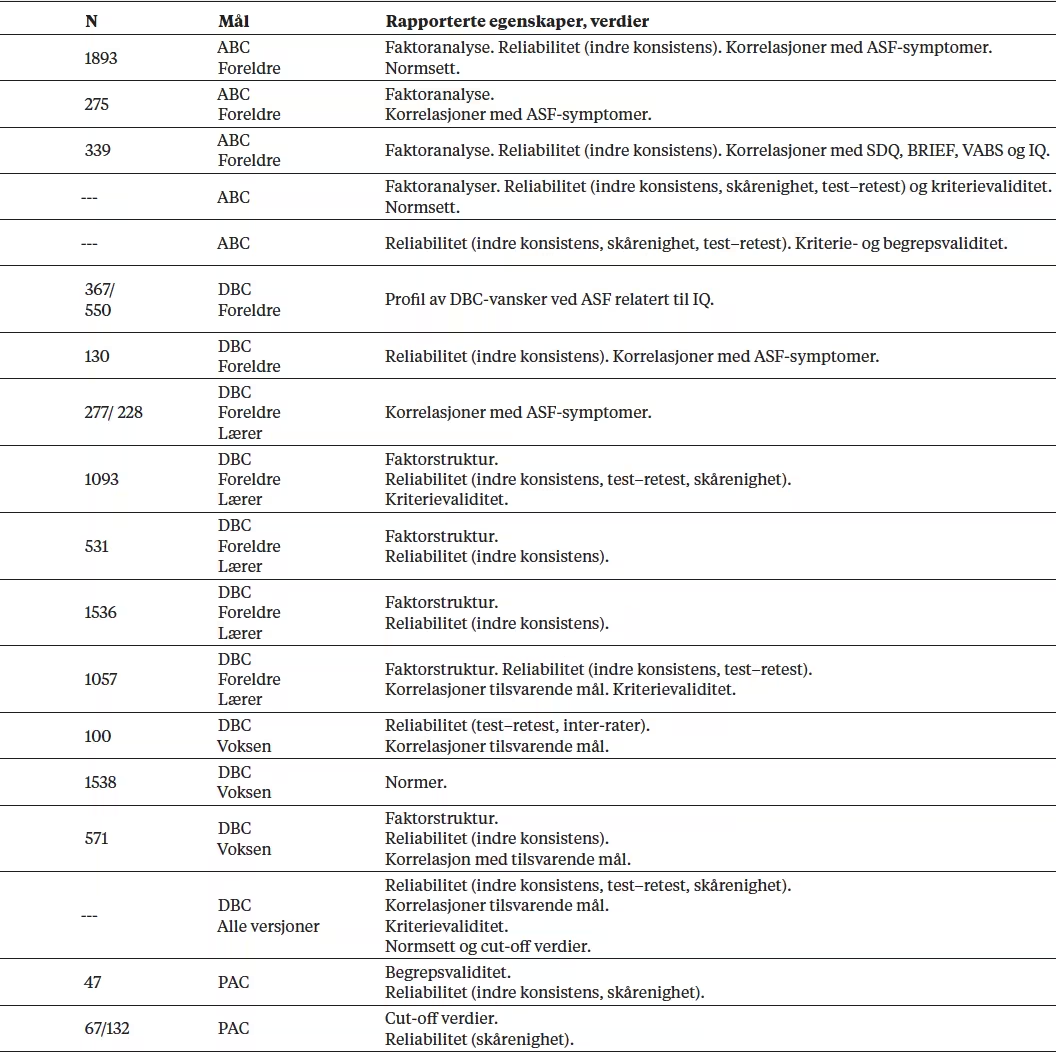
Tabell 1 Inkluderte studier/publikasjoner av spesialinstrumenter for å kartlegge psykiske helsevansker, inkludert atferdsvansker hos personer med ASF og psykisk utviklingshemming (PU).
Spesialinstrumenter og måleegenskaper
Aberrant Behavior Checklist (ABC)
ABC (Aman & Singh, 2017) er et kartleggingsmål på atferdsvansker for personer med utviklingshemming. Spørreskjemaet ble utviklet i 1985 i New Zealand, og består av 58 ledd fordelt på fem delskalaer: irritabilitet, sosial tilbaketrekning, stereotyp atferd, hyperaktivitet og upassende tale. Norsk utgave ble utarbeidet av Slosson Educational Publications og er tilgjengelig gjennom forlaget eller CheckWare. ABC er et av de mest siterte målene i forskningslitteraturen på området (425 treff i PubMed 12.11.19). Kartleggingsmålet ble utviklet gjennom en såkalt bottum-up-tilnærming med utgangspunkt i klinisk erfaring og journalbeskrivelser av atferdsvansker hos personer med utviklingshemming. Skjemaet fylles ut av nærperson, lærer eller tjenesteyter som kjenner personen med utviklingshemming/ASF godt. Målet ble opprinnelig utviklet for å måle behandlingseffekt og brukes i dag også for å vurdere alvorlighet av atferdsvansker (Flynn et al., 2017).
Som det fremgår av tabell 1, foreligger det to psykometristudier av målet i utvalg av barn og unge med ASF med og uten psykisk utviklingshemming. Kaat, Lecavalier og Aman (2014) inkluderte et stort utvalg av unge i ASF-klinikker. De fant samlet sett støtte for den opprinnelige femfaktormodellen gjennom eksplorerende og konfirmatoriske faktoranalyser. Indre konsistens for delskalaene varierte fra akseptabel til utmerket, beregnet med Cronbach’s alpha (α = 0,77 - 0,94). Alder, kjønn og IQ var i hovedsak ikke korrelert med delskalaene. Det ble rapportert lave korrelasjoner mellom ASF-symptomer og delskalaene sosial tilbaketrekning og stereotyp atferd (r ≤ 0,11). Overlapp mellom ABC og Child Behavior Checklist (CBCL; Achenbach, 1991) var adekvat på flere delskalaer (0,55 ≤ r < 0,65). I studien rapporterte forskerne normdata inndelt i alder og IQ-nivå (≤ 70 og > 70). Brinkley og medarbeidere (2007) fant moderat støtte for opprinnelig faktormodell i et mindre utvalg av unge med ASF. Det ble også i denne studien rapportert lave korrelasjoner mellom ASF-symptomer og ABC (r ≤ 0,34). Det lave sammenfallet mellom ABC-skårer og skårer på ASF-symptomer fra Kaat og kolleger (2014) og Brinkely og medarbeidere (2007) underbygger at ABC måler noe annet enn ASF. De rapporterte måleegenskapene i disse ASF-utvalgene er i stor grad sammenfallende med funn fra studier i generelle utvalg av personer med utviklingshemming og utviklingsforstyrrelser (Aman & Singh, 2017; Flynn et al., 2017), også i et norsk barnehabiliteringsutvalg som inkluderte en andel pasienter med ASF med varierende grad av evnenivå (Halvorsen et al., 2019). Den nyeste ABC-manualen (Aman & Singh, 2017) inkluderer eget normsett for barn og unge med ASF, hentet fra studien til Kaat og kolleger (2014).
Developmental Behavior Checklist (DBC)
DBC (Gray, Tonge, Einfeld, Gruber, & Klein, 2018) ble opprinnelig utviklet i Australia i 1992, og er nylig tilpasset og normert for USA. Foreldre- og lærerversjonen inkluderer 96 spørsmålsledd fordelt på delskalaene «disruptive», «self-absorbed», «communication disturbances», «anxiety» og «social relating» (offisiell norsk oversettelse av delskalanavn foreligger ikke). Voksenversjonen for utfylling av tjenesteytere/nærpersoner kom i 2005 og består av 107 spørsmålsledd, hvorav de fleste er sammenfallende med foreldre- og lærerversjonen for barn. Voksenversjonen har fire tilsvarende delskalaer som den for barn, i tillegg til en delskala for depresjon. Norsk utgave er foreløpig kun tilgjengelig for forskere gjennom Western Psychological Services. Utviklerne var inspirert av den mye anvendte CBCL i den generelle barnepopulasjonen og spesialmålet ABC, og benyttet en tilsvarende «bottom-up»-tilnærming som ABC i utvelgelsen av spørsmålsledd.
Som det fremgår av tabell 1, foreligger det tre psykometristudier av målet i ASF-utvalg, mens øvrige studier inkluderte utvalg av personer med psykisk utviklingshemming, hvorav et mindretall av deltakerne også hadde ASF. Brereton, Tonge og Einfeld (2006) sammenlignet skårer for DBCs foreldreversjon i et barneutvalg med ASF der flertallet hadde psykisk utviklingshemming, med skårer for en kontrollgruppe av barn med utviklingshemming uten ASF. I multivariate analyser av gruppeforskjeller, der det ble kontrollert for alder, kjønn og IQ, fremkom det at gruppen med ASF hadde signifikant høyere skårer på samtlige skalaer sammenlignet med gruppen med utviklingshemming uten ASF. Ved å se på skåringsprofil innad i ASF-gruppen fremkom det at gruppen med ASF og IQ < 50 hadde signifikant høyere skårer på delskalaene «self-absorbed» og «social relating» sammenlignet med de med ASF med IQ > 70. Det ble funnet få kjønns- og aldersforskjeller i DBC-skårer. Adams og medarbeidere (2019) undersøkte DBCs foreldreversjon i et utvalg av barn med ASF i førskolealder. Indre konsistens for delskalaene beregnet med Cronbach’s alpha varierte fra akseptable til utmerkete (α = 0,71 - 0,96). Det ble funnet moderat overlapp mellom ASF-symptomer og totalskåren på DBC og delskalaene «self-absorbed» og «social relating» (r ≤ 0,58). Det ble også funnet moderat overlapp mellom ASF-symptomer og DBC-totalskåren for foreldreversjonen i et befolkningsbasert utvalg av 4–8-åringer, mens en ikke fant slik signifikant overlapp for lærerversjonen (Chandler et al., 2016).
Oppsummert viser øvrige psykometristudier av DBC i barne-, ungdoms- og voksenutvalg av personer med utviklingshemming som inkluderte et mindretall av personer med ASF: i) støtte for faktormodell (f.eks. Dekker et al., 2002a), ii) tilnærmet akseptabel til utmerket indre konsistens for delskalaene (α typisk fra 0,66 - 0,94) (Dekker et al., 2002a; Dekker, Nunn & Koot, 2002b; Einfeld & Tonge,1995; Hastings, Brown, Mount & Cormack, 2001; Straccia, Ghisletta, Detraux & Barisnikov, 2014), og iii) adekvat test–retest-reliabilitet (r typisk > 0,80) og skårenighet (r typisk ≥ 0,60) (Dekker et al., 2002a;2002b; Einfeld & Tonge, 1995; Mohr, Tonge & Einfeld, 2005). I studier som har undersøkt konvergerende validitet, har en funnet adekvat samsvar mellom DBC og andre tilsvarende mål på atferds-/emosjonelle vansker (r typisk ≥ 0,60) (f.eks. Dekker et al. 2002b; Mohr et al., 2005; Straccia et al., 2014). Kriterievaliditet har vært undersøkt av blant andre Dekker et al. (2002b), som rapporterte signifikant samsvar mellom høye skårer for delskalaene «disruptive» og «anxiety» og tilsvarende DSM-IV-diagnoser med moderate til store oppgitte effektstørrelser (jf. Cohen, 1988). Den nyeste manualen angir normsett for personer med
PAC ble utviklet basert på en forståelse av at det er nødvendig å kunne skille mellom tegn på ASF og tegn på psykisk lidelse
utviklingshemming (Gray et al., 2018).
Psychopathology in Autism Checklist (PAC)
PAC (Helverschou et al., 2009) er utviklet i Norge i 2009 og inkluderer 42 spørsmålsledd fordelt på fem delskalaer: psykose, depresjon, tvangslidelse (OCD), angst og generelle tilpasningsvansker. PAC er tilgjengelig for helsepersonell i spesialisthelsetjenesten gjennom Nasjonalt kompetansesenter for nevroutviklingsforstyrrelser og hypersomnier (NevSom) ved Oslo universitetssykehus. Skjemaet fylles ut av nærpersoner som foreldre og tjenesteytere som kjenner personen med ASF og utviklingshemming godt. PAC ble utviklet basert på en forståelse av at det er nødvendig å kunne skille mellom tegn på ASF og tegn på psykisk lidelse, for å kunne stille valide diagnoser på psykisk lidelse i denne gruppen. Basert på diagnosekriteriene i ICD-10 og DSM-IV ble det gjennomført en begrepsanalyse som viste at det er mulig å skille mellom symptomer på ASF og symptomer knyttet til fire diagnoser på psykisk lidelse (Helverschou, Bakken & Martinsen, 2008). PAC er utviklet på grunnlag av disse resultatene, og fremgangsmåten kan betegnes som «top-down». Resultatene fra den første valideringsstudien viste at PAC skilte mellom unge og voksne med ASF og utviklingshemming som har en psykisk lidelse, og de som ikke har det (tabell 1). PAC syntes også å skille mellom personer med ulike psykiske lidelser, særlig psykose og tvangslidelse. PAC kan dermed gi en indikasjon på om en person synes å ha en psykisk lidelse eller ikke, og eventuelt hvilken psykisk lidelse. Resultatene tyder også på at PAC har akseptable psykometriske egenskaper. Alle subskalaer er funnet å ha god eller akseptabel indre konsistens beregnet med Cronbach’s alpha (psykose: α = 0,89, generelle vansker og OCD: α = 0,88, depresjon: α = 0,85, angstlidelser: α = 0,78). Skårerenighet beregnet med Cohen’s Kappa har også vist seg å være på et akseptabelt nivå (depresjon: k = 0,67, generelle vansker: k = 0,66, angstlidelser: k = 0,58, OCD: k = 0,53, psykose: k = 0,51) (se tabell 1). Basert på resultatene i den første valideringsstudien ble det beregnet cut-off-verdier for hver delskala, og disse ble benyttet i en undersøkelse av alle personer med autisme og psykisk utviklingshemming i Nordland fylke (Bakken et al., 2010). Det må understrekes at de rapporterte psykometriske egenskapene til PAC er foreløpige; de ikke er tilstrekkelig belyst på grunn av få studier og små utvalg.
Diskusjon
Vi har undersøkt måleegenskapene til tre spesialinstrumenter på området som foreligger på norsk, hvorav DBC foreløpig kun er tilgjengelig for forskere i Norge. Felles for instrumentene er at de benytter informantrapportering av vansker, der det ikke er pasienten selv som er informant.
Det foreligger solid dokumentasjon av egnetheten av ABC og DBC i en begynnende kartlegging av psykiske tilleggsvansker hos barn, ungdom og voksne med utviklingshemming i klinikk. Det foreligger også dokumentasjon av egnetheten til ABC for barn og unge med ASF og et eget normsett for barn med ASF og IQ-nivå ≤ 70 og > 70. Måleegenskapene til ABC for voksne i ASF-utvalg foreligger foreløpig ikke. For DBC foreligger det mindre studier av måleegenskaper i ASF-utvalg, og kun blant barn og unge. Resultatene her tyder på at DBC kan være egnet til å gi en begynnende beskrivelse av en profil av tilleggsvansker hos barn og unge med ASF med varierende grad av utviklingshemming. ABC er nylig validert i et norsk barnehabiliteringsutvalg som inkluderte en mindre andel barn med ASF (Halvorsen et al., 2019). Vi kjenner ikke til studier av den norske DBC-versjonens måleegenskaper. PAC er et nytt instrument i denne sammenhengen, og gjennomgangen viste at selv om PAC har lovende måleegenskaper, er de foreløpig ikke tilstrekkelig belyst i mange nok studier og i utvalg av tilstrekkelig størrelse.
Tett samarbeid med familiemedlemmer eller andre som kjenner personene godt, er også en forutsetning
Spesialinstrumentene vi har gjennomgått, er screeninginstrumenter for å identifisere unge og voksne med autisme og utviklingshemming som kan ha en psykisk tilleggslidelse, herunder atferdsvansker. Instrumentene er ikke diagnostiske instrumenter, men hjelpemidler i prosessen med å identifisere psykiske lidelser i denne gruppen. Personer som skårer over cut-off, bør henvises til en grundig psykiatrisk utredning. Tolkningen av skårene bør gjøres av fagpersoner i spesialisthelsetjenesten med god kjennskap til både autisme, utviklingshemming og psykisk lidelse. Diagnostisering av psykiske lidelser er en svært vanskelig differensialdiagnostisk oppgave i denne gruppen. Fagpersonene må skille mellom hvilke symptomer som skyldes autisme, hvilke som skyldes utviklingshemming, og hvilke som kan skyldes en psykisk lidelse. I tillegg bør andre forhold som kan utløse eller opprettholde underliggende psykiske helsevansker, som medisinske forhold, psykososiale stressorer, kommunikasjonsutfordringer og mangelfull tilrettelegging i hverdagen, undersøkes (Rosen, Mazefsky, Vasa & Lerner, 2018). Diagnostiseringen bør baseres på ordinære diagnosekriterier, men kan ikke følge en streng kriteriebasert prosedyre. Fagpersonene bør ha en grunnleggende forståelse av hva som kjennetegner de enkelte tilstandene, og hva som skiller dem. Tett samarbeid med familiemedlemmer eller andre som kjenner personene godt, er også en forutsetning for å få informasjon om personens vanlige væremåte og endringer i atferd og sinnsstemning. Det nevnes kort at forholdet mellom atferdsvansker som aggresjon og selvskading og underliggende psykiske helsevansker i denne gruppen er sammensatt. Personer med alvorlig grad av utviklingshemming og ASF som fremviser aggresjon og/eller selvskading, bør også undersøkes for underliggende psykiske helsevansker som for eksempel depresjon (Painter et al., 2018). I tiltak og behandling av tilleggsvansker hos personer med ASF og utviklingshemming kan standardiserte mål som ABC eller DBC brukes som ledd i vurdering av behandlingseffekt, det vil si som pretest- og posttestmål.
Konklusjon
Diagnostisering av psykiske lidelser, herunder atferdsvansker, hos personer med ASF og utviklingshemming er en svært vanskelig differensialdiagnostisk oppgave. Det anbefales bruk av spesialinstrumentene ABC, DBC og PAC, som er utviklet for personer med ASF i en begynnende kartlegging, for å sikre mer reliable og valide symptombeskrivelser. Vår gjennomgang av spesialinstrumentenes måleegenskaper viste at det i dag foreligger tilstrekkelig dokumentasjon for å anvende atferdsmålet ABC for barn og unge med ASF.
Interessekonflikt
**Det opplyses at andreforfatter har vært sentral i utviklingen av PAC-målet; et av målene som artikkelen omhandler.
Referanser
Achenbach, T.M. (1991). Manual for the Child Behavior Checklist and profile. Burlington: University of Vermont, Department of Psychiatry
Adams, D., Paynter, J., Clark, M., Roberts, J., & Keen, D. (2019). The Developmental Behaviour Checklist (DBC) profile in young children with the autism spectrum: The impact of child and family factors. Journal of Autism and Developmental Disorders, 49, 3426 - 3439. https://doi.org/10.1007/s10803-019-04067-0
Aman, M.G. & Singh, N.N. (2017). Aberrant Behavior Checklist Manual, Second Edition East Aurora, NY: Slosson Educational Publications, Inc.
American Psychiatric Association (2013). Diagnostic and statistical manual of mental disorders. Fifth edition. (DSM-5). Arlington, VA: American Psychiatric Association. https://doi.org/10.1176/appi.books.9780890425596
Bakken, T.L., Helverschou, S.B., Høidal, S.H., Martinsen, H. (2016). Mental illness in people with intellectual disabilities and autism spectrum disorders (Chapter 11) I: Colin Hemmings & Nick Bouras (red.) Psychiatric and Behavioural Disorders in Intellectual and Developmental Disabilities, third edition, p.119-128. Cambridge: Cambridge University Press. https://doi.org/10.1017/CBO9781107588714.012
Bolton, P.F., Carcani-Rathwell, I., Hutton, J., Goode, S., Howlin, P. & Rutter, M. (2011). Epilepsy in autism: Features and correlates. The British Journal of Psychiatry, 198 (4), 289 - 294. https://doi.org/10.1192/bjp.bp.109.076877
Bakken, T.L., Helverschou, S.B., Eilertsen, D.E., Heggelund, T., Myrbakk, E. & Martinsen, H. (2010). Psychiatric disorders in adolescents and adults with autism and intellectual disability: a representative study in one county in Norway. Research in Developmental Disabilities, 31, 1669 - 1677. https://doi.org/10.1016/j.ridd.2010.04.009
Brereton, A.V., Tonge, B.J. & Einfeld, S.L. (2006). Psychopathology in children and adolescents with autism compared to young people with intellectual disability. Journal of Autism and Developmental Disorders, 36, 863 - 870. https://doi.org/10.1007/s10803-006-0125-y
Brinkley, J., Nations, L., Abramson, R.K., Hall, A., Wright, H.H., Gabriels, R., …Cuccaro, M.L. (2007). Factor analysis of the Aberrant behavior Checklist in individuals with autism spectrum disorders. Journal of Autism and Developmental Disorders,37, 1949 - 1959. https://doi.org/10.1007/s10803-006-0327-3
Buescher, A.V., Cidav, Z., Knapp, M., & Mandell, D.S. (2014). Costs of autism spectrum disorders in the United Kingdom and the United States. JAMA Pediatrics, 168, 721 - 728. https://doi.org/10.1001/jamapediatrics.2014.210
Chandler, S., Howlin, P., Simonoff, E., O’Sullivan, T., Tseng, E., Kennedy, J., … Baird, G. (2016). Emotional and behavioural problems in young children with autism spectrum disorder. Developmental Medicine & Child Neurology, 58, 202 - 208. https://doi.org/10.1111/dmcn.12830
Cohen, J. (1988). Statistical power analysis for the behavioral sciences (2nd Ed.). Hillsdale, NJ: Lawrence Erlbaum.
Dekker, M.C., Nunn, R., Einfeld, S.E., Tonge, B.J., & Koot, H.M. (2002a). Assessing emotional and behavioral problems in children with intellectual disability: revisiting the factor structure of the Developmental Behavior Checklist. Journal of Autism and Developmental Disorders, 32, 601 - 610. https://doi.org/10.1023/A:1021263216093
Dekker, M.C., Nunn, R., & Koot, H.M. (2002b). Psychometric properties of the revised Developmental Behaviour Checklist scales in Dutch children with intellectual disability. Journal of Intellectual Disability Research 46, 67 - 75. https://doi.org/10.1046/j.1365-2788.2002.00353.x
Einfeld, S.L., & Tonge, B.J. (1995). The Developmental Behavior Checklist: the development and validation of an instrument to assess behavioral and emotional disturbance in children and adolescents with mental retardation. Journal of Autism and Developmental Disorders, 25, 81-104. https://doi.org/10.1007/BF02178498
European Federation of Psychologists’ Association (EFPA) (2013). EFPA review model for the description and evaluation of psychological tests: Test review form and notes for reviewers, v 4.2.6: EFPA.
Flynn, S., Vereenooghe, L., Hastings, R.P., Adams, D., Cooper, S.-A., Gore, N., … Waite, J. (2017). Measurement tools for mental health problems and mental well-being in people with severe or profound intellectual disabilities: A systematic review. Clinical Psychology Review, 57, 32 - 44. https://doi.org/10.1016/j.cpr.2017.08.006
Gray, K., Tonge, B., Einfeld, S., Gruber C., & Klein, A. (2018). Developmental Behavior Checklist 2. Los Angeles: California: Western Psychological Services.
Halvorsen, M., Aman, M.G., Mathiassen, B., Brøndbo, P.H., Steinsvik, O.O., & Martinussen, M. (2019).Psychometric properties of the Norwegian Aberrant Behavior Checklist and diagnostic relationships in a neuro-pediatric sample. Journal of Mental Health Research in Intellectual Disabilities. Published online 04 Jul 2019. Epub ahead of print. https://doi.org/10.1080/19315864.2019.1630872
Halvorsen, M., Mathiassen, B., Myrbakk., E., Brøndbo, P., Sætrum, A. … Martinussen, M. (2019). Neurodevelopmental correlates of behavioural and emotional problems in a neuropaediatric sample. Research in Developmental Disabilities, 85, 217 - 228. https://doi.org/10.1016/j.ridd.2018.11.005
Hastings, R.P., Brown, T., Mount, R.H., & Cormack, K.F.M. (2001). Exploration of psychometric properties of the Developmental Behavior Checklist. Journal of Autism and Developmental Disorders, 31, 423 - 431. https://doi.org/10.1023/A:1010668703948
Helverschou, S.B. (2010). Identification of anxiety and other psychiatric disorders in individuals with autism and intellectual disability. Dissertation for the degree of Ph.D, Department of Psychology, University of Oslo. https://www.duo.uio.no/handle/10852/18015
Helverschou, S.B., Bakken, T.L., & Martinsen, H. (2008). Identifying symptoms of psychiatric disorders in people with autism and intellectual disability: An empirical conceptual analysis. Mental Health Aspects of Developmental Disabilities, 11, 105–115.
Helverschou, S.B., Bakken, T.L., & Martinsen, H. (2009). The Psychopathology in Autism Checklist (PAC): a pilot study. Research in Autism Spectrum Disorders, 3, 179–195. https://doi.org/10.1016/j.rasd.2008.05.004
Helverschou, S.B., Bakken, T. & Martinsen, H. (2011). Psychiatric disorders in people with Autism spectrum disorders: Phenomenology and recognition (kap. 5), (s. 53 - 74). I J.L. Matson & P. Sturmey (red.), International handbook of autism and pervasive developmental disorders. New York: Springer. https://doi.org/10.1007/978-1-4419-8065-6_5
Helverschou, S.B., Kildahl, A.N. & Bakken, T.L. (2019). Checklists and Structured Interviews, (kap. 14). I J. Matson (red.): Assessment, Diagnosis, and Treatment in Persons with Intellectual Disabilities. New York: Springer (planlagt publisert høsten 2019).
Herring, S., Gray, K., Taffe, J., Tonge, B., Sweeney, D., & Einfeld, S. (2006). Behavior and emotional problems in toddlers with pervasive developmental disorders and developmental delay: associations with parental mental health and family functioning. Journal of Intellectual Disability Research, 50, 874 - 882. https://doi.org/10.1111/j.1365-2788.2006.00904.x
Kaat, A.J., Lecavalier, L., & Aman, M.G. (2014). Validity of the Aberrant Behavior Checklist in children with Autism Spectrum Disorder. Journal of Autism and Developmental Disorders, 44, 1103 - 1116. https://doi.org/10.1007/s10803-013-1970-0
Koskentausta, T. & Almqvist, F. (2004). Developmental Behavior Checklist (DBC) in the assessment of psychopathology in Finnish children with intellectual disability. Journal of Intellectual and Developmental Disability, 29, 27 - 39. https://doi.org/10.1080/13668250410001662883
Lai, M.-C., Lombardo, M.V., & Baron-Cohen, S. (2014). Autism. The Lancet, 383, 896 - 910. https://doi.org/10.1016/S0140-6736(13)61539-1
Mohr, C., Tonge, B.J., & Einfeld, S.L. (2005). The development of a new measure for the assessment of psychopathology in adults with intellectual disability. Journal of Intellectual Disability Research, 49, 469 - 480. https://doi.org/10.1111/j.1365-2788.2005.00701.x
Mohr, C., Tonge, B.J., Taffe, J. & Einfeld, S.L. (2012). The availability of normative data for the Developmental Behaviour Checklist for adults. Journal of Intellectual and Developmental Disability, 37, 61 - 64. https://doi.org/10.3109/13668250.2011.649719
Mohr, C., Tonge, B.J., Taffe, J., Rymill, A., Collins, D., Keating, C., & Einfeld, S.L. (2011). Inter-rater reliability of the Developmental Behaviour Checklist for Adults in community accommodation settings. Journal of Intellectual Disability Research, 55, 710 - 713. https://doi.org/10.1111/j.1365-2788.2010.01372.x
Painter, J., Hastings, R., Ingham, B., Trevithick, L. & Roy, A. (2018). Associations between mental health problems and challenging behavior in adults with intellectual disabilities: A test of the behavioral equivalent hypothesis. Journal of Mental Health Research in Intellectual Disabilities, 11, 157 - 172. https://doi.org/10.1080/19315864.2018.1431747
Rosen, T.E., Mazefsky, C.A., Vasa, R.A. & Lerner, M.D. (2018). Co-occuring psychiatric conditions in autism spectrum disorder. International Review of Psychiatry, 30, 40 - 61. https://doi.org/10.1080/09540261.2018.1450229
Straccia, C., Ghisletta, P., Detraux, J.-J., Barisnikov, K. (2014). Psychometric properties and normative data of the French Developmental Behavior Checklist – adult version. Research in Developmental Disabilities, 35, 982 - 991. https://doi.org/10.1016/j.ridd.2014.02.008
Underwood, L., McCarthy, J. & Tsakanikos, E. (2011). Assessment of comorbid psychopathology, (kap 17, s. 287 - 293). I J.L. Matson & P. Sturmey (red.), International handbook of autism and pervasive developmental disorders. New York: Springer. https://doi.org/10.1007/978-1-4419-8065-6_17
WHO (2018). The International Classification of Diseases (ICD-11 ). Geneva: World Health Organization.
